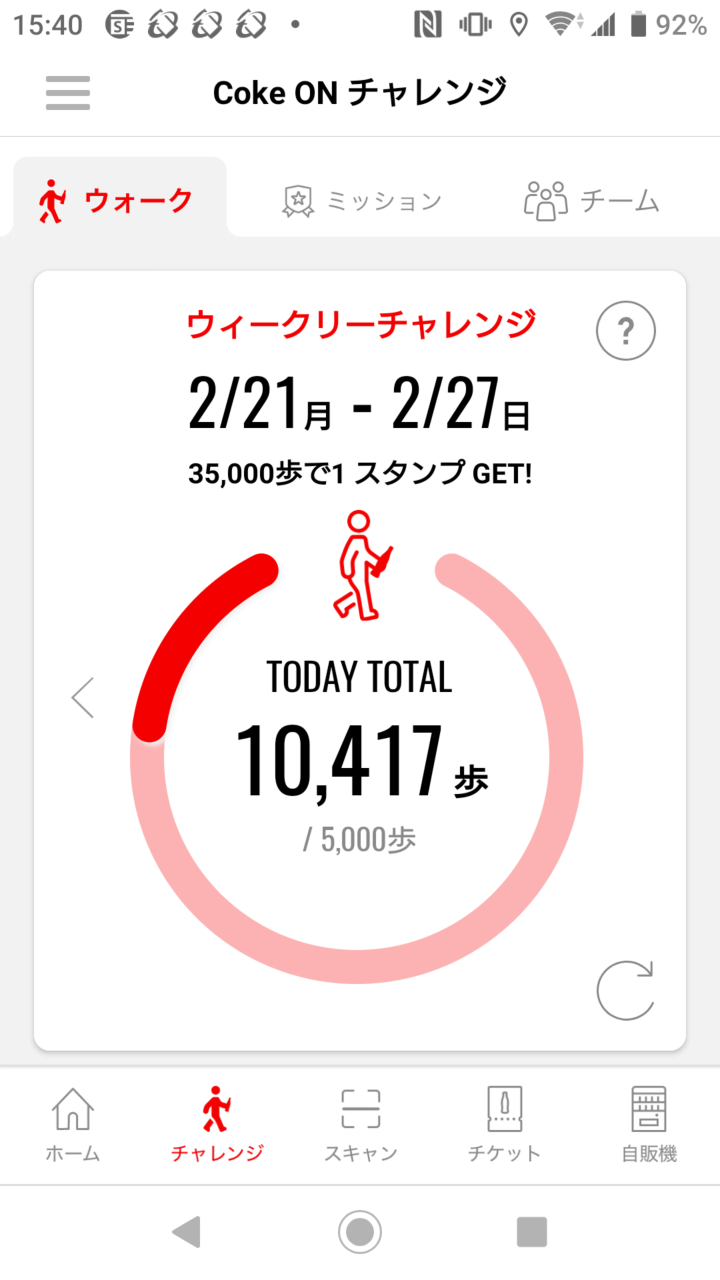
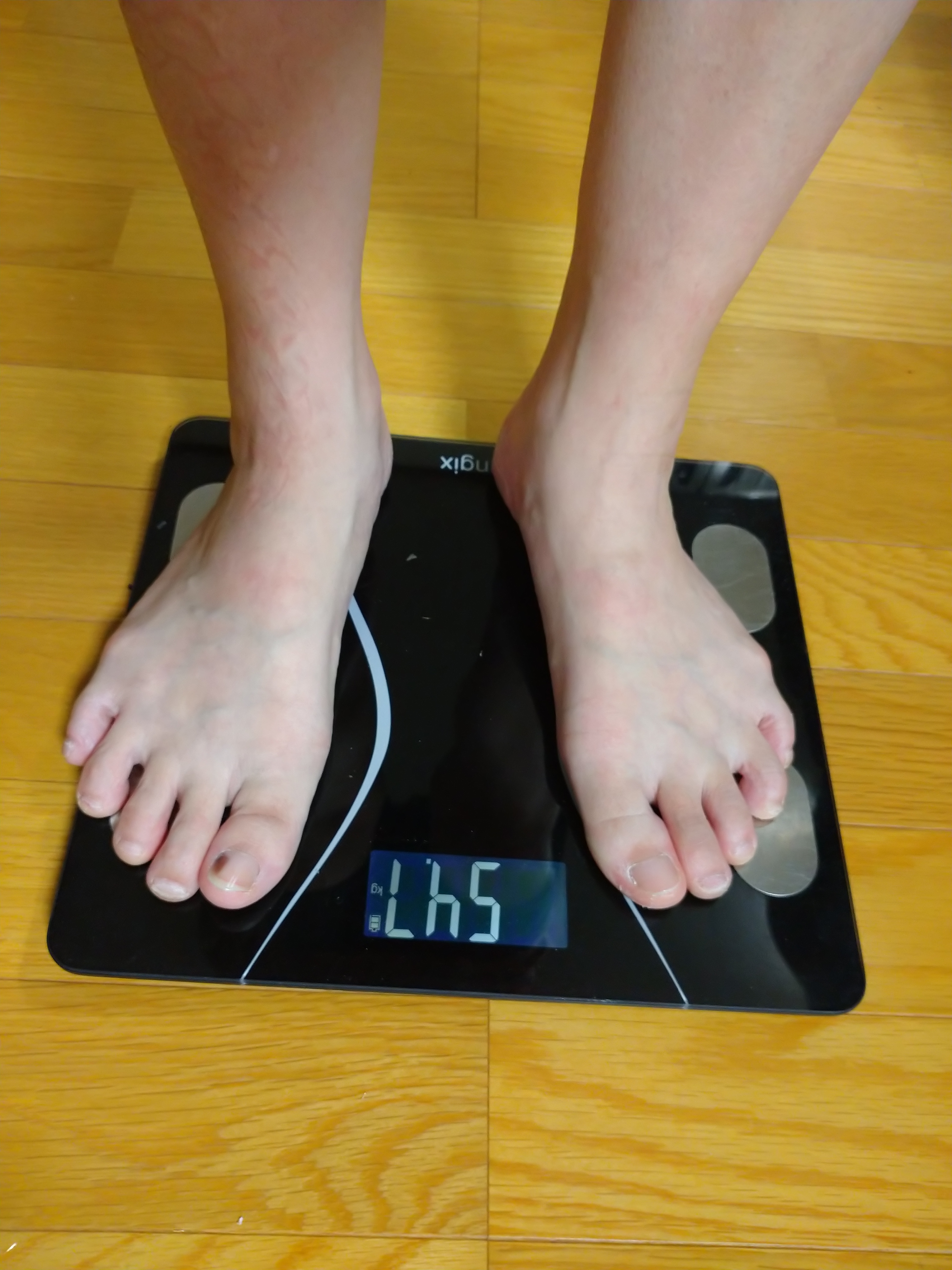
◇糖尿病対策
糖尿病の治療
残念なことに日本の保険医療は、血糖値のコントロールをするだけで糖尿病は治りません。
深刻な合併症予防も血糖値コントロールだけなので的を射ていません。
私は、世界の医療情報を調べて糖尿病は完治することを知りました。
そして、10年間インスリンを打ち続け、インスリンが一生必要なレベルの母の糖尿病を
たった3ヶ月で完治させ、慢性腎炎も改善させることができました。
近所に住む経営者は母より20歳くらい若かったですが、同じレベルの糖尿病でした。
近くの大学病院にかかって最高の治療を受けているので安心だといっていましたが、
合併症が目にでて網膜症になりました。
心配をしてお伺いしましたが、大丈夫といい、なぜ悪くなっているのに大丈夫なのかと聞くと、
大学病院で最高の治療を受けているのだからしょうがないといわれていました。
それから次々と大きな合併症がでましたが、大学病院で最高の治療を受けているのだから
しょうがないと繰り返していわれていました。
人工透析、足の壊死による切断で車椅子生活者になるまで5年もかからなかったです。
糖尿病を本当に治したい方は最後までお読みになることを強くおすすめします。
■一般男性の6割、女性の4割が耐糖能異常
糖尿病は予備軍を含めて1620万人といわれていますが、さらに多くの方が糖尿病になる可能性が
高いことがわかりました。
一般男性の6割、女性の4割が耐糖能異常とは驚きを通り越して衝撃的数値です。
成人の半数以上が糖尿病になる恐れがあるということです。
たった1回の人生をどう生きるか、自分の食事にかかわっているほど生きていくうえで、
食べることは決定的に重要です。
日本人は飢餓には極めて強い民族ですが、カロリー過多には極めて弱く、世界で2番目に
糖尿病になりやすい民族です。
飽食から放食になり、今や崩食時代だと気づく時です。
どういう食事をしたらよいかは、あなたの遺伝子は知っています。
ヒトは食物から造られる以外の何者でもはない(医聖・医学の祖 ヒポクラテス) *******************************************************************
久山町研究の最新成果、「糖尿病学の進歩」学会で発表
一般住民における耐糖能異常者の割合が年々増えており、最近では男性の6割、女性の4割を占めることが、久山町研究の最新の解析結果から判明した。「糖尿病学の進歩」学会「EBMから見た糖尿病における心血管疾患予防の重要性」の中で、九州大学病院第二内科講師の清原裕氏が発表した。
久山町研究は、福岡県糟屋郡久山町において40歳以上の全住民を対象に、1961年から継続して行われている前向きの追跡研究。住民健診の結果を基に、心血管病(脳卒中や虚血性心疾患など)とその危険因子に関する疫学調査を行っている。久山町町民の性別や年齢構成などは日本の平均的な水準。人口移動が少なく、健診受診率は85%以上、追跡率は99%以上と極めて高いことなどから、本研究の信頼性が裏付けられる。
今回、清原氏は、1961年の健診受診者1618人(第1集団)、1974年の受診者2038人(第2集団)、1988年の受診者2673人(第3集団)、2002年の受診者2697人(第4集団)の断面調査・追跡調査の結果から、耐糖能異常と心血管病の経時的変化について検討した。
耐糖能異常については、第1集団では尿糖陽性者に経口糖負荷試験を、第3集団以降は健診受診者ほぼ全員に75g経口糖負荷試験を行い判定している。判定基準が時代によって異なるため厳密には比較できないものの、健診時における耐糖能異常者の割合は、第1集団で11%、第2集団で12%、第3集団で39%と時代を経るごとに増加している。第4集団では55%と、6割近くの住民が何らかの耐糖能異常を有していることが判明した。性別でみると、第4集団の男性の59%、女性の41%に耐糖能異常が認められた
一方、心血管病の最大の危険因子である高血圧の患者の割合は時代による変化はなかったが、患者の平均血圧は大きく低下していた。
これまでの久山町研究の報告によれば、第1~第3集団における心血管病の発症率は、例えば脳梗塞の場合、男性では年々低下していたが、女性では第2集団と第3集団の間で低下率が鈍化していた。また、急性心筋梗塞の発症率については、男女とも経時的な変化は見られなかった。
心血管病の危険因子を多変量解析で求めたところ、第1集団では年齢、高血圧、高血圧性変化を示す心電図異常の3つが脳梗塞・虚血性心疾患の有意な危険因子として抽出された。これに対し、第3集団では年齢、喫煙、そして糖尿病が脳梗塞・虚血性心疾患に共通した有意な危険因子となり、高血圧は含まれなかった。
以上の結果から清原氏は、「最近では、降圧薬治療が普及して高血圧が十分管理されるようになった。心血管病に対する高血圧の影響が大幅に減弱する一方、肥満や高脂血症などの代謝性疾患、特に耐糖能異常の影響が増大しているものと考えられる」と分析した。
さらに清原氏は、第3集団をWHO基準に基づき「正常」「IFG」「IGT」「糖尿病」の4段階の耐糖能レベルに分類し、その後の心血管病の発症率を調べた。その結果、糖尿病群では正常群に比べて男女とも有意に高く、特に男性ではIGT群でも糖尿病群と同じく有意に高い発症率を示した。また、糖尿病群の中でも高血圧症を合併した群においては、心血管病の発症率は有意に極めて高かった。「糖尿病と高血圧症の合併群では、インスリン抵抗性の指標である HOMA-Rの値が高く、心血管病の発症率を高めている可能性がある」と清原氏はみる。
また、近年、動脈硬化性疾患と血管炎症との関連が注目されている。第3集団において高感度CRPを測定したところ、特に糖尿病群においてはCRP 値が高い人で心血管病の発症率が有意に高かった。この点から清原氏は、「CRPは、糖尿病患者の中から心血管病のハイリスク群を抽出できるマーカーになる可能性がある」と結論付けた。
(出典:日経メディカル)
■飽食の現代社会
あなたは食事のとき、咀嚼の回数を数えたことがありますか。卑弥呼の時代には4千回、家康の時代には2千回だといわれています。そして現代はほとんど噛まずに“まる飲み込む”時代です。そのためにあごの骨は退化し、あごが小さくなって歯の矯正を受ける子供が増えています。
乳汁分泌ホルモンは、魚類では、細胞の浸透圧を調整しています。陸に上がった哺乳動物では乳汁分泌を調節するホルモンとなりました。このように私達の体は環境に適応して変化してきました。紀元前4千年では、人間の平均寿命は16歳、そして19世紀末までわずか30歳代にとどまっていました。50歳を超えたのは20世紀前半です。
しかし、最近の30年間で平均寿命は30歳延びました。人類史上、かつて経験したことのない急激な変化の間に糖尿病は何と50倍に増えました。この病気が増え続けるナゾを解くカギは人類の進化や文明の進歩と関係がありそうです。地球の生成は46億年前、人類は気の遠くなるような長い年月の間に栄養素を消化、吸収し代謝するための遺伝子を受け継ぎ、進化させてきました。少ない糖分で効率的に動くことができるのが糖尿病の体質です。
このような体質は飢餓社会では有利であり、強者でありリーダーでした。天災や飢饉を生き抜き、そして狩猟や他の部族と戦うのに好都合であったのです。飢饉の時、真っ先に倒れたのは糖尿病の体質を持たない人達でした。まさに、糖尿病遺伝子は環境に適応して増え続けてきたのです。
しかし、飽食と体を動かさなくなった現代社会では、糖尿病の人達は余分なエネルギーを消費するか、節食するかしなければ、血液中の糖分をコントロールすることができなくなりました。血液中の糖分が高くなりすぎ、10年後には、網膜症や腎症などの合併症を起こすことになったのです。血糖が高くなりすぎないように、グラウンドを駆け回り、アルコールや過食を控えなければなりません。現代文明という逆風の中で、あらゆる誘惑と闘いながら、血糖をコントロールしなければならなくなったのです。
成人病=生活習慣病の増加や小児肥満や高血圧、そして高脂血症などが増えている理由も進化と無関係ではありません。その意味では、糖尿病遺伝子を持った人は現在も、過去も常にパイオニアとなるべき宿命を負わされているのかも知れません。糖尿病遺伝子を持たない人に食事や運動がどんなに大切かを教える責務があるのかも知れません。
■国際糖尿病学会
2003年8月24日、第18回国際糖尿病学会(International Diabetes Federation Congress;IDF)が、フランスのパリのLe Palais des Congresで開会しました。IDFは、3年に一度開かれる国際大会で、今回はAFD(the French Diabetes Association)との共同開催。医師のほか、研究者、コメディカル、糖尿病の患者など、全世界から1万4000人もの参加者が集まり、25日から29日までの5日間、約300の講演をはじめ、約1000のポスターセッションが行われました。
開会式では、今大会の会長を務めるGerard Cathelineau氏が、「糖尿病治療薬の開発や患者の自己管理の徹底などにより、個々の患者に合った血糖管理が可能になった。だが一方で、こうした薬剤や患者教育、情報資源をいまだ十分に享受できていない国や地域が存在することは非常に残念だ」と述べ、医師や研究者、行政、製薬企業などが一丸となって、この問題を解決していく必要性を訴えた。糖尿病患者は全世界で既に1億4000万人以上に上る。2025年にはさらに倍になることが見込まれているが、中でも途上国での糖尿病患者増加が目立つ。
今大会を開催するに当たり、IDFは、同学会が特に力を入れて推進していく事柄を、“4つキーメッセージ”として提示した。
1.すべての国・地域の患者が、必要十分量のインスリンを使えるよう体制を整える
2.現在、開発段階の人工膵臓を、2~3年以内に実用化させる
3.2型糖尿病の原因遺伝子の研究を進める
4.運動を積極的に推進し、生活様式の改善により、糖尿病の発症予防に努める
特に2型糖尿病では、発症してから診断されるまでに平均10年の時間を要していることも問題になっており、予防・早期治療といった点に関心が高まっている。
■糖尿病の基礎
糖尿病は、血中の糖濃度が代謝異常の為に異常に高くなり体内で処理しきれず、尿として排出される病気です。過去30年間に何と30倍に増え、2002年1,620万人(5年で250万人増加!成人6.3人に1人)の患者がいると推測され、その内の約7割は自分が糖尿病だと思っていません。この自覚症状がないことがとてもとても恐ろしいのです。遺伝的要素が強い病気ですので、両親のどちらかが糖尿病であれば30歳を過ぎたら、時々チェックする必要があります。原因は生活習慣、特に食習慣であるといわれています。
糖尿病の恐ろしさは合併症にあることは知られていますが、糖尿病と診断されても自覚症状がないのでそのまま放置する無頓着な人達が少なくありません。何年か後に必ずでる重大な合併症を発症したらもう遅いのですが、発症してから後悔する例が後を絶ちません。男性は重大な合併症の前にインポテンツが加わります。
糖尿病は2種類あります。1型糖尿病「インスリン依存型(IDDM)」は小児や若い人に多く膵臓からのインスリン(唯一、血糖値を下げるホルモンでインスリンが不足すると血糖値をコントロールできません。)の分泌が悪い糖尿病です。中高年の人に多い2型糖尿病「インスリン非依存型糖尿病(NIDDM)」は日本人の糖尿病のほとんど(約95%)を占めます。肥満、ストレスなどにより相対的にインスリン不足になり、血糖値が上がり糖尿病となります。
■糖尿病のメカニズム
糖尿病は活性酸素(老化や病気の90%の原因といわれている強い酸化力をもつ酸素)が深く関わっています。
糖尿病を招く生活習慣(飽食・ストレス・肥満・喫煙・飲酒・筋肉減弱)
↓
インスリンが効きにくくなるなど代謝異常から血糖値が上がり膵臓がフル稼働
↓
膵臓が過労してインスリンの分泌が減り、さらに血糖が上がる
↓
過剰な糖にSOD酵素が取り込まれ、抗酸化能力低下
↓
活性酸素が大量発生して活性酸素が消去できない
という悪循環が起こることで糖尿病が進行して活性酸素で毛細血管や神経がボロボロになり様々な合併症を引き起こします。また、あらゆる感染症にもかかりやすくなります。動脈硬化(狭心症・心筋梗塞、脳卒中)や目の毛細血管に現れる網膜症、失明や腎症・腎不全による人工透析、下肢の切断など重篤な合併症、神経障害といった合併症を引き起こすわけです。特に脳梗塞、心筋梗塞の罹患率は通常の2~3倍に跳ね上がります。この活性酸素を最も発生させるものは、喫煙ですので糖尿病といわれた喫煙者は禁煙すべきでしょう。
■新しい判定法
日本糖尿病学会は血糖値による判定方法の基準を変え、「糖尿病型」の人を見分ける基準値を引き下げました。一定の水準をこえている人の場合は、一度の採血検査ですぐに診断ができるようになりました。
今まで日本では、1回目の検査で基準を超す血糖値が出た人は、とりあえず糖尿病の疑いが濃い「糖尿病型」され、2回目の検査で高血糖が確かめられて始めて、正式に「糖尿病」と診断されていました。そのため、自覚症状がない人とか、糖尿病の怖さを知らない人だと、2回目の検査をせず、治療のチャンスを逃がしてしまう場合も少なくありませんでした。
しかし、今は1度の検査で、「糖尿病」が診断されるようになりました。今までは血糖値だけに頼っていましたが、昨年から、血糖値と赤血球のヘモグロビンにブドウ糖がどのくらいくっついているかを示す「ヘモグロビンA1c」の値の2つを調べることで、すぐに診断できるようになったのです。
血糖値は食後に変化しますが、「ヘモグロビンA1c」の値は、過去1、2ヶ月の血糖値の平均がどれくらいかを教えてくれるのです。正常値は4.3~5.8%。新基準では血糖値が一定の水準を超え、このヘモグロビンA1cが6.5%以上なら、1回の検査で糖尿病と診断できるようになりました。
▼予備軍もわかるように
日本では従来、空腹時の場合「血漿1dl当たり血糖値は140mg以上」が基準だったため、血糖値135mgの人は見過ごされていました。しかし、今回は126mgに引き下げられ、110~126mgは糖尿病予備群の「境界型」と診断されるようになりました。そのため、予備軍と診断され、生活習慣の改善を早くから行うことで、深刻な症状を避けられるようになりました。
■あなたの健康をチェック!【糖尿病早期発見チェック】
こんな習慣、症状に思い当たりませんか?
1.「血糖値が高い」 「尿から糖が出ている」と言われたことがある。
2.標準体重より10%以上太っている。
3.肥満者が家族(両親、兄弟)にいる。
4.両親、兄弟、祖父母、おじ、おばに糖尿病患者がいる。
5.家族に狭心症、心筋梗塞、脳卒中を起こした人がいる。
6.満腹になるまで食べてしまう。
7.あまり穀類を食べない。
8.あまり野菜を食べない。
9.魚より肉が好き。
10.脂っこい料理が好き。
11.甘いものをよく食べる。
12.アルコールをよく飲む。
13.夕食が遅い(夜10時過ぎ)
14.ファーストフードやコンビニ弁当をよく食べる。
15.歩くよりは車、階段よりエレベーターを使う。
16.電車に乗ると席に座らずにはいられない。
17.休日はゴロ寝が一番。
18.スポーツなどの習慣はない。
19.子育て、近所付き合い、仕事、.ストレスでいっぱいだ。
20.疲れているのに眠れないことがよくある。
21.妊娠中、尿に糖が出たことがある。
22.出産回数が3回以上ある。
23.巨大児(4kg)の出産経験がある。
【YESが5個未満 → 安全!】
今のところ心配はなさそう。でも、年を重ねるうちに生活習慣が乱れがちになるので、油断は禁物。
【YESが5~15個 → 要注意!】
今の生活を続けていると糖尿病になる可能性あり。特に1~5に該当する人は気をつけて。生活習慣の改善を目指しましょう。
【YESが16個以上 → 危険!!】
今すぐ病院で検査を受けたほうがよさそう。糖尿病は自覚症状がないのが怖いところ。病院で医師の指示を受けましょう。
2型糖尿病患者約400人を対象とした調査で、血糖値のコントロール状況や合併症の発症率が、患者の「健康知力」(Health Literacy)に相関することがわかりました。慢性疾患の管理状況に、健康知力が関与していることが示されたのは初めてです。「健康増進法」が成立するなど、健康保持に対する“正しい知識”の普及が目されていますが、情報提供だけでなく情報を理解し適切な行動に移す能力を伸ばすことも大切となります。
■健康知力
健康知力は、医師や看護師、薬剤師などの説明を理解し、自立的に疾患管理や健康増進を行うための総合的な能力。単純な読み書き能力に加え、健康に関する複数の知識を統合して行動につなげる高度な複合的能力が必要となります。糖尿病など患者の自立的な疾患管理が必要となる生活習慣病では、当然ながらこの健康知力が予後を左右すると考えられますが、概念そのものが新しく評価法も定まっていないため、疾患管理状況と健康知力との関連を直接調べた研究は行われていませんでした。
米国California大学San Francisco校のDean Schillinger氏らは、英語またはスペイン語を話す30歳以上の2型糖尿病患者408人を対象に、健康知力を総合的に評価する「成人機能健康知力検査」(short-form Test of Functional Health Literacy in Adults;s-TOFHLA)を実施。長期的な血糖管理状況を反映するヘモグロビンA1c(HbA1c)値や、糖尿病性網膜症などの合併と、健康知力のスコアとの相関を調べた。
対象患者の平均年齢は58.1歳で、女性が約6割を占める。健康知力は年齢、性別、人種、学歴、使用保険、母語や治療内容(食事療法のみ、経口血糖管理薬、インスリン単独、インスリン・経口血糖管理薬併用)など様々な要素と相関が認められた。ただし、最終学歴が高校未満でも健康知力が高い人がいる一方、大卒でも低い人がいるなど、単純に学歴を反映するものではなかった。
Schillinger氏らは、s-TOFHLAのスコアに基づき、健康知力が「十分」「境界域」「不十分」の3群に分けて解析を行った。その結果、年齢や性別、治療内容など他の因子で補正した後も、健康知力が不十分な人156)では、HbA1c値が適正域(7.2%以下)に管理されている比率が有意に低いことが判明。健康知力が十分な人(198人)と比べた場合の調整オッズ比は0.57(95%信頼区間:0.32~1.00)となった。
同様に、血糖コントロールが悪い(HbA1c値が9.5%以上の)人の比率も、調整オッズ比で2.03(95%信頼区間:1.111~3.73)と有意に高くなった。糖尿病性網膜症は対象患者の4人に1人が合併していたが、合併の調整オッズ比は2.33(95%信頼区間:1.19~457)で、やはり健康知力が不十分な人で高くなった。
今回得られたデータが示唆するのは、糖尿病などの生活習慣病を管理する上で、患者の健康知力が成否を決める重要な要素の一つであるということ。診療に当たっては、一律な情報提供ではなく、健康知力に応じた個別の対応が欠かせないことを示すものと言えよう。同時に、未確立な分野ではあるが、健康知力を高める取り組みも今後は重視されるようになりそうです。
■糖尿病治療
医療機関の治療の中心は、食事療法と運動療法そして薬物療法(内服薬、インスリン投与)のようで、安易に薬物療法することが多いようです。薬物療法で、血糖値は一時的に低下しますが、糖尿病が治るわけではありません。高血糖による合併症の発病を遅らせるだけです。インスリンは食欲を増進するばかりでなく、中性脂肪、悪玉コレステロールを増やし、高血圧を促し、動脈硬化を早めることがわかっています。治療薬は、すべて劇薬指定であり、血中の糖を分解したり、硬化させるもので胃腸障害や低血糖などの副作用が起こることがあります。
食事療法はカロリーの摂取量を減らす食事療法が中心のようです。血中ブドウ糖をうまく処理できない糖尿病ですから、血中ブドウ糖の量を減らす発想です。しかし、このような食事指導は対症療法的なものであり一時しのぎでしかなく、根本的な問題解決ではありません。
◆運動療法
運動療法は、血液中のブドウ糖を積極的に燃焼し、血糖値を下げますので重要です。また筋肉がある程度維持できていれば、少ない運動でも効率良くブドウ糖を燃焼することができます。
実際に運動療法を行う時には糖尿病の程度により運動の量やタイミングがありますので、医師との相談が必要です。運動のしすぎで、低血糖状態になれば高血糖より危険な状態となります。
◆糖尿病とダンベル体操
中年を過ぎると糖尿病が発症する原因には、筋肉の減弱化もあります。筋肉は中年から始まる体タンパク質合成力の低下によって減弱化します。飲食物から摂るデンプンや糖分の処理能力が下がり高血糖・糖尿病へと進んでいくわけです。糖尿病を改善するには、体タンパク質合成を活発化して筋肉の増量と代謝活性を高めればよいわけです。ダンベル体操が効果的であることが多数の経験者によって確認されています。
糖尿病の改善には食事制限が常識となっていますが、減食は筋肉の量を減らし、活性を低下させてしまうので問題です。食事をきちんと食べながら、筋肉を鍛えて血糖処理能力を増大していくダンベル体操法は糖尿病改善の本道の一つです。決して重いダンベルを使わないことです。ブドウ糖の分解力が高い赤筋を増やすには、エアロビック効果を発揮する軽量ダンベル体操が役立ちます。しっかり握りしめ、ゆっくり動かす、動作を止めない、がポイントです。
最近、高度医療分野で脚光を浴びている加圧トレーニングが著効を見せると思います。
◆栄養素療法
近年の食事はカロリー過多といわれ、食物繊維や各種ビタミン、ミネラルなどの微量栄養素は不足という偏った栄養摂取状態という明らかな事実があります。糖尿病をはじめ肥満、動脈硬化や心臓病、ガン、アトピー、花粉症など疾病の増加は改めていうまでもありません。
この原因は栄養摂取状態が深く関係していることは世界の健康の原典・フォード大統領特命のアメリカ上院栄養問題特別委員会報告書・通称マクガバンレポートで解明されているのです。
栄養素療法とは、分子矯正医学に基づく療法であり人工的に化学合成された薬品などを用いる対症療法ではなく、本来人体が必要とする栄養素(特にビタミンやミネラルなどの必須微量栄養素)の働きを正しく理解し、不足している栄養素を積極的に摂取し、栄養バランスを正常にすることにより、体の各臓器、器官を健全な状態にして自己治癒力を向上させて治療するものです。
分子矯正医学(Ortho-molecular Medicine)とは、ノーベル賞受賞者で20世紀最大の生化学者といわれたライナス・ポーリング博士が1968年に体系化したものです。日本では、三石巌先生らが分子生物学を基礎とする正常分子栄養学というものを提唱されています。栄養素療法で用いるものは普段食事として口にしている「栄養素」であり、副作用などもなく現代医学で広く用いられる医薬品とは根本的に違うのです。医薬品は本来人体には全く必要の無い物質を用い、そのことにより起こる生体反応を利用するものであり、必ず副作用が付きまといます。風邪薬といえども深刻な副作用があるため、その用法用量が厳しく規定されているのです。
分子矯正医学では、臓器、器官の不調の原因を細胞レベルの栄養素の働きから考えます。人間の体はすべて口から摂取した食品が材料でできています。その食品には様々な栄養素が含まれています。3大栄養素と言われる、炭水化物、タンパク質、脂質は大量に必要なものであるため、古くから重要視されてきました。しかしビタミンやミネラルといった微量栄養素は、潤滑剤程度の働きしかないものと取り扱われてきたため、あまり重要視されてこなかったようです。しかし、微量栄養素は極微量でも生命のカギを握っているもので、その必要度という意味では3大栄養素と全く同じなのです。ただその量がミリグラム、マイクログラムと小さいだけで、非常に重要であるという点では全く違いがないのです。逆に量が少ない分見落とされがちであり、不足しても気がつきにくいこともあるのです。
現代医療に根ざした本による糖尿病の説明では、原因をインスリンの生産能力が低い、インスリン抵抗性の増加などである、とする説明に終始しています。なぜインスリンの生産能力が落ちるのか、なぜインスリン抵抗性増加が起きるのかといった説明は、ほとんど無いのが現状です。その治療方針にしても「血糖値のコントロール」ということに主眼が置かれ、決して根本の解決にはなっていないのです。
多くの医者は治療の最終目的を「血糖値を下げ、コントロールしていくこと」、として治療を行うようです。このため、健康診断などで糖尿病の傾向が見つかると「あなたは糖尿病です。一生付き合っていかなければならなりません。」ということになり、患者の不安感をひたすらあおることになります。これでは患者はあまりにかわいそうです。
糖尿病治療で最終目的としていた血糖値のコントロールはひとつの手段にすぎず、その根本的な問題を解決することができれば、劇的な改善、根治が可能であることは栄養療法ではいわば当然と思われているのです。
▼糖尿病の改善、治療に必要な栄%
© Rakuten Group, Inc.