◆◆ 期待される PSMA
今、世界中の前立腺がんの専門家の注目を集めているのは、
以下のものです。
PSMA を応用した、診断と治療
遺伝子検査による個別化医療
最新の学会や医学雑誌では、この 2 つが話題の中心といっていいでしょう。
それだけ、 PSMA 治療と遺伝子解析を用いた個別化医療が、進行前立腺がん、去勢抵抗性前立腺がんの治療で期待されているといえます。
<
PSMA
治療>
PSMA
治療をみなさんご存じでしょうか?
西郷輝彦さんが、コロナ下、オーストラリアに行って、
この
PSMA
治療を受けたことで、知られるようになった治療です。
ここでも紹介しています。
PSMA (prostate specific membrane antigen ;前立腺特異的膜抗原 ) というタンパク質を標的とした治療法です。
PSMA ( 前立腺特異的膜抗原 ) は、良性の前立腺組織に比べて、前立腺がん細胞において発現(細胞表面に出てくる)が著しく上昇することが知られています。
PSMA
は前立腺がんにおける発現の亢進、発現量と悪性度の相関が報告されており、
前立腺がんの診断や治療の標的分子として注目されています。
PSMA が前立腺がん細胞で強く発現しているとすれば、体内での PSMA の存在がわかれば、どこに前立腺がん細胞が存在するかがわかることになります。
つまり、 PSMA は診断目的で理想的なターゲットとなります。
また、この PSMA を標的にすることにより、前立腺がん細胞だけを狙う治療も可能です。
PSMA-617
が開発されました。
PSMA
にくっつく
PSMA-617
に放射線同位元素をラベルして、
放射能で
PSMA
を表出しているがん細胞をやっつけようというわけです。
日本では、保険診療できないため、多くの方が、海外で PSMA 治療を受けています。
進行前立腺がん、去勢抵抗性前立腺がん、転移性去勢抵抗性前立腺がんの患者さんは、
最終的には、この治療にたどり着き、
日本では受けられないため、
日本国内の斡旋のクリニックを通して海外に行って
治療を受けることが多いようです。
たくさんの方が、大金を使って、この治療を受けに、外国に行かれています。
PSMA
を応用した画像診断も、盛んに行われています。
進行前立腺がん組織では、
この
PSMA
を細胞上に発現しているため、
従来の
CT
や骨シンチなどの画像診断でわからなかった、
微小な前立腺がん組織を検出することができるといわれています。
この PSMA にくっつくことを利用した PSMA PET/CTの画像診断、
そして、 177Lu-PSMA 治療が、世界中で行われています。
以前、紹介しましたが、少し復習させてもらいます。
< PSMA PET/CT による画像診断>
前立腺がんが生検などで診断された時、日本では、胸腹部
CT
と骨シンチが行われます。
施設によっては、生検前後に前立腺 MRI も行うと思います。
昨今は、 DWIB (ドゥイブス)法という全身 MRI も施設によっては利用可能です。
MRI 、胸腹部 CT 、骨シンチを行うことで、前立腺がんの前立腺周囲への拡がり、リンパ節転移の有無、内臓転移の有無、骨転移の有無を評価します。
前立腺がんの診断になれば、前立腺がんが見つかれば、
たくさんの画像診断を受けたはずです。
日本で受けられない PSMA PET/CT ですが、
海外では、積極的に診断の道具として用いられてきています。
胸腹部 CT や骨シンチ、 DWIB (ドゥイブス)でわからなかった、前立腺がんの転移や再発が、 PSMA PET/CT でわかる可能性があります。
PSMA PET/CT
は、
CT
などより、
感度よくリンパ節転移が、見つかるという報告が多くなりました。
リンパ節転移があるにもかかわらず、
前もってわからなければ、手術や放射線療法を前立腺に対して行っても、早晩再発してしまいます。
どうも PSMA PET/CT はより早期に、リンパ節転移を検出できるようです。
例えば、放射線療法や手術前に、
PSMA PET/CT
で小さなリンパ節転移が見つかれば、
骨盤リンパ節転移であれば、その部位を手術の時に、
ねらって摘出したり、放射線を当てることができます。
遠い部位の転移であれば、そこに放射線療法を加えることができます。
今までわからなかった、微小転移を
PSMA PET/CT
で見つければ、
治療が追加され、より根治性が高まるのではないかという
わけです。
手術や放射線療法の前に、
PSMA PET/CT
を行うことで、
今までの
CT
や骨シンチで見つからなかった微小転移を
手術前や放射線療法まえに知ることができれば、
治療方針は、まったく変わってしまいます。
また、手術や放射線療法後に
PSA
が徐々に上昇してきた場合に、
前立腺や周辺の再発なのか、
それとも微小遠隔転移なのかわからない場合があります。
PSA
が
0.4-0.5
ぐらいのときに、
胸腹部
CT
や骨シンチではなかなか再発部位を見つけることが
できません。
その場合、この
PSMA PET/CT
が有用で、
CT
やその他の画像診断でわかる前に、見つかる場合があって、
その場合、その部位への放射線療法を追加することで、
無駄な全身療法、内服療法をしないで、済む場合もあるよ
うです。
つまり、再発部位が大きくなる前に、
身体のあちこちに拡がる前に、
PSMA PET/CT
で見つけて、早期治療できるかもしれないというわけです。
前立腺がんで、内分泌療法や新規抗アンドロゲン剤(イクスタンジやザイティガやアーリーダなど)で落ち着いていた患者さんが、
徐々に
PSA
が上昇してきた場合去勢抵抗性前立腺がんの状態となります。
その場合、どこの再発なのかを、
この
PSMA PET/CT
は胸腹部
CT
や骨シンチより
早く検出できるかもしれません。
一部の転移部位のみの再発であれば、
そして小さければ、そこに放射線をあてることも、
部位によれば、手術することも可能となります。
このように、前立腺がん細胞が
PSMA
を発現することを利用して、
それを
PSMA PET/CT
で見つけるというのは、合理的な考えです。
< PSMA PET/CT と 177Lu-PSMA 治療の有効性と限界>
オーストラリアからの報告
対象は、去勢抵抗性前立腺がんの患者さん 50 人 です。
すべて、転移性去勢抵抗性前立腺がんであり、様々な全身治療を受けた後です。
治療は
6
週ごとに実施し、治療前後で
PSA
への効果、副作用、画像、進行状況、生存期間を評価しています。
177Lu-PSMA
治療は
6
週間隔で
4
回までを基準としています。
< PSA の低下>
PSMA
治療前後での
PSA
の変化率です。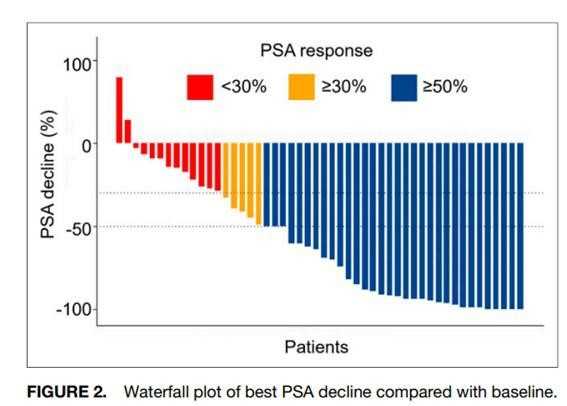
(論文からお借りしました)
治療前の
PSA
からの治療後の変化をみた図です。
下にいくほど、
PSA
が低下したことを表しています。
大部分の患者さんで
PSA
は低下しています。
PSA が治療前に比べて、
50 %以上低下したのが(青の部分)、 64 %
80 %以上低下したのが、 44 %
98 %以上低下したのが 16 %( 8 人)
でした。
素晴らしい効果です。
<画像上の改善>
最後の
PSMA
治療から
3
ヶ月後の評価では、
骨シンチでの 完全 緩解率 32 %
進行 24 %
T での奏効率 56 %
進行 33 %
PSMA PET/CT での奏効率 42 %
進行 28 %
進行した場合によくみられるのは、
新規骨転移(
56
%)、肝転移の増悪(
19
%)でした。
次に示す画像は、
画像上
98
%以上低下した
8
人の
PSMA PET/CT
の結果です。
(論文からお借りしました)
赤の部分が転移部位です。
上4つ、下4つある合計8つある各区画は
それぞれの
8
人の患者さんの
PSMA PET/CT
を示しています。
各8つの区画の中の、
左が治療前、右隣は
PSMA
治療後の画像です。
赤で示されたほとんどの転移部位が消失しています。
様々な治療後に増悪した進行前立腺がんの患者さんですから、
この
8
人では素晴らしい効果がみられたと考えられます。
副作用で目立ったのは、
ドライマウス(口腔乾燥)、
リンパ球減少、血小板減少、
疲労感、
嘔気
などでしたが、
深刻なものはほとんどなかったようです。
画期的な治療のようにみえます。
実際の予後(生存期間)はどうでしょうか?
生存率のグラフをお示しします。
(論文からお借りしました)
全体の生存曲線です。
横軸が、
PSMA
治療後の月数です。
亡くなる方が増えるにつれて、グラフが下に落ちてきます。
最後の治療としての
PSMA
治療ですので、
厳しい結果は予想されていました。
解析時に、
50
人中
43
人が亡くなられています。
生存期間の中央値は、
13.3
ヶ月でした。
PSMA
治療後に、
PSA
が
50
%以上低下した患者さんでは、
生存期間の中央値
18.4
ヶ月、
50
%未満の患者さんでは、
8.7
ヶ月でした。
PSA
の低下が
50
%以上だと、生存期間が延び、
逆に
PSA
の低下が
50
%未満だと、生存期間が短くなります。
最終的には、ほとんどの患者さんで、
PSMA
治療後に
PSA
再燃しました。
50
人の患者さんは、
様々な治療後の進行前立腺がん、転移性去勢抵抗性前立腺がんの患者さんで、
新たな治療が残されていない患者さんがほとんどだと思います。
そのような患者さんでも、この
PSMA
治療は、
十分効果が期待できることがわかります。
PSMA
治療後に、
PSA
が
98
%以上低下した
8
人の
PSMA PET/CT
の結果・画像(上に示した)は、
衝撃的といってもいいでしょう。
ただし、
PSMA
治療の限界も、この論文で示されています。
ほとんどの患者さんで、
PSA
は再上昇し、
解析時に、
50
人中
43
人が亡くなられています。
生存期間の中央値は、 13.3 ヶ月でした。
様々な治療を行った後での進行前立腺がんでの
PSMA
治療ですので、
効果が限定的なのかもしれません。
すべての患者さんで、この
8
人のように、
劇的効果が出て、予後(生存期間)も素晴らしく良くなれば、
最高の治療ということになります。
< 177Lu-PSMA 治療の効果が悪い機序は?>
カリフォルニア大学ロサンゼルス校の
Masatoshi Hotta
博士の報告です。
転移性去勢抵抗性前立腺がんの患者さん 301 人に対し、 177Lu-PSMA 治療を行っています。
PSMA
と結合する物質に放射線同位元素をラベルして(くっつけて)放射線で、
前立腺がん細胞をやっつけようという機序です。
301
人中
272
人は、
PSMA PET/CT
で、転移部位が確認できました。
一方、
301
人中
29
人で、
PSMA PET/CT
で十分検出できなかったとのことです。
29 人中 8 人では、 PSMA が発現していない転移
29 人中 21 人では、 PSMA の発現が低い転移
との結果でした。
前立腺がんは均質な疾患ではありません。
この
PSMA
発現が低く、
PSMA PET/CT
で写りが悪かった患者さん
29
人では、
PSMA
発現がはっきりしている
272
人に比べて、
177Lu-PSMA
治療後の治療効果が悪かったと報告しています。
177Lu-PSMA
治療は、
PSMA
を発現している前立腺がん細胞を標的にしていますから、
PSMA
が発現していないもしくは発現が弱い前立腺がん細胞への効き目は悪いことは容易に想像できます。
PSMA PET/CT
ですべての転移部位や再発部位がわかるわけではないことは、知っておく必要があります。
どうも、転移性去勢抵抗性前立腺がんにおいて、
約
10
%前後は、
PSMA PET/CT
で、陽性にならない可能性があります。
転移性去勢抵抗性前立腺がんで転移部位に関して、
以下の
3
つの可能性があります。
i
)転移部位が
PSMA
陽性
ii
)転移部位が
PSMA
陰性もしくは発現が低い
iii )転移部位が PSMA 陽性と PSMA 陰性 / 発現が低い部位が混在
西郷輝彦さんの場合、
『
iii
)転移部位が
PSMA
陽性と
PSMA
陰性
/
発現が低いが混在』していたのではないかと推測できます。
そのため、
PSMA
治療で、
PSMA
陽性の部分は消失し、
PSMA
陰性もしくは発現が低い部分は、進行増大した可能性があります。
実際のところはわかりません。あくまで推測です。
珍しいようですが、
177Lu/225Ac-PSMA
治療後に、
前立腺がんが
PSMA
陰性化することもあるようです。
もし、 PSMA 陰性化すれば、当然 PSMA 治療の効果は期待できません。
多くの前立腺がん細胞が、
PSMA
を発現していることはわかっています。
論理的には、 PSMA をもっている前立腺がん組織は、 177Lu-PSMA 治療で、効果が期待できるはずです。
しかし、実際は簡単ではありません。
夢のような治療に思えた
177Lu-PSMA
治療にも、
限界がある事がわかってきました。
<
PSMA
抵抗性の新たな機序?>
177Lu-PSMA
治療の限界として、最近考えられているのは、
PSMA
を発現している前立腺がん細胞にくっつく
PSMA-617
が、
前立腺がん細胞からどうもすぐ離れてしまうからではないかということです。
せっかく放射線同位元素をラベルした、
PSMA-617
が、
放射線でがん細胞を攻撃しようと思っても、
放射能を持った
PSMA-617
が、前立腺がん細胞からすぐ離れてしまえば、
治療効果は、落ちてしまいます。
PSMA
を発現している前立腺がん細胞に、
PSMA-617
より、しっかり
PSMA
に強固にくっつく物質の開発が、
今進んでいます・
期待される薬剤の臨床試験が、米国を中心に行われています。
今月のまぐまぐの配信では、
今、臨床試験中の
PSMA
診断・治療の新たな手掛かり、展開、
治療効果の一端について紹介する予定です。
面白かった、ためになったという方は、クリックしていただけると嬉しいです。

前立腺がん治療の最前線の電子配信
この配信は、 進行前立腺がん、転移性前立腺がん、去勢抵抗性前立腺がん、再発性前立腺がんの方を対象にしています。
ご希望であれば、過去のバックナンバーも見ることができます。

-
ゾーフィゴ治療の問題点 2024年09月09日 コメント(2)
-
PSMAを利用した診断と治療 2024年06月16日 コメント(4)
-
前立腺がんのオリゴ転移に対する治療戦略 2024年04月08日 コメント(4)










