全53件 (53件中 1-50件目)
-
明日からも
さらに治験の日々が続く。永遠と続く。僕がいなくなっても、病気が無くならない限り、続く。みんな! あとは頼んだぞ!!僕は疲れました。。。。
2005.05.08
コメント(57)
-
患者日誌
研修で治験に参加している人の「日誌」も原資料に成りえると教えたら、どうやって、その人の自宅まで行くのですか?・・・・という質問を数年前に受けた。え~~と、その日誌というのは、何も夫婦の(あるいは恋人どうしの)「愛の交換日記」というようなものでもないし、和田アキコの「バカヤロー日記」でもないし、僕の「ハードボイルドワンダーランド日記」のことでもない。たとえば喘息の治験では「喘息日記」というものを治験参加者に書いてもらう。もちろん、そのようにプロトコルで決めてある。で、その質問した方は、この道3年のモニターだったので、もっとびっくり~~~!!でした。
2005.05.07
コメント(0)
-
頑張れ!総合機構!!
総合機構が頑張ることを国会の答弁で答えていたぞ。人材も増やし(これは新薬の製造販売承認申請者へ負担になるが)、訓練もして、なんとか、治験相談も速やかにしたいし、1年以内で結果を出すという約束をなんとか死守したらいらしい!みんな、応募しよう!(僕は年齢と人格で、書類審査落ちだな。。。。)
2005.04.29
コメント(1)
-
もっと、もっと分かりやすく!
治験に参加してもらうかどうかを患者さんに決めてもらう時に読んでもらう「同意説明文書」は、とにかく分かりやすく、簡潔に!!・・・なんて思っていたら、こんな本が有る。【送料無料商品】臨床試験・治験用語・用例集 わかりやすい説明文書作成のために少しづつ、本当に少しづつ、僕たちはやっと患者さんのことを考え始めるようになった。遅すぎるかもしれないが、考えないよりもいい。自分の両親が読んで、これ理解できるかな? と思って、説明文書を作るべきだよね。
2005.04.16
コメント(0)
-
『製薬業界』と言う呼び名が消える!
薬事法が変わり、「薬の販売」だけでも業許可が取れるようになった。・・・ということは、今まで「製薬」業界と言っていたが、範疇が合わなくなってくる。「製薬・売薬」業界とでも言うべきかな?単純に「薬業界」とでもいうべきか?医療機器も医療用具もひっくるめて、新しい呼び名を考えてはどうだろう?「ライフサイエンス業界」とか「治療業界」とか「医薬機器用具産業界」とか。。。工場を持っていなくても新薬の承認申請ができるようになったことは、とてつもなくビッグなビジネスチャンスだと思う。
2005.04.16
コメント(0)
-
セロトニン
セロトニンなんぞというものが有る。それが減るとうつ病になったりする。そこで、SSRIだの三環系だの四環系だのという薬ができた。ただし、まだまだうつ病の原因までははっきりとしていない。精神科領域で死に至る病がうつ病だ。僕は友人が二人、明らかにうつ病から自殺してしまった。病気を治す、、、容易なことではない。治験を成功させるのも、また難しい領域ではある。どんな領域でもいいから、ピカ新よ、早く出ておいで!
2005.04.09
コメント(2)
-
■医療現場における個人情報保護法についてのQ&A(事例集)が出たよ
■厚生労働省(↓)の最近のトピックスよりhttp://www.mhlw.go.jp/index.html■厚生労働分野における個人情報の適切な取扱いのためのガイドライン等 ↓http://www.mhlw.go.jp/topics/bukyoku/seisaku/kojin/index.html■「医療・介護関係事業者における個人情報の適切な取扱いのためのガイドライン」に関するQ&A(事例集)(平成17年3月28日掲載) ↓http://www.mhlw.go.jp/topics/bukyoku/seisaku/kojin/dl/170325iryou-kaigoqa.pdf■「医療・介護関係事業者における個人情報の適切な取扱いのためのガイドライン」等について平成17年4月の個人情報保護法の全面施行に向けた、医療・介護関係事業者における個人情報保護のあり方については、本年6月に「医療機関等における個人情報保護のあり方に関する検討会」を設置して検討を行ってきたところです。 同検討会での議論等を踏まえ、本年12月24日付けで別添1のとおり「医療・介護関係事業者における個人情報の適切な取扱いのためのガイドライン」を定め、各都道府県知事、関係団体の長あてに通知いたしましたのでお知らせいたします。 また、同検討会では、別添2のとおり「医療機関等における個人情報の保護に係る当面の取組について」をとりまとめましたので、併せてお知らせいたします。 ↓http://www.mhlw.go.jp/houdou/2004/12/h1227-6.html僕の情報はどこから漏れたんだろう。。。。
2005.04.02
コメント(0)
-
必須文書を減らそう!
あの・・・少しでも、必須文書、減らしませんか?えええ、分かっていますよ、分かっています。治験は記録が大切です、はい。記録に無いことは、やっていないと同じなんですよね、はい、承知しております。でも、でもですね、もし無駄なステップや資料が有ったら、少しでも減らしましょうよ。そのほうが、審査する側も楽ですし、それになによりも、新薬が一日でも早く世の中に出るんですよね。(違う?)たとえば、治験は実施医療機関の長との契約となっておりますが、もう、治験責任医師との契約にしませんか?だめ?なんで?
2005.03.26
コメント(2)
-
急募!『医薬品医療機器総合機構』の調査官
お~~~い!『医薬品医療機器総合機構』、いわゆる「総合機構」の職員が足りないらしいぞ!!おかげで、調査が滞っているという噂だ。 ↓http://www.pmda.go.jp/guide.html#saiyohこのままだと「優先審査」に影響を及ぼすぞ。給料は安いだろうけれど、今こそ、新薬承認を一日でも早くするために、我こそは!という人は、(給料は安いだろうけれど・・・しつこい)申し込もう!ン? 僕? 多分、書類選考で落とされるな。^^;
2005.03.20
コメント(4)
-
はなから治験をビジネスとして捉えている人
そんな人がいると、いいような悪いような。面倒な手続きをしなくて良さそうだが、倫理的なIRBをきちんと開催しているかな?とか、きちんと資料を保管してくれているだろうか?……などと思ってしまう。でも、ビジネスだからしっかりやります。。。というのならいいのだが。
2005.03.14
コメント(2)
-
GCPというものは・・・
治験を行う時のルールとして、GCPが有る。平たく言って、細かい法律だ。その法律が、これまた解釈が色々できそうで、その解釈論に終始する人たちもいる。それって、なんだかな。。。時間の無駄のような気がします。「行列のできる法律事務所」というのが有るくらいですから、弁護士であっても、法律の解釈が色々と有る。僕たちは治験のプロであって、法律のプロではない。基本を押えればいいのだと思う。要は、治験参加者の人権、安全、福祉の保護のもと、科学的でデータの信頼性が確保できていればいいのだ。違う?
2005.03.06
コメント(1)
-
省令GCP45条の2
今話題の「省令GCP45条の2」(何故か、みんな条文番号で話すんだな、これが。)「治験責任医師等は被験者が他の医師から治療を受けていた場合、被験者の同意のもと、その医師に治験の参加をしらせる」というものだ。当たり前とは言え、当たり前のこと。もしも、上記のことを怠り、他の病院で安全上問題になっている「併用禁止薬」が処方されて、重大な副作用が発生したらどうすんの?こんなこと、GCPに書いて有ろうが無かろうが、総合機構から指摘されようが、されまいが、治験参加者の安全を考えたら当然の行為だ。なにを今さら、慌てているのだ~~~~!! 渇~~~~ッ!
2005.03.05
コメント(0)
-
省令GCP45条の2
今話題の「省令GCP45条の2」(何故か、みんな条文番号で話すんだな、これが。)「治験責任医師等は被験者に他の医師から治療を受けていた場合、被験者の同意のもと、その医師に治験の参加をしらせる」というものだ。当たり前とは言え、当たり前のこと。もしも、上記のことを怠り、他の病院で安全上問題になっている「併用禁止薬」が処方されて、重大な副作用が発生したらどうすんの?こんなこと、GCPに書いて有ろうが無かろうが、総合機構から指摘されようが、されまいが、治験参加者の安全を考えたら当然の行為だ。なにを今さら、慌てているのだ~~~~!! 渇~~~~ッ!
2005.03.05
コメント(0)
-
治験のありがたさ
僕には持病が有る。さらに、小児の時に、「リウマチ熱」に罹り、あやうく心臓弁膜症になりかかったが、ペニシリンに救われた。自分の命を助けてくれた薬。そんなオーバーなことでなくても、薬により苦痛や痛みから開放されることがある。そんな時に、僕は治験に参加してくださった、患者さんにお礼を言いたくなる。あなたが居なかったら、僕は、今、ここに居なかったことになるのだから。。。。
2005.02.20
コメント(0)
-
三共と第一製薬の合併
これはかなりの激震でしょう。一時的に、アステラス(山之内製薬と藤沢薬品が合併してできた製薬会社)に、業界2位の定席を取られた三共だが、第一製薬を吸収して、再度、2位に浮上した。(しかし、そしてにしても、武田って、日本ではダントツの一位なんだね。さて、これから動向が気になるのはエーザイだ。どうなるのかな~~~?
2005.02.19
コメント(0)
-
重い病気の治験
そもそも重い病気の治験というのは、結構、大変だ。例えば抗がん剤の治験。治験に参加された患者さんの状態にもよるのだが、重篤な有害事象が、少なくない。(他の治験薬と比較してね。)治験薬の副作用で重篤な有害事象が出たのか、それとももともと有った癌によるものか、見極めが難しい。もちろん、動物実験などで、あきらかに副作用と分かっているものも有るが、人間に使った場合はどうなるかは、完璧に把握できてるわけではない。だから、抗がん剤の場合はフェーズ1でがん患者さんに参加してもらう。ごく低用量から徐々に用量をアップさせていく。その過程で副作用を見つけていくというステップを取らざるを得ない。厳しい治験だ。
2005.02.13
コメント(0)
-
高校生に治験を教える
例えば、高校生に治験を教えるとしたら、どう教えるだろうか?それをバーチャルでやってみることにした。 ↓http://chike-hishschool.seesaa.net/『治験』について、正しい理解をしてもらうために、子どもの頃から教育するという手法が考えられる。そこで、まずは高校生にやってみたら、どうなるかを僕の頭の中で試しているところ。一般成人にも正しく教えるためには、高校生レベルに正しく教える方法、スキルが必要だ。また、高校生レベルに説明し、理解を得られないようでは、まだまだ、僕の『治験』に対する知識と理解、認識が足りない証拠だと思う。今度、リアルの高校へでも行って、やってみようかな?
2005.02.12
コメント(0)
-
右往左往
あんまりさ、総合機構のコメントに右往左往しないほうがいいよ。もちろん、重要なコメントも有るし、多分、指導的なコメントもある。実地調査や書面調査に慣れていれば、その点、分かるのだが、慣れていないと、大騒ぎになる。調査に立ち会った製薬会社の担当者が、総合機構にこんなコメントを貰ったから、すぐに今までのやりかたを180度転回! というのも情けない。自分たちの主張すべき点は、それはそれで主張する。その上で、機構の担当官が言うのも、もっともだな、と思ったら、対応すればいいのだ。たまにはさ、総合機構の担当官があわてふためくような逆提案をしても、いいんじゃないの?もっと、こんなふうに調査をすべきでは? とかね。あるいは、今度、総合機構のサイトに、こんな情報をのせるべきじゃないですか?とかね。まぁ、不満や愚痴は言わないほうがいい。
2005.02.11
コメント(0)
-
治験が終わると待っているもの
それは、信頼性調査だ。薬の有効性も、安全性も、治験のデータをもとに判断される。そのデータの信頼性が損なわれていたら、有効性、安全性という話どころではない。そのためにも、総合機構の方々が、病院に行ったり、会社に来たりして、データの信頼性を調査する。さらに、全データを1トントラックに積んで、総合機構のビルまで運び込む。そこで長いと1ヶ月以上に渡って、データの信頼性を調査される。そうやって、薬の信頼性が積み重なっていくのでした。
2005.02.06
コメント(0)
-
多分、製薬会社は倫理ぎりぎり
治験は多分、企業倫理ギリギリの線でやっていると思う。GCPや臨床試験の倫理指針が出ている位だから、逆説的になるが、倫理が問われる業界の一つだろう。そして……モニターは、常に自分の倫理観と営利企業としての製薬会社(CRO)の間で、揺れ動く。そこに、自分の存在価値を見出せれば、しめたものなのだが。これまた、難しい。
2005.01.26
コメント(0)
-
臨床研究に関する倫理指針の施策等について
個人情報保護法に関連して、臨床試験の倫理試験も大きく改訂されてきたぞ。(大本がこれだ)平成15年7月30日臨床研究に関する倫理指針の施策等について平成15年7月16日に告示されました「臨床研究に関する倫理指針(平成15年厚生労働省告示第255号)」が、同年7月30日から施行されます。今般、施行に関連する通知、参考資料等をとりまとめましたのでお知らせします。 http://www.mhlw.go.jp/topics/2003/07/tp0730-2.html臨床研究に関する倫理指針平成15年7月30日厚生労働省 http://www.mhlw.go.jp/topics/2003/07/tp0730-2b.html指針関連Q&Ahttp://www.imcj.go.jp/rinri/main/04qa_top.htm(そして、これ) ↓臨床研究に関する倫理指針の改正等について平成16年12月28日医政発1228001号 厚生労働省医政局長 岩尾 總一郎http://www.mhlw.go.jp/general/seido/kousei/i-kenkyu/rinri/0504tuuchi.html臨床研究に関する倫理指針平成15年7月30日(平成16年12月28日全部改正)厚生労働省http://www.mhlw.go.jp/general/seido/kousei/i-kenkyu/rinri/0504sisin.htmlしっかり読んでおくように!
2005.01.25
コメント(0)
-
【治験に参加する患者さんとは?】
誰でも、どこででも治験に参加できるものではない。まず、治験を実施している病院に行かないといけない。どこの病院で治験を実施しているかは、今のところ、ネットで検索するしか(ほぼ)ない。で、そこの病院に行って、治験に参加したいと言っても、これまらすぐに治験に参加できない。たとえばあなたが糖尿病だったとしよう。新しい糖尿病の治験薬がいいらしい、という噂を聞きつけて、なんとか、その病院へ行く。しかし、まず、医師に治験に参加できる基準(病歴何年以上か?とか、糖尿病の進行具合とか、他の臓器の健康度とか、その他うんざりするくらいの基準)をクリアしないといけない。そして、その上で、医師が治験の説明書を文書を使って説明するので、それを良く理解し、その上で、自分はこの治験に参加してもいい、と思ったら、同意書に氏名とサイン、住所などを書く必要がある。でも、ここまで終了したからと言って、治験薬が投与されるとは限らない。(続く)
2005.01.24
コメント(0)
-
【治験実施医療機関で特に注意して調べる点】その3
最近、多くなってきたのがクリニックでの治験だ。また、クリニックとまで行かなくても、市民病院とか町立病院などの小規模な病院での治験。こんな場合、一番、注意して調査するのは「万が一、副作用等緊急入院などの処置が必要になった場合、対応できるか?」だ。クリニックレベルでは、まず無理なので、そんな場合には、どこの病院に搬送してもらうのか?通常は、どこの病院と契約なり、提携しているのか?などを事前調査でしっかり調べておくこと。治験薬は、なんと言ってもまだ安全性が確立していないので、そのような事態も想定して、治験実施医療機関の調査・選定を行うのだ!!
2005.01.23
コメント(2)
-
【治験実施医療機関で特に注意して調べる点】その2
治験を依頼する前に、治験実施医療機関のSOPを当然、調査する。その時に、上記でも言ったが、IRBメンバー構成を必ず調べること。そして、もしSOPにGCPの条文通りに記載されていたとしても油断をしない!かつて、僕が調べた時に「非専門家」がIRBメンバーとして一名参加する、とSOPに書いて有ったが、IRBの審査結果通知書に付いてくる「治験審査委員会委員一覧表」の『非専門家』の欄に「看護師長」がいた。だから、GCP通りの条文が書いて有っても、必ず事務局の人に『非専門家』の職業を聞くこと!また、『院外メンバー』も、本当に院外メンバーなのか、職業やどうしてこのメンバーを選んだのかを聞いてみること。意外と「病院の土地に地主だから」なんてことが判明する。(当然、この場合はアウト!!)
2005.01.21
コメント(0)
-
【治験実施医療機関で特に注意して調べる点】
まずはIRBだ。IRBメンバーの構成要員はGCPで規定されている。4-3 治験審査委員会の構成4-3-1 治験審査委員会は、治験について倫理的、科学的及び医学的観点から審議及び評価するのに必要な資格及び経験を、委員会全体として保持できる適切な数の委員により構成するものとし、次に掲げる条件を全て満たさなければならない。(1)少なくとも5人の委員からなること (2)少なくとも委員の1人は、自然科学以外の領域に属していること (3)少なくとも委員( 2)に定める委員を除く)の1人は、医療機関及び治験の実施に係わるその他の施設と関係を有していないこと4-3-2 医療機関の長は、当該治験審査委員会に出席することはできるが、委員になること並びに審議及び採決に参加することはできない。4-3-3 治験審査委員会は、委員以外の特別な分野の専門家に出席を求め、その協力を得ることができるものとする。ここでくせものなのが、『(3)少なくとも委員( 2)に定める委員を除く)の1人は、医療機関及び治験の実施に係わるその他の施設と関係を有していないこと』だ。例えば、病院のホームページを調べてみよう!そこに、もし関連病院や提携病院が載っていたら、要注意!そこの関連病院や提携病院の医師などがIRBメンバーになっていて、しかいも唯一の外部委員ならば上の(3)に該当しない恐れがある。そこまできちんと調べるのだ!!
2005.01.20
コメント(0)
-
ゴミは捨てても、ホコリは捨てるな
新人くんたちは、そろそろ実際に所属する部署に行った頃だろうか?そんな新人くんたちのために、もう何年か前に書いた日記を思い出して、ここに、もう一度書こうと思っていることがあります。会社、組織に所属すると、その中で必ず見かける人に、すぐに失敗を「言い訳」や「他人のせいにする」という人がいるもんです。また、部下が新しいことにチャレンジしようとしても、「やるのは勝手だが、失敗しても俺は責任とれんぞ」という上司もいます。自分のことしか考えていない人。 あるいは、自分を守る、保護することしか考えない人です。こういう行為を「保身(ほしん)」といいます。 保身=自分を保護する、あるいは身を守る=保護、身=護身=ゴミです。これから新しく社会に出て行く人たち、新入社員のみなさんは、こんなゴミをポイ!しましょう。それよりも、自分の仕事に誇りを持とうではありませんか。ゴミはポイ!しても、ホコリ(誇り)は捨てないようにしましょうね。どんな職業についても、自分の仕事に誇りを持つことが大切です。それは、自分の選んだ道、業種に対してもそうですし、自分が直接やっている仕事に対しても同じです。「薬を作る」という過程には、とってもたくさんの人たち、職種の人たちが関与します。それらの多くの職種の人たちと協力しあいながらやっている僕たちの仕事は、患者さんから一日でも、一秒でも早く苦しみ、痛み、悩みを取り除く「薬」を作ることです。そのような仕事に対して「誇り」をもって仕事をしましょう。そして、その誇りに恥ずかしくないような仕事をきちんとやろうではありませんか。ゴミはすぐにたまりますが、ホコリはなかなかたまりません。時間をかけ、日々の仕事を誠実にこなしていくことを積み重ねないと、ホコリはたまってくれない性質をもっているようです。あれ? これは新人くんたちに、というより自分に対して言っていることですな。
2005.01.19
コメント(0)
-
もう一度考えたい
治験について原点に戻って考えたい。薬は、まず「化合物」として見つかる。たとえば柳の木から「アセチルサリチル酸」という「有機化合物」が見つかったとしよう。そのアセチルサリチル酸をマウスなどの動物実験(これらの実験を非臨床試験と言う)で、炎症を抑える働きが有ることが分かった。さらに、毒性などを調べる。 これもほぼ問題が無かったとしよう。そこで、科学者は、この「アセチルサリチル酸」という「有機化合物」を人間の炎症も抑えることができたら、どんなに素晴らしいだろうと思う。そのためには、まず非臨床試験の結果(安全性、有効性、一般的な薬理作用、毒性など等)をまとめ、それらから、人間に使用可能かどうか判断する。使用可能という判断ができたら、最初は一般の健康な男性を対象とした第1相臨床試験というものをやる。その試験を行う方法をプロトコールという臨床試験の試験方法にまとめる。その中には治験に参加可能な人の条件(登録基準)、参加できない人の条件(除外基準)、アセチルサリチル酸をどれ位の量で、どのように人間に使うか・・・・・・など等を細かく規定する。もちろん、治験に参加して頂く人に対する「同意説明文書」も作る。他にも、いろんなことを決めて、「総合機構」に治験届を出す。治験届を出して、問題が無かったら、アセチルサリチル酸は「有機化合物」から「治験薬」と名前を変えて、人間に使われる。そして、順次、適切な手順を踏んで、最後の第3相臨床試験のデータも全て出揃い、人間に使っても大きな副作用も出ず、しかも炎症を抑える効果も有ることが証明できたとしよう。これらのデータを全て(非臨床試験から臨床試験、それに製造方法、分析方法なども含めて)集めて、「総合機構」へ提出される。「総合機構」は提出された結果からGLP、GCP、GMP上の問題が無いかどうか、有効性、安全性に問題が無いかを審査する。問題が無いと、厚生労働省へ審査結果が送られ、最終的には「厚生労働大臣」により製造の承認許可が出され、世の中に出ることになる。世の中に出ると、アセチルサリチル酸は商品名「×××」という名で「薬」となる。ここで注目したいのは、柳から発見された「アセチルサリチル酸」という「有機化合物」の構造式は全く変わってないということだ。構造式が変わってないのに、それが単なる「有機化合物」から「治験薬」になり、最後には「薬」と呼ばれる。どうしてだろう?どうして、構造そのものが全く変わってないのに、「薬」と呼んでいいのだろう。構造式が変わってないのなら、何が変わったのか?それは「アセチルサリチル酸」に「有効性」や「安全性」という「データ」即ち「情報」が附加されたからだ。化合物を薬に変えたのは「情報」である。そして、審査する「総合機構」の人も、厚生労働大臣も、製薬会社が提出した「紙に書かれたデータ(情報)」しか見ていないのだ。審査する人の誰一人として、アセチルサリチル酸の結晶構造を直接見たわけではない。さらに、審査する人の誰一人として、治験中に治験薬を飲んだ患者さんから、直接、「効いたかどうか」、「副作用は無かったか」を聞いた人はいない。審査する側は製薬会社が提出した紙に書かれただけの「データ(情報)」を信頼して(書面調査や実地調査等も含めて)、審査する。厚生労働大臣はその審査結果(これまた、ただの紙に書かれたもの)を信頼して、薬として販売することを許可する。世の中に出た「薬」は添付文書という注意書きと共に「医者」に届く。医者は国が認めたことと添付文書に書かれたことを信頼して、患者さんに使う。患者さんは、医者を信頼して、その薬を使う。GCP上、製薬会社は治験に対してデータの信頼性保証を行う義務がある。じゃ、一体、誰に対して「信頼性」を「保証」するのか?それは、その会社の臨床監査部門に対してか?それとも、「総合機構」に対してか?「厚生労働大臣」?いずれも、違う。 僕たちは、その薬を使うことになる患者さんに対して、薬の効果と副作用のデータの「信頼性」を「保証」するのだ。僕たちの仕事は、機構や監査から指摘を減らすのが仕事なんかではない。薬を使ってもらう、いや、「使わざるを得ない患者さん」に対して僕たちのやっている仕事を信じてもらうために、信頼してもらうために、GCPを守りながら仕事をしてるのだ。患者さんは、僕たちを信頼しているのだ。もし、このサイトを通じて、一般の人や「薬を使わざるを得ない患者さん」のみなさんに、僕を信じてもらえなかったら、それは、もう僕の存在価値が無いということに等しい。
2005.01.17
コメント(0)
-
■次の100年を決定的に変える技術、発明、発想は何?
たとえば2000年間で「最大の発明は?」という本もあるが、こんご100年間を大きく革新的に変える発明ってなんだろう?既存のテクノロジーの延長に有るのか?それとも、全く新しい発想が出てくるか?なんだろう?新薬開発で言うと、、、、、1)万能細胞から、薬のスクリーニング用細胞を作る2)自らが考える新薬開発システム(人工知能;AI)ができる3)がん細胞全般にあるかもしれない特異的なレセプターが発見される4)治験情報が「総合機構」によって全て開示される。(どこの製薬会社がどこの病院で、どんな治験をやっているかの全一覧表を公開)5)ゲノムから全プロティンを特定し、全ての病気の原因が分かる・・・こんなところかな?
2005.01.14
コメント(2)
-
新たな治験啓発方法
実は「blog(ブログ)を使っていかに治験を啓発するか?」と「ブログを使った仕事術」というサイトを新たに立ち上げた。 ↓http://www.geocities.jp/horai_blog/index.htmlこれに呼応するように、ホーライ製薬の社員の方がブログを立ち上げたようだ。また、「今後、ホーライ製薬に入社する社員は必ずブログを立ち上げること」というのを入社条件にしてはどうか? というアイディアも頂いた。(これは、ちょっと入社条件が厳しくなるので、延期しました。)しかし、それにしても、僕が投げた一石が、大海の海原に波紋を多少でも起こしてくれたのならば嬉しい。科学や医学は進歩している。治験をやっている僕たちは、それをひしひしと肌で感じることが多い。新しい病気の出現とそれに対する研究発表などがそうだし、新しい作用機序の薬が出たりするのもそうだ。そして、インターネットが当たり前の時代。e-mailが当然の時代になったのならば、それらを使って、古来より連綿と続いている僕たちの「仕事方法」を見直すことも迫られる。昔は「メモ」や「封書」だったのが、今はe-mailで、世界中に何千万人に同じ情報を送ることさえ可能になった。しかし、これは「科学」と同じ「両刃の剣」だ。うまくネットやブログを使えば、新しいビジネスモデルが生れるが、同様にウイルスソフトやサイバーテロという新しい“危険”も作ることができる。そこが僕らの知恵のみせどころだ。(見せないと詰まらないし、やばい。)ホーライ(株)ホーライ製薬(架空の製薬会社)http://www.geocities.jp/horai_seiyaku/医薬品ができるまでhttp://www.geocities.jp/iyakuhin_ga_dekirumade/明日、天気にな~~~~れ!
2005.01.12
コメント(0)
-
【新薬開発のテレビ番組・・・製薬協提供】
1月22日(土)午前10時30分から11時25分まで、「幸せを運ぶ薬」日本テレビ系列全国28局で放映です。今回は患者さんとその家族、医師を主役とし「新薬を世の中に出すこと」をドラマのテーマにして「新薬開発の重要性」を感じてもらおうという意図のようです。お見逃し無く!!
2005.01.11
コメント(0)
-
広がる波紋
僕がブログを使った治験(と仕事術)に関するサイトを立ち上げたら、それに賛同してくれた人が出始めた。http://www.geocities.jp/horai_blog/嬉しい!!こうして、僕がネットという大海原に投げた小さな石が、少しだけ、波紋を起こしたことが、素直に嬉しい。少しずつでも、継続して、地道にやるしかない。
2005.01.10
コメント(0)
-
恐るべし!!1つの薬のために何人のボランティアが必要か?
一つの薬が世の中に出るために、一体何人の治験参加者のボランティアが必要か試算してみよう。(もちろん、普通は薬効群により、またその治験薬の特徴によって、かなりばらつくが。)まず第1相臨床試験では・・・「単回投与試験」で6人*3用量として18人「連続投与」でやはり18人次の前期第2相臨床試験では・・・1群に30人くらいかな。多いと50人はいく。2群で40人とするならば結局80人か。後期第2相臨床試験では・・・至適用量を決めるし、プラセボ群もあるから、大体3、4群か。4群として、1群に最低でも50人だから、200人。最後の第3相臨床試験では・・・まぁ、普通2群(治験薬群と対照薬群)で、1群150人前後として、両方で300人。これに長期投与試験が入ると300人。ざっと計算しただけでも、916人。約1000人だ。10種類の薬が有ったら1万人。(ちなみに、僕の実家のある村の人口は4千人。)これだけ多くの方が治験参加者としてボランティアになられている。この数字を重く捉えること。恐るべし!!
2005.01.09
コメント(2)
-
お仲間、発見!!
よしよし、いいぞ~~!!みんなでさ、ちょっとずつ、治験を盛り上げていこう。正しい認識と情報を公開しつつ、ついでに自分も磨くのだ!(歯をね。)嬉しい。嬉しいぞ~~~!!
2005.01.08
コメント(0)
-
考える時間をもつべし
いつもいつも時間に終われていると「考える時間」を失ってしまう。モニターのみんなは、IRBの申請資料作りやヒアリングの準備、治験薬の搬入。治験参加者の登録促進。CRFのSDVと回収。モニタリング報告書の作成。。。。と、目の前の仕事に追われがち。ふと気がつくと3年経っていた、なんてことが治験である。ときどきは、その手を止めて、考える時間を持つべし!治験はなんのためにやっているのか?自分の仕事の意義はなんなのか?本当に治験参加者のことを考えているのか?……なにも治験だけの話じゃない。自分の生き方の問題でもあるんだな。
2005.01.06
コメント(3)
-
誰が「治験実施医療機関」を選ぶのか?
・・・ということで、昨日の日記にも書いたが、治験をやっていい病院というのは、特に国から認定を受けているわけではない。では、誰が決めているのか?それは製薬会社なのでした。この場合、製薬会社を「治験依頼者」と呼ぶ。この治験依頼者が、モニターと呼ばれる人たちに、各地にある病院を調査に行かせ、GCPの要件に合っているか、治験に参加してくれそうな患者さんが多いか?など等を調べてきて、治験依頼者に報告する。それをもとに治験依頼者が、治験を頼む病院を決めるのでした。
2005.01.03
コメント(0)
-
【治験実施医療機関とは?】
「治験実施医療機関」と認定するかどうは、モニターの調査した病院の体制情報により、治験依頼者が決める。別に国のお墨付きが有る訳では無い。治験依頼者が治験を依頼する前にモニターが病院を訪問したり、電話で調査する。どんなことを調査するかというと、当然だが、GCPで「治験実施医療機関」に要求している事項を満たしているかどうかだ。簡単に言うと、厚生労働省令GCPの第35条に合致しているかどうかだ。そこには、こう書いてある。(実施医療機関の要件)第三十五条 実施医療機関は、次に掲げる要件を満たしていなければならない。一 十分な臨床観察及び試験検査を行う設備及び人員を有していること。二 緊急時に被験者に対して必要な措置を講ずることができること。三 治験審査委員会が設置されていること(第二十七条ただし書の場合を除く。)。四 治験責任医師等、薬剤師、看護師その他治験を適正かつ円滑に行うために必要な職員が十分に確保されていること。(平一四厚労令一四・一部改正)条文で書くと、たった4つの項目なのだが、チェックリストに直すと、相当な数のことを調査することになる。
2005.01.02
コメント(0)
-
【第3相臨床試験】(治験のステップ3)
⇒(目的)・多数の患者さんに使用してもらう・現在有る標準的な薬との差を見る「検証的試験」とも呼ばれる。いよいよ、治験の最終ステップである。承認申請に向けて効能・効果、用法・用量、使用上の注意等を最終的に決めるステップとなる。前のステップで推奨された用量(例えば上記の「治験薬A2」)が使用される。また、例えば高血圧の治験薬だった場合、既に承認され使用実績がある標準的な高血圧の薬(ここではBとしよう)を相手にして、それに劣っていないことを証明する場合も有る。このような場合、治験参加者さんに使われるのは次の2種類のどちらかである。(1)治験薬A2(有効成分有り)+標準薬Bのプラセボ(有効成分無し)(2)治験薬A2のプラセボ(有効成分無し)+標準薬B(有効成分有り)つまり、(1)を使われる治験参加者さんは、治験薬A2が使われており、(2)の治験参加者さんは、標準薬Bを使われていることになる。ここでもそうだが、大抵、このようなプラセボを含んだ試験などでは、医師も治験参加者さんも、治験依頼者もどの治験参加者さんにどちらが使われているかは、治験中には分からないようになっている。ここまで来ても、振り落とされる場合が有る。つまり、治験薬A2が、標準薬Bよりも有効性で劣っているという解析結果が出た場合である。また、最近では、この第3相臨床試験と平行して「長期投与試験」も実施されるようになった。これは、半年以上の使用例として300例以上、1年以上の使用例として150例以上等というようにして、主に「長期使用した場合の副作用の発現(安全性の情報)」を見るために作られたガイドラインに従って実施される。この長期試験は、その治験薬が新薬として承認されるまで(つまり申請後、審査中も)、治験薬を治験参加者さんに使ってもらえる手段としても、使われている。例えば、治験薬A2の効果が極めて高い場合に、その治験が終わったら、昔は、薬が承認されるまで、また普段使っている薬に戻るという悲惨というか馬鹿げたことが有った。今は、もし治験参加者が希望し、長期投与試験に基準に合致さえすれば、承認され処方薬として使われるまで治験薬を使えるという道が残された。しかし、ここにも実は落とし穴が潜んでいて、有効性や安全性に問題が無かったとしても、その治験で重大にGCP違反が発見されると、その申請データは却下される、ということになる。こうなった場合、決断を迫られるのは、製薬会社である。もう一度、治験をやり直すのか、もう開発を中止するのか、その場合、長期投与試験に参加中の治験参加者さんはどうなるのか?……。この問題は別のところで書くことにして、とにかくこの最後の第3相臨床試験が無事に終り、標準薬よりも有効性も安全性も劣っていないことが証明できたら、承認申請を当局にする。こうして、治験は終わる。治験は終わるが、薬の有効性や安全性の情報収集は、実はここからが本番だ。治験という特殊な状況で使用されていた時と違い、通常の診療下において、どのような副作用が出るか分からない。また、多くのデータが集まってくると、いろんな問題が分かる。例えば、ある種の薬と使うと思わぬ副作用が出たり、長期に使うと、別の病気を誘発するとか。新薬は世の中に出てからが、本番勝負だ。
2004.12.31
コメント(0)
-
治験の流れ(2)
【第2相臨床試験】(治験のステップ2)⇒(目的)・初めて患者さんに使う・有効性を探るこのステップに来て、ようやく初めて、患者さんに使われることになる。使われる薬の用量範囲は前の第1相で安全性が確認された範囲になる。ここで、本当に薬が効果があるかどうかを探すので「探索的試験」とも呼ばれる。この第2相臨床試験も細かく言うと「前期第2相臨床試験」と「後期第2相臨床試験」と分かれる。分けないことも、あるようになってきた。<前期第2相の主な目的>とりあえず、少数の患者さんを対象として、どんな病気に効果が有るかを確かめる。もちろん、ある程度、こんな病気には効くはずだ、というあたりをつけて、新薬を開発しているが、本当に効果があるかどうかを、ここにきて、初めて確かめることになる。……ということは、ここでかなりの治験薬が振り落とされるということでもある。つまり、当初予定していた効能効果を発揮できないということが証明されることもあるわけだ。ここをクリアすれば、とにもかくにも、ある程度の効果が期待できるということ。また、このステップをスキップすることも場合によっては可能である。たとえば、更年期障害というのは、医学的に「女性ホルモンの欠損」で生じる症候群であることが、文献等で証明済みの場合、じゃ、この女性ホルモンを投与すれば、更年期障害には効果があるということは、治験を実施しなくてもよい、ということもある。ほかには、既に海外での治験結果が知られているとか、販売済みで効果があることが証明できている場合もスキップできることもある。いずれにしても、このステップの関門をクリアできるかどうかが、運命の別れ道である。抗ガン剤などの場合は、胃癌、肺癌、乳癌、大腸がん……など、いろんな癌患者さんに参加してもらい、どの癌に効果が有るのかを確認するステップでもある。<後期第2相の主な目的>このステップの大きな目標は、「最も効果が出て、副作用が出にくい」治験薬の量を設定することにある。例えばここに高血圧の治験薬「A]が有ったとしよう。この場合、次のように治験薬の成分量を振り分ける。プラセボ:有効成分無し治験薬A1:有効成分が10mg治験薬A2:有効成分が20mg治験薬A3:有効成分が30mgここに何故、プラセボ(有効成分無し)を入れるのかというと、人は薬を飲んだという気分だけでも、結構、その気になって効果らしきものが出るのだ。血圧のように気分に影響されやすいものや痛みというようは自覚症状は、この点を注意しないと、本当に薬が効いているのか、気分的なものなのかが、分からないことになる。一方で抗ガン剤のように「癌の縮小」というように気分で大きく左右されずに、しかも客観的に(自覚症状ではなく、他覚症状として)計測できるものは、この影響は少ない。また、薬が効いている一つの証しとして、用量と効果(反応)が直線的に比例している、というのが根拠にもなる。だから、この後期第2相臨床試験は非常に重要な治験なのだが、問題も多い。まず、プラセボの存在だ。患者さんに治験に参加してもらう場合、当然、そのプラセボがあなたに当る確率(上記の場合4分の1)を事前に説明する。ここで、患者さんの中には、プラセボが有るのなら、参加しないという答えがあることが多い。(正直言って、僕もたとえば鎮痛剤だったら嫌だ。)また、治験の結果、効果が最も出るのは有効成分が30mgのものだったとしても、副作用が多数出る場合は、その有効性という恩恵と副作用という辛さをバランスにかけて、最終的には効果もほどほどに出て副作用の発生が少ない治験薬A2が選ばれる場合もある。下手すると、ここでプラセボとの間で有効性で統計学的に差が無いという場合もある。当然、この場合、ここで開発は中止となる。
2004.12.30
コメント(0)
-
【治験の流れ】1
治験はヒトに新薬の卵を使ってもらう段階から、そう呼ぶ。で、その前に、当然だが、動物を用いた安全性を確かめる。さらに、その薬の卵がターゲットとしている病気の動物にも使い、有効性も確認しておく。このような動物など、ヒトではない生き物などで薬の卵をいろいろ調査する段階を非臨床試験という。この非臨床試験を終えて、ヒトに投与してもどうやら大丈夫だという段階で、やっと治験に入る。【第1相臨床試験】(治験の一番最初のステップ1)⇒(目的)・人での安全性確認・人体における薬の代謝最近では「臨床薬理試験」等と呼ばれるようになった。初めて人間に化合物を投与する段階である。このステップで行う治験の目的は、ナント言っても人間に対する安全性である。どこまで量を増やしたら、どんな副作用が起こるかを試す。この時に、どうやって最初に人間に投与する量を決めるかは、まだ確定した方法はない。だいたい、こうですよ、という話では何種類かのやり方がある。たとえば・・・・LD50(50%致死量)あるいは概略の致死量の600分の1以下。(LD50(50%致死量)とは、この量を与えたら、投与された動物の半分が死ぬ量を言う)・最も感受性の高い動物におけるMTD(最大耐容量;maximum tolerated dose)の60分の1以下・推定臨床用量の10分の1以下、最小有効量の5分の1以下・・・など等。なお、FDAが2003年に示した健常人ボランティア試験における初回投与量設定のガイドライン案では、従来の体重当りの投与量の換算に代えて、体表面積で換算することとしている。最小推奨初回投与量(minimum recommended starting dose;MRSD)は動物実験データの有害事象が認められないレベルのヒト相当用量(human equivalent dose;HED)を体表面積で換算して求め、さらにHEDをsafety factorで割ることによって求められる。いずれにしても、ここでは基本的に健康な男性を対象として、治験薬を使う。抗ガン剤や女性用ホルモン剤などは、健康な男性ではない。(抗ガン剤は、癌患者さんに、女性ホルモンは閉経後の女性に参加してもらうことになる。その他、安全性の情報の他に、体内でどのように治験薬が代謝され、排泄されるかを調査する。その目的で、定間隔で採血されるし、採尿されるし、場合によっては糞も採取される。この第1相臨床試験は、たいていが、それ専用の病院で実施される。若い学生のアルバイト稼ぎとして、悪名高いが、実は、ここが一番危ないステップでもあり、重要なこと(安全性、代謝)を調べる、フェーズだ。一般的に治験のボランティアというと、ここの第1相臨床試験に参加される人を指していたが、最近では第2相以降でも、そのように呼ぶように少しずつなってきた。(創薬ボランティアなど。)「被験者」というよりはいいと思う。
2004.12.29
コメント(0)
-
【治験の意義】
意義なし!と言われるような薬を世の中に出すのが、治験の意義である。何に「意義なし!」なのか? それは、世の中に薬として出しても問題ないよ、ということに異議なし!だ。今までに無かった治療薬、既存の薬と比べて安全性が高いとか、有効性が高いものが、異議なし!なのだ。そういった素晴らしい薬を世の中に出すためにも、治験は必要だ。ただし、新薬の承認をもらうために治験をやり、データを申請しても、安全性に異議あり!とか有効性に異議あり!となると、これは、新薬として認められない、となって、却下される場合もある。だから、今行われている治験中の薬が全て問題なく世の中にでるかと言えば、そうではない。しかし、それもまた、治験があればこそ分かる話で、どうなろうとも、人間で新薬の卵の効果や安全性を確かめないといけない。モルモットやマウス、サルに効いても、人間に効かないこともある。それを確かめるために、治験があるのだ。だったら、おい!人体実験じゃないか!! オレはモルモット代わりか? と言われると、はい、そうです、としか答えられない。今、僕が飲んでいる鼻炎の薬も、風邪の薬も、あなたがお使いの薬も、すべて、そのようなモルモット代わりにされた過去の人たちの貴重なデータのもとで審査され、承認されて、そこにあるのだ。だからと言って、自分をモルモット代わりにして欲しくないという人にまで治験を行うことはできないようになった。(つい最近のことだ。せいぜい、ここ20年というところか。)治験に参加するということは、今の自分のためにというよりは、自分の子ども、自分の孫のため、という感じだ。でも、治験に参加したおかげで、今まで、どんな治療をしても駄目だった病気の苦しみから救われたという人もいないではない。基本的に治験の意義は? と言われたら、後世のために新薬をだすために必要な行為、としか言いようがない。(僕には。)
2004.12.27
コメント(0)
-
【そもそも治験とは何か?】
「薬」というものは世の中に、自然と発生してくるわけではない。たとえばアスピリンという解熱鎮痛剤がある。これも、もともと、人類が誕生したら既に有ったという訳では無い。誰かが、アスピリン(アセチルサリチル酸)という「有機化合物」を発見して、それを動物実験などで「有効性」と「安全性」を確かめたのだ。動物実験で「有効性」と「安全性」を確かめたからと言って、それが人間にもあてはまるとかというと、そうはいかない。動物には効くが人間には効かないとか、動物では安全だが、人間には危ない、というのもある。動物による種差があるわけだ。そこで、動物で安全性が確かめられたものも、もう一度、今度は人間で確かめる必要があるわけだ。この「人間を使って」、新薬の卵の効果と安全性を確かめることを治験という。ちなみに、治験と同様なことで、薬の新しい使い方を医師が研究することを「臨床試験」という。大きなくくりで言うと、治験もこの「臨床試験」の中に入る。ただ、新薬を世の中に出すためには国による審査・承認が必要だ。そのためのデータを集める臨床試験を治験と呼んでいる。つまり、今、僕たちが医師から処方され、薬局で手渡されている薬は、全て、この治験のデータをもとにして、有効性と安全性を審査された上で、世の中に出ているのだ。
2004.12.26
コメント(0)
-
治験の言葉を変えよう
被験者→治験参加者、治験協力者、創薬ボランティア(中野先生ご推薦)治験→創薬(中野先生)、薬の出産、ファイナルアンサー治験薬→王手飛車取り、卵薬(らんやく)、薬卵(やくらん)
2004.12.24
コメント(0)
-
治験がなんぼのもんじゃー!
と言っていた(かもしれない)日本医師会が、新聞に「治験」の啓発キャンペーンの広告を出していた。だいぶ体質が変わったようだ。デーモンスペシャルコーヒーでも飲んだのかな?
2004.12.22
コメント(0)
-
一人でも
いいから、目の前に患者さんを見るといい。モニターは自分の仕事に誇りを持とう!
2004.12.20
コメント(0)
-
日本医師会による治験PR
あまりにも低い「治験について」の一般人の認知度。せこで製薬協が前々から治験啓蒙キャンペーンをやっていたが、今度は医師会もやり始めた。そりょそうだ。治験促進センターを日本医師会に作ったんだものね。治験の実施は医師として、トーゼンのことだとまで書いていた。期待したい。
2004.12.19
コメント(0)
-
治験ネットワーク
徐々に各地で「治験ネットワーク」がたち上がってきた。各地の医師会や基幹病院、大学病院などを中心にその周囲の病院が参加して、治験に関する一元管理をしていく等が主な機能になっている。まだまだ、その機能を十分に発揮していないが、それでも数年前から見たら、格段の差だ。こうして、少しずつでも治験のことが世間に知られていってくれたら嬉しいので、是非、各地のネットワークで治験の情報発信をしていって欲しい。
2004.12.18
コメント(0)
-
世間の悪者扱いの治験
どう頑張っても、世間から悪者扱いの治験。その責任の半分は、僕たち、製薬業界にもある。もっと、もっと、もっと、もっと、治験について、情報を公開したほうがいいい。このままでは、日本で新薬が出てこなくなるぞ。
2004.12.13
コメント(2)
-
フィブリノゲン問題
恐らく僕には、第三者的自分が必要で、その第三者的自分が、今回のフィブリノゲン問題をどう見ているか、客観的に判断しないといけない。そうしないと、自分が薬害に対する慣れが芽生えてきそうで恐い。多分、今は他人事として、受け止めている。自分ごとして、フィブリノゲン問題を考えないと駄目になる。
2004.12.10
コメント(0)
-
ここで、僕が治験について書くということ
ここで、僕が治験について書いていたところで、どれだけ世間に影響するというのだ?しかし、何もしないよりはいい。ただ、愚痴っているだけよりはいい。ここで、治験について書いていて、それを誰かが気まぐれに読んでくれて、「へ~~治験なんてのが有るんだ。それって、どんな新薬でも必要な人体実験なんだ」と思ってくれたら、それで僕の任務は果たせている。果たせているかな?
2004.12.05
コメント(0)
-
治験が見直されるとき
そろそろ治験が見直されるときが来たのではないだろうか?医師主導型の治験、SMO、CROの設立、治験施設のネットワーク化、医師会による中央IRBなど等が3年前とは比べ物にならないくらいに、増えてきた。もちろん、まだまだ手探りの状態が続いている。しかし、どうしても、最初は手探りにならざるを得ない。そして、まだまだ人類にとって、治療薬は十分とは言える状況ではない。薬は「自然にできるもの」ではない。誰かが、治験に参加してくれたおかげで、僕たちは薬をもらっている。これから、いつ僕も抗ガン剤や糖尿病や高血圧、狭心症、不整脈、抗鬱薬、胃潰瘍の薬を使うか、わからないのだ。病気になり、薬の治療を受ける時、他人に助けられていることを、僕たちは忘れてはいけない。
2004.12.02
コメント(0)
全53件 (53件中 1-50件目)
-
-

- 歯医者さんや歯について~
- 「今日も野戦病院シリーズ40(インレ…
- (2026-05-03 20:25:42)
-
-
-
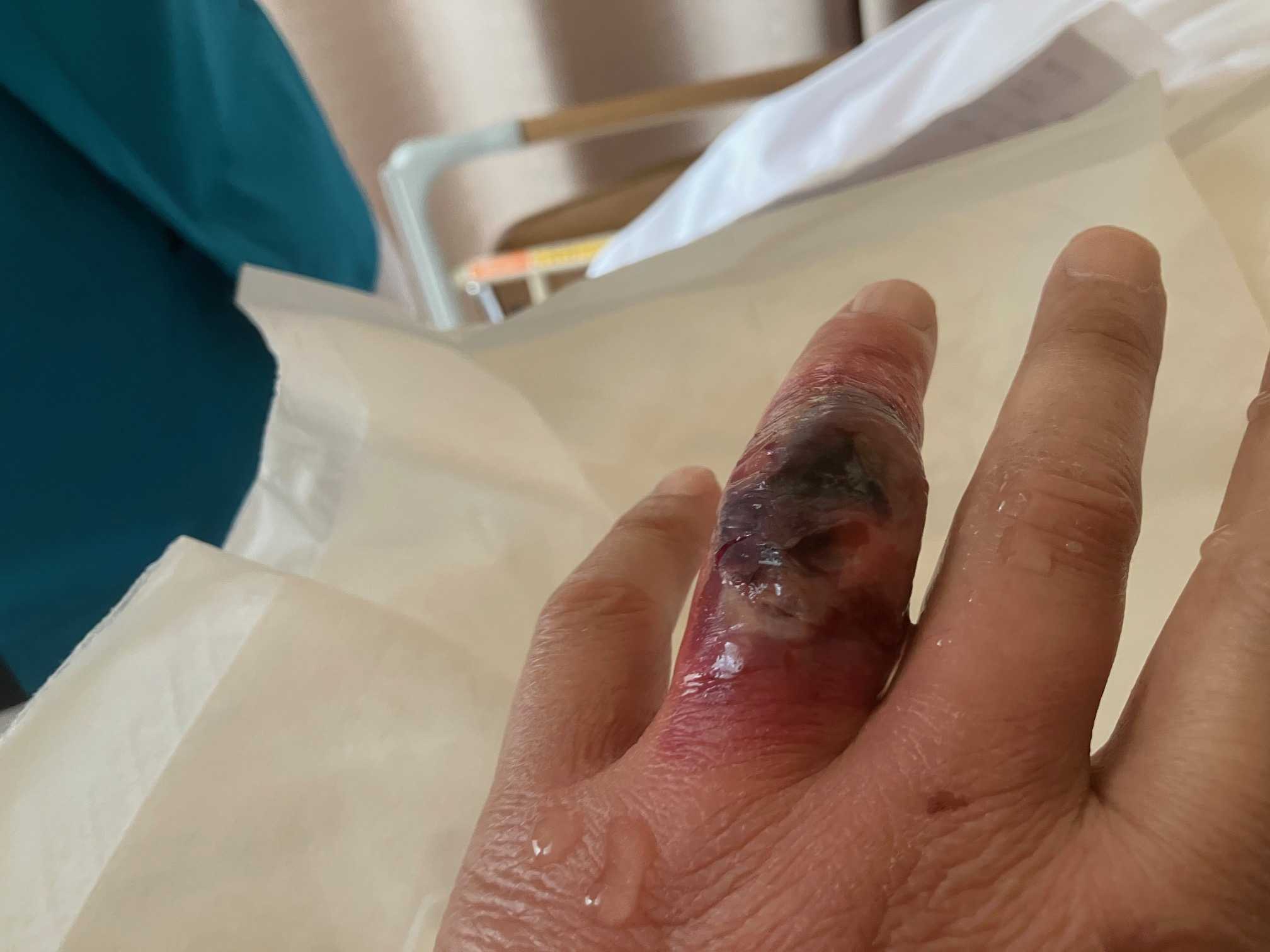
- 闘病日記
- 【闘病記】左手薬指の酷い傷
- (2026-05-03 17:17:07)
-
-
-

- 健康管理・増進、病気予防、抗加齢(…
- #京都占い・魔法使いの家TOMITA・整…
- (2026-05-04 00:00:08)
-








