2024年04月の記事
全42件 (42件中 1-42件目)
1
-

HS-10000とHS-400のf特 1
オリジナルネットワークのテーブルの台になっているHS-400を計測してみた。f特は48kHzまで測れる設定にしている。音響中心ではこんな感じ前回のような50Hz付近の反共振、共振は見られません。ツィータの軸上ではこんな感じ。いずれも22kHzくらいまでしか伸びていないように見えます。True RTAの使い方を間違えているのかもしれません。とりあえずUMC202HDのドライバーの更新をしてみようかと思うが、まだしていない。要調査
2024/04/30
コメント(0)
-

HS-10000とHS-400のf特
https://plaza.rakuten.co.jp/mabo400dc/diary/202404210002/つづきというか、dynabook B65/M WIndows11proにTrueRTAを入れたのでUSBインターフェースBehringer UMC202HDを接続して大先生の部屋のHS-400とHS-10000のf特を測ってみた。マイクロフォンはB&K #4190と#4191HS-400は昔測った時と同じで低域の50Hz前後に共振と反共振がある。https://plaza.rakuten.co.jp/mabo400dc/diary/201009130000/別の部屋だったが部屋の大きさが同じなので部屋の定常波なのか、HS-10000にはないので今のところ正体不明だ。電子系工作室のHS-400も測って比べてみるつもり。500Hz辺りに乱れがある。MH-35のfoの補正が上手くいっていないのだと思う。16kHzから落ちているのはMH-35の軸上ではなくL-205との音響中心で測ったからだ。3kHz付近の盛り上がりも気になる。要調整だ。思い出したが、昔測ったHS-400は河村先生がエージングをしっかりやってくれていた。現在のものはエージングが不十分で理論通りに動作していないのだと思う。HS-400 左chHS-400 右chガビ〜ン、、逆相、、!右チャンネルのウーファL-205が逆相接続だった。計測して初めて気がついたw修正したがf特は綺麗ではない。そのうち調整したい。HS-400はfs48kHzのデジタルチャンネルデバイダーを使っているのでf特の上限は24kHzだが、HS-10000はアナログなので、TrueRTAのfsの上限96kHzでf特48kHzまで測れる。しかし24kHzから急減している。マイクロフォンを#4190から50kHzまで伸びている#4191に換えても同じだった。スーパーツィーターは使っていないのでこんなものかもしれないが、要検討課題。HS-10000 右chHS-10000 左ch実は左右をパワーアンプに接続する時点で取り違えていた。ステレオなんか要らないのかもw
2024/04/29
コメント(0)
-
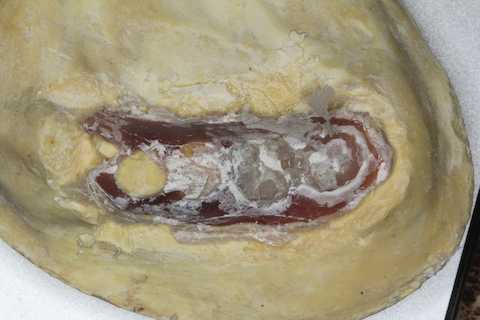
パッチン義歯の製作7.1
前回のつづきあれから加熱重合器に入れて一晩明けたので割り出し作業だhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404280001/割り出し作業は時間がかかり、繊細かつ体力が要るので疲れる。メタルフレーム前提なら割り出し作業の必要のない即時重合レジンでいけるが3Dプリンターでポリカーボ系の樹脂で作ればいけるかもしれない。メタルフレームを仕込めないので耐久性は落ちるだろうが、壊れたらまた作ればいいやという考え方なら実用性はある。レジンクラスプの設計方法は以前書いたのだが消えてしまっている。必要な方いますかね?最小限の厚さで移行的に仕上げたメタルフレームを過不足なく埋設するところがスーパーテクニックなんだが明日は研磨してエアベントを開けて、口腔内セットかな
2024/04/29
コメント(0)
-

パッチン義歯の製作7.0
本年度2作目なんだが、このところ体力低下で技工作業が辛い。時間も取られるし、したくはないのだが、昔からの患者さんなので断れない。いつものように手曲げロウ付のメタルフレームとハイブリの自作人工歯。小さい義歯もメタルフレームがあった方が撓みが少ないので使用感が良いそうな。今日中にレジン填入〜加熱重合までしておかないと明後日のセットに間に合わない。今のところ3Dプリンターではこれを作るのは難しい。というか高精度のメタルフレームなしなら今でもできると思う。レジン填入、プレス。こんなので半日潰れる。待ち時間が長いからね。もう飽きたな。。
2024/04/28
コメント(0)
-

試作スピーカー12.9(直線カット用治具8)
シャフトホルダーの固定方法を考えていた。下地がアクリル板やガラス板なのでタッピングするには不適当な素材だ。クリップやクランプで固定する方法を取ることにした。微調整もできないことはない。丸い振動板のスピーカーは多いが四角の振動板はあまりない。理由は工作が難しいので量産性に問題があるからだ。つまりコストアップが著しいので、商売的に丸に勝てないのだ。丸なら旋盤や回転台が使える。作り始めてみるとそれがよく分かる。ま、僕は日常的に単品生産しかしていないので、なんとも思わないが。
2024/04/28
コメント(0)
-
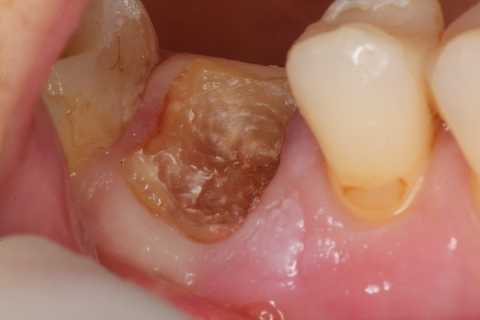
ハイブリッドクラウンの2次カリエス0.1
40代女性、左上6、ハイブリッドクラウン破折、2次カリエス前回のつづきhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404260002/ハイブリッドレジンの補綴物は物性が改良されて強度が増しているとはいえ、強い咬合力で撓むので接着剤が剥がれ脱離しやすい。すぐに取れればまだ良いが接着剤が剥がれて隙間ができても脱離しない場合は最悪のケースとなる。隙間腐食により内部の象牙質がブヨブヨに溶けてしまう。軟化した象牙質(虫歯)を除去するとペラペラの残根状態になってしまった歯は治療不能で抜歯になってしまうこともある。残根というのは元々抜歯の病名だ。再度虫歯にならないためには歯質をイオン伝導性のないレジンで完全に覆うのが良い。歯質に直接冠を被せるのがよくない。隙間ができるとまたそこから虫歯になる。歯質にイオン伝導がなければ虫歯にならない。歯質に金属を直接接触させるのも良くない。異種金属接触腐食が起こる。虫歯とはハイドロキシアパタイトの電気化学的腐食だからだ。これを「虫歯の電気化学説」とよんでいる。レジンで歯根面を覆う場合は歯根面はスムーズではなく凸凹がある方が良い。レジンの食い付きがよくアンダーカットもあり脱離しにくいからだ。10年以上やっているが意外に脱離のケースは少ない。脱離するときもあっさり外れるのでひどい2次カリエスを避けることができる。CAD/CAMで作る場合は凹凸があると良くないので脱離しやすいということになる。そもそも機械で作ろうが手作業だろうが、神経を取って被せをするという考え自体が時代錯誤的で少子高齢化時代にはそぐわないということだ。またレジンコアは丸く低い方が咬合力による応力が歯根の中心に向かい歯根が破折したりレジンコアが脱離するのを防ぐことができる。維持力にはピンレッジを使うと良い。意外なことだが、多くの症例ではポストを使わなくとも簡単には脱離しないことを経験する。ポストはない方が歯根破折を招きにくいし、中途半端に脱離して2次カリエスを招くこともない。むしろポストを使わない方が問題が起こる前に脱離するので歯質が守られると言っても良い。これはフェールセーフと呼ばれる手法だ。ハイブリッドレジンは撓みやすいので単独で使用せず、金属フレームを使うべきだ。銀合金はコストパフォーマンスが良いが耐摩耗性が良くないので、直接対合歯と噛ませるのはよくない。耐摩耗性の良い吟味されたハイブリッドレジン系の素材をメタルフレームの上に築成して歯冠を作るとよい。残念ながらCAD/CAMではピン部分のハイブリッドレジンでの加工が難しい。強度的にできないだろう。メタルやジルコニアならできるかもしれないが。ま、神経を取って被せとか、最初からしないことがもっとも良いが。
2024/04/27
コメント(0)
-
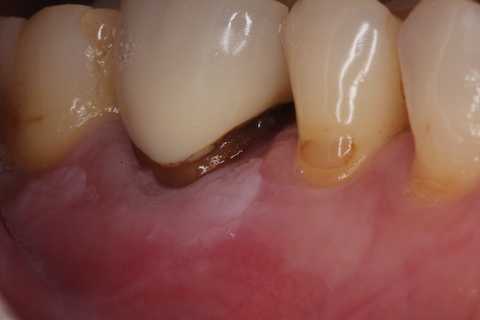
ハイブリッドクラウンの2次カリエス0.0
40代女性、左上6、ハイブリッドクラウン破折、2次カリエスこのところの世界情勢の緊迫化により歯科用金属の金、銀、パラジウムの高騰が著しい。そこでハイブリッドセラミックスブロックを機械による削り出しで作るCAD/CAM冠が保険導入されつつある。折りからの歯科技工士も少子高齢化の煽りを受けまた長時間労働を強いられることもあり激減し、需要を満たせない状況に突入しているのも大きな原因だ。問題点は脱離しやすい破折しやすいという点にあり特に外傷性咬合のある方は長持ちしない。その理由は切削機械の最小切削半径は0.5mm要するに直径1mmのダイアモンドバーで切削しているので、薄いワークや角があるワークは加工が難しいので、クラウンのマージンはディープシャンファーにしかできないからだ。機械加工しやすいように支台歯の表面は滑らかで丸くないとならない。これは脱離を招きやすい。セラミックス系はまだマシだが、レジン系は撓むので厳しい。また欠点としては強度を確保するために厚さが必要で、歯質の切削量が大きくなる。削ると痛いので便宜的に神経を取らざるを得ないことになりやすい。今後はトラブル続出するだろう。マージン付近は早期に脱離し隙間から隙間腐食が起こり2次カリエスが進行する。2次カリエスを除去すると歯肉縁下まで虫歯で健全歯質は失われている。患者は金属と違って白い歯で嬉しいと思うかもしれないが、残念ながら歯を失うことになる。この症例も通常治療では保存を諦める歯科医師は多いと思われ、どこでもここと同じ治療は受けられない。歯肉縁下というだけで抜歯の対象となる。ここではピンレッジドCRコアを採用しているが、これが抜歯寸前に追い込まれた歯の唯一の長期保存が可能になる方法だ。つづく
2024/04/26
コメント(0)
-

試作スピーカー12.8(直線カット用治具7)
薄長刃の刃角はどの程度が適正か?小さいほど切れるが、刃先が壊れやすい。カッターナイフの場合30度推奨とあった。かなり悩んでいたのだが、45度にした。特に理論的根拠はない。これ以上小さくするとフレームにネジが干渉するからというだけだ。
2024/04/26
コメント(0)
-

試作スピーカー12.7(直線カット用治具6)
発注済みの最後のパーツは明日届く予定なのだが、カッティングガイドに本体を固定する方法が思いつかない。鉄製のリニアシャフト自体が重いので固定は必要ないのかもしれない。テープで仮固定とか。薄長刃t:015mmを装着してみた。超音波カッターは中西のソニックカッターZEROを使う。まだ本番に突入する自信がない。
2024/04/26
コメント(0)
-
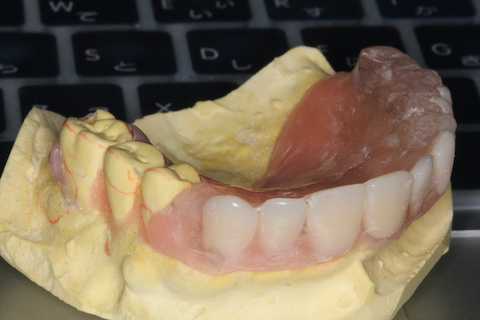
口腔内作製義歯0.1
80代女性、上顎義歯前回のつづきhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404230000/作り方なんだが、まず型取りして作業模型上で義歯床を作製する。矯正用の硬い即時重合レジンが良い。この時クラスプも作業模型上でアンダーカットをブロックアウトしておき作製しておく。人工歯は表面だけ残して裏面は削除しておく。口腔内で咬合のある臼歯部は白の即時重合レジンで咬合を決める。前歯部は床と同じ即時重合レジンを用いて人工歯を並べる。見える小臼歯部は頬側だけCRで化粧する。滅菌後研磨する。ピカピカ、ツルツルにする必要はない。体力を消耗するだけだ。口腔内で濡れたらわからない。口腔内で残った歯のクラスプで覆われている部分の歯茎部に空気穴を開ける。そうしないと虫歯になる。「虫歯の電気化学説」でいうところの酸素濃度差腐食が起こるからだ。次回は口腔内セットの予定。
2024/04/25
コメント(0)
-
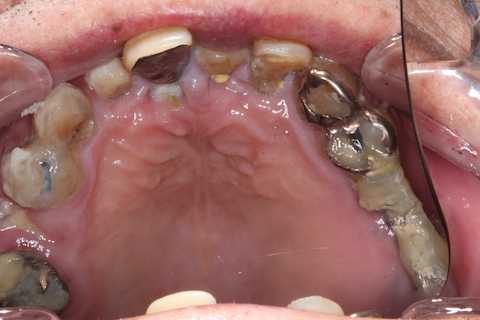
今日も野戦病院シリーズ13.0
89歳男性、脳梗塞による片麻痺があり在宅介護中息子さんに連れられて3ヶ月毎の来院があるのだが、その度に虫歯ができている。片麻痺があるので歯磨きも難しい。ほとんど寝たきりになるとどうなるのか?という画像なんだが、次回は20年前の初診時からの画像を並べてみたい。介護現場になまじ歯があるということはどういうことなのか考えさせられると思う。右上4に虫歯があった。このような虫歯を通常治療では充填治療は不可能なのだが、3MIX+α-TCPを使えばできる。3MIX+α-TCPは覆罩から根管充填まで使える万能の材料なのだ。
2024/04/24
コメント(3)
-
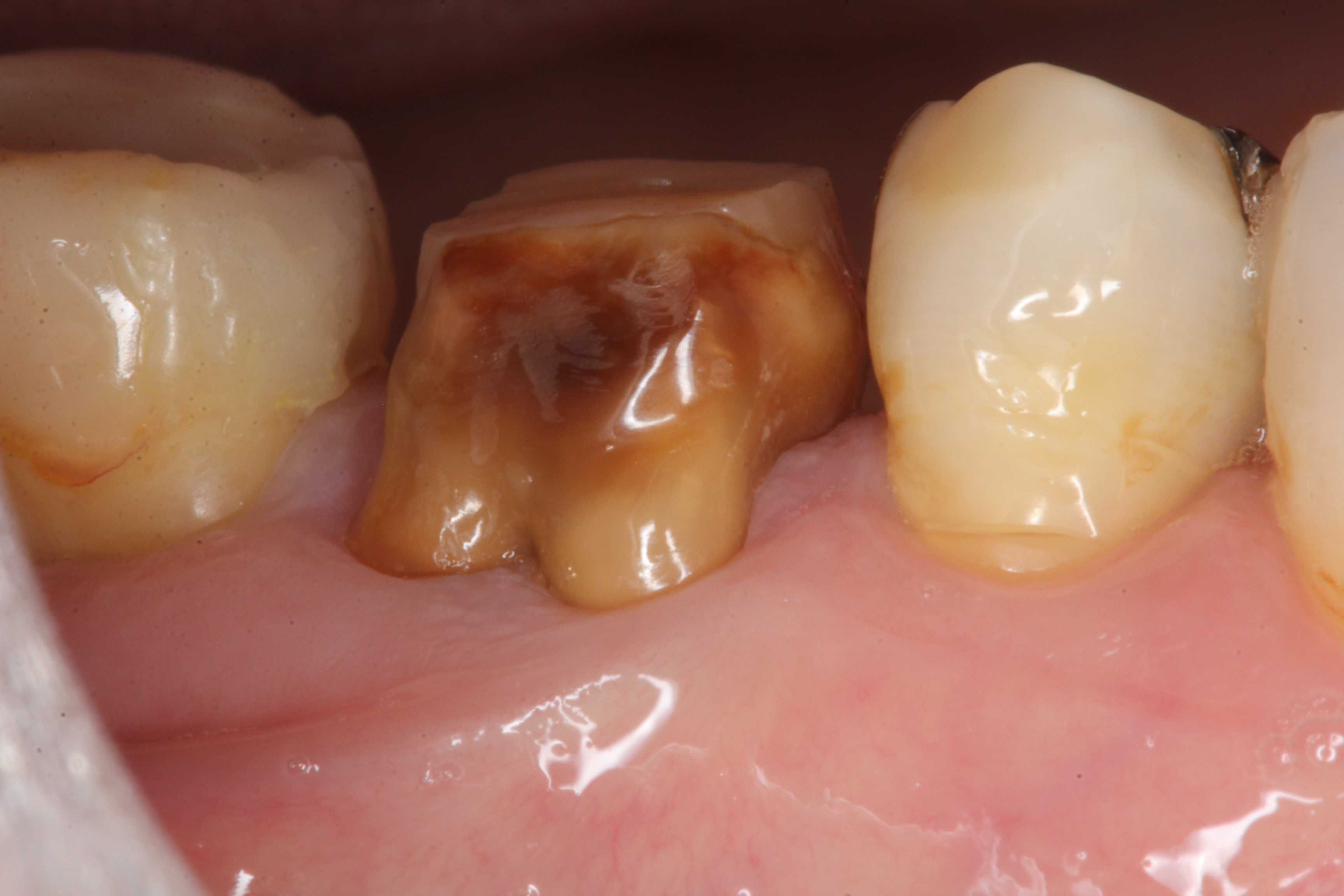
歯科治療で死亡した2歳児
というのが話題になっています。https://news.yahoo.co.jp/articles/295d65c2f3da8d6fc5d46553ecaa0386b53f4cb4もう何年も前の話なのだが、腑に落ちないことだらけだ。まず2歳児で歯医者に連れていかなくてはならないほどの虫歯になることは現在ではマレだ。乳歯が萌え揃ってまだ半年〜1年半しか経っていないと思われるからだ。ここの「咬合性外傷性による虫歯」やシェーグレン症候群のような基質的な問題、ネグレクトがある場合などに限られるのではないか?という印象を持つ。ところが、司法解剖した解剖医によると小さな虫歯の治療痕しかなく麻酔が必要だとは思えなかったという。この動画にあるように日本の歯科業界には大人も子供にも過剰診療が横行していることは否定できない。診療報酬が昭和40年以来異常に低く据え置かれていて、世界標準の1/10になって久しい。数をこなさないとやっていけないからだ。16本の内一番虫歯になりやすい上顎のAAが虫歯になっておらず残りの歯が全部虫歯で、一番虫歯になりにくい下顎の前歯が虫歯になっているというのも考えにくい。この治療をした歯科医師がカルテに嘘の記載をした可能性が高いとは思うが、両親も見れば分かると思うのだが、どうなのだろうか?僕は診ていないのではっきりしたことは言えないのだが、小さな穴が開いたばかりの充填治療ほど象牙質の象牙細管が閉じておらず痛みを感じやすく、場合によっては麻酔が必要だったのかもしれない。あるいはここで述べられているように健全歯質を削るため(過剰診療)に麻酔が必要だったというのも否定できない。健全象牙質を削ると痛い。僕は基本的には麻酔を使わないのだが、穴が開いたばかりの虫歯にCR充填治療をした症例をアップしてみる。もちろん麻酔は使っていないが、虫歯を残さないという条件下であればこの程度の虫歯が麻酔を必要としない限界かもしれない。僕が麻酔を使わない理由は虫歯を残しても辺縁封鎖が完全なら虫歯は進行しないという「虫歯の電気化学説」の立場だからだ。僕が麻酔を使う場合は虫歯を除去するときではなく、歯髄息肉を除去するときくらいだ。虫歯(軟化象牙質)は削っても痛みを感じない。4歳児で咬合性外傷があるように見える症例beforeafter
2024/04/24
コメント(0)
-
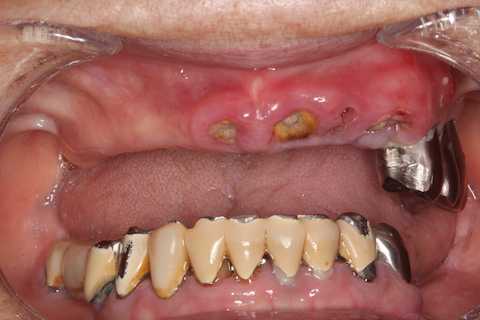
口腔内作製義歯0.0
80代女性、上顎義歯義歯は基本的にはお断りしているのだが、どうしても作って!と押しかけてくる人や、何十年も継続して管理中の方が歯が折れたとか言われると断るのが難しい。このところ僕も高齢化により義歯を作る技工作業が辛くなってきたので、究極の手抜きの義歯の作製方法を研究している。基本的には口腔外での技工作業は極小で主に口腔内で直接作製する。見かけは完全無視している。使える義歯か、作業時間を短くできるか、だけを考えている。補強線は保険から外れて久しいので、それはなし。作るのが面倒な金属クラスプもなし。ノンメタルデンチャーだ。材料は矯正用の急速硬化型の硬いレジンを使う。とりあえずbefore/afterなんだが、残根は3MIX+α-TCPで根管処置+CRで根面処置をしている。beforeafterと言っても人工歯を口腔内で基礎床に直接レジンで並べてバイトを決めただけだ。だけだと言ってもほとんどの歯科医師にはできないと思う。歯科技工士ならできるかもしれないが口腔内では難しいかもしれない。咬合器上で作るわけではないのだから。というか、歯科業界では診療室と技工室の作業が完全に分業化されているので、このような一貫作業はできない構造になっているのだ。この段階で患者はとても気持ちがいい!と言っている。たぶん口腔内で作るので噛み合わせのズレがなくフィット感が良いのだろう。ノンクラスプというのも安定性が高い。義歯は口腔外で作るという固定観念を捨てるべきだろうと思う。僕も体力の温存ができるし、患者も満足。win/winだこの後は研磨修正して仕上げる。次回はもう少し詳細が分かりやすい画像をアップ予定。つづく
2024/04/23
コメント(0)
-

試作スピーカー12.6(直線カット用治具5)
カッティングマットは届いた。
2024/04/22
コメント(0)
-
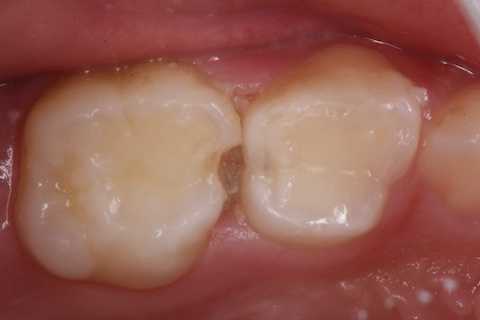
スーパーテクニック・シリーズ16(CRでの歯冠再建)
40代男性、左上6、型取り前で放置7年口腔内で歯冠を再建するのは歯科医師は歯の形を憶えていないので無理なのだが、歯科技工士はできると思う。知らんけど。僕はダブルライセンスなのでできるのかもしれない。自分では当たり前すぎて分からない。7年も放置していたので、歯が寄ってきているので狭くなっている。形が変なのだが仕方がない。2方向からの画像を時系列でどうぞ
2024/04/22
コメント(0)
-
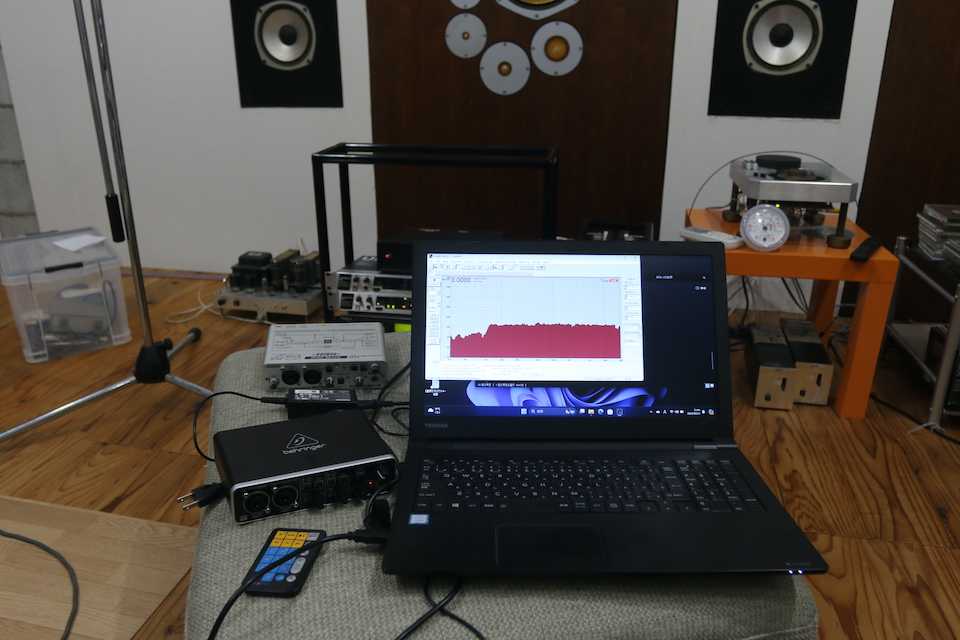
Windows PC購入
いつもはMacBookを使っているのだが、Windowsでしか動かないソフトもある。20年以上前のXP機が不調なので中古の東芝の11pro機をゲットした。11pro機の新品は中古の1桁高い(怪しい安物もあるが)。鍋CADを入れて、TrueRTAをXP機から引き継いだ。USBオーディオインターフェイスのEDIROL UA-25がなぜかPCのUSB端子に繋いでも電源が入らなかったので(単に11に対応していないだけかもしれないが)、手持ちのBehringer UMC202HDをオーディオインターフェイスに設定した。PC内臓のものは性能が悪いので計測には不向きだ。TrueRTAもUA-25も20年以上使っていたので、そろそろ換えたいと思ってはいた。UA-25はUSB1.1対応なのでfs96kHzの同時入出力には使えずfs48kHz がMAXだったので不満はあった。TrueRTAは1/24oct.のスペクトラムアナライザーで使いやすいと思う。1990年から未だにサポートし続けているのでWindows11でもちゃんと動くし、今のところ不満はない。
2024/04/21
コメント(4)
-
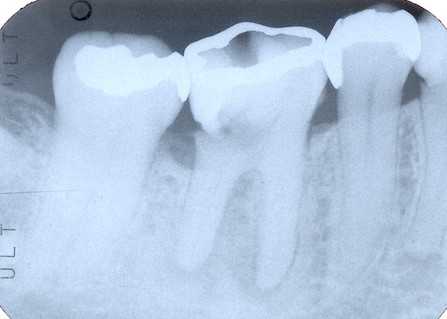
外傷性咬合のトラブル8.0(外傷性咬合による歯冠崩壊)
60代女性、右下6、外傷性の歯冠崩壊、Per、自発痛-ダンスが趣味で食いしばっている(たぶん)、歯並びが悪く犬歯誘導もない。そしてこれが最も問題なのだが、普段の咬合力が不必要に強い。しかもご本人は自覚がない。おにぎりを食べていたら欠けたとおっしゃるが、もっと以前から内部崩壊は始まっていたと思われる。レントゲン写真では補強冠は装着しているものの遠心CRからの2次カリエスというより歯冠崩壊が起こっている。この画像を見るだけでほとんどの歯科医師は抜歯しようかと考え込むと思う。Perの治療も困難だし、上手くいかずに抜歯せざるを得なくなり、評判を落とすかもしれない。あそこでは散々通わせた挙句、結局抜かれたと。こういうケースでも3MIX+α-TCP+CR再建でなんとかなる。歯髄も完全に壊死しているので腫れている。ポリープ状のフィステルだ。中身は無い根管口も2次象牙質で閉塞していて探せない。こういう時は3MIX+α-TCPで根管口を覆うだけでPerも治ることが多い。専門家程信じられないだろうが。ま、悪用は差し控えてください。これが伝説の根管治療法というか根管治療という概念すら超越してしまう治療法で、これさえ会得すれば一生生活に困らない。1次CR充填CRがもったいないのでルミコンで上底したw
2024/04/21
コメント(0)
-
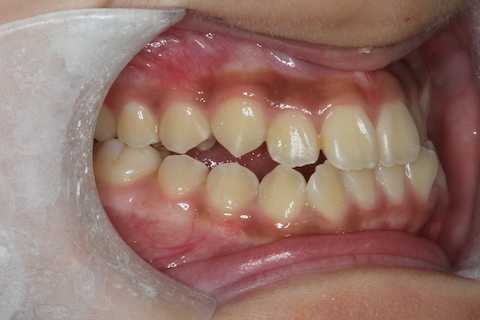
下顎前突の治療2
13歳女子、下顎前突この時のつづきhttps://plaza.rakuten.co.jp/mabo400dc/diary/202401220000/上顎ブラケットなしというセオリー無視の症例。上下顎間ゴムは拡大装置にかける。患者の初期負担額を半分にするため、ブラケット装着の違和感も半分と、僕の体力の負担も半分になるが、通院期間も始めて1年で結構終わりに近づいてきた。通常の2年半程度もかからないかも。始める前始めたとき2023/03/26昨日、後半年はかかりそう2023/04/20
2024/04/21
コメント(0)
-

お気に入りのY田の診療台の修理1.3
コップの水の漏れが続いていて、数ヶ月。。やっと直した。30年も経過すると、僕も患者も機械もポンコツになる。機械はお高いので簡単に買い換えるわけにはいかない。削らない予防歯科医院はそんなに豊かではないし、ローンが終わるまで僕が生きている可能性も低い。この機械はとっくの昔に修理サービスは終了している。購入後10年くらいしたら買い替えのプレッシャーがすごい。わざと直せないフリをしたりする。最後のメーカーサービスの時に担当者が配線図を選別にくれたのでそれを見ながら研究して直しているw今回はうがいの水のヒーターの出口にある電磁弁がゴミを噛んでいるらしいということはわかるが、それを外して分解掃除とか部品交換とかできそうにもない。外す時にヒーター部分も破損する可能性が高い。仕方がないので、この電磁弁の後に新しい電磁弁を直列に繋ぎこむことにした。電気回路は同じ電圧のものをゲットしてパラレルに繋いだだけだ。直ったwゴミを噛んでいる電磁弁新規電磁弁、コントロール系は自作
2024/04/20
コメント(0)
-

試作スピーカー12.5(直線カット用治具4)
ガラス台が届いたので振動板用に特注したアルミハニカム板を置いてみた。カッティングマットと超音波カッターの薄長刃を発注した。アルミハニカムをカットするのは初めてなので緊張する。
2024/04/19
コメント(0)
-
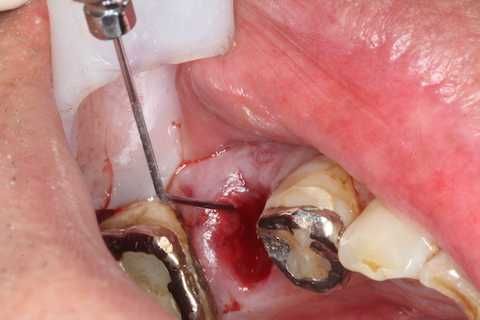
今日の抜歯再植術シリーズ24.2
60代男性、左下5、歯根破折、咬合性外傷、咬合痛+この方、若い頃から食いしばりがひどい、本人は仕事上のストレスだとおっしゃる。疲労は蓄積し、何時破折するかわからない。https://plaza.rakuten.co.jp/mabo400dc/diary/202404170000/僕がなぜ標準治療では抜歯せざるを歯を抜歯せずにCRで再建したり、再植したりして当面の抜歯を先送りをしているかの理由を考えてみた。それは抜歯するとその後何か人工物で補綴するしかなく、僕個人が対応するには症例が多すぎるということだ。当地で開業する前、勤務医をしていた時や開業した最初の頃は標準治療に専念していたように思う。勤務医をしていた頃は抜いた後のブリッジやインプラントの上部構造、義歯といった補綴物は技工士に外注して作ってもらっていた。ま、それが普通だろう。業界では歯科医師と歯科技工士は仕事上完全に分離していて、お互いに何をやっているのか正確には知らないし理解しようとも思わない。石膏模型や最近ではデジタルデータを介してのやりとりだけがコミュニケーションの全てだ。それは規格化標準化されてはいるが細いインターフェイスで、それから外れることはお互いにできない。外れると円滑な仕事が止まってしまうからだ。要するに仕事にならない。お互いに規格外のことをするのに費やすコミュニケーションや新規の技術の導入に時間を取られてコストに跳ね返り、身体を壊すか、飢え死にするかそれしかない。増大したコストを負担してくれる患者はいない。患者は保険でできるのだろう?、としか考えていない。当地で開業した最初の2年間は標準治療で歯科技工も自分でしていたが、昼間は歯医者で夜は歯科技工士をやって徹夜続きで、さすがの僕もダウンした。外注することにしたのだが、これが全然だめで、3個に1個は患者の歯に入らない適合しないで、患者の歯を削り倒してセットするというストレスフルな日々が続きこれも2年持たなかった。結局心身共に限界に達したので、削る治療を一切やめて予防歯科に徹することにした。歯科医院が潰れても仕方がないと腹を括った。治療法も金属やセラミックスより身体の負担の少ないハイブリッドインレー・クラウンを試したりしていたが、やはり型取りして作る補綴物はその構造上だめで、結局CRの物性やボンディング材の性能が良くなったのでCR充填だけになった。義歯も手がかかるのでしたくない。要するに抜くと義歯になるので意地でも抜かないことにしたというのが抜歯・再植を始めた最初の動機だ。再植を始めるとインプラントやブリッジはおろか義歯の症例も激減し、身体は楽になる。再植を始めて25年経つと思うが、その間に自分自身を含めて患者も高齢化が進み、それに伴って歯のトラブルも増えてきた。歳をとっても若い頃と同じように硬いものも歯応えのあるものも食べたいからだ。歯が欠ける、割れる、抜ける、詰め物が取れる、2次カリエスなど急増している。そろそろ僕も体力的に対応が困難になっている。歯牙の設計上の耐用年数は50年だそうだが、今は60、70は若造で、80代は当たり前、90、100が急速に増えている。こうなると老人施設に入り来院はできなくなり、一挙に口腔内は崩壊状態になる。若い内にさっさと抜いて総入れ歯にするというのが現実的かもしれない。少なくとも介護現場サイドからはそういう意見が多いと思う。歯磨きなんかしてあげられない、ポリデントポチャが簡単だ。今僕がやっている日常の仕事は自分の体力を温存しつつ、患者の口腔崩壊をどうやってくい止めるかだけだ。標準治療では抜歯しかありえない歯をどうにかするのは患者のためというより自分のためだ。超絶技巧のCR充填や再植はそのためのものでしかない。義歯やその他の補綴物も患者の余命を考えながら究極の手抜きをするしかない。余分なお金は要らないし、時間もかけられない。とはいえ、抜歯・再植歯がどの程度持つのか?というのは25年の経験上分かっている。少なくとも1年以内にダメになることはない。では、5年生存率は(維持率?)はどのくらいか?再植後のトラブルとしては、再植歯牙を異物とみなす自身の免疫系の反応の「排除」「吸収」「包埋」の3つがあり、これらは重複して起こることもある。正確に統計を取ってはいないが、ざっくりとそれぞれ5年間に5%程度ではないかと思う。「排除」の機転は歯列固定していないと起こりやすいが、していても5%くらいは起こる。これは患者の自覚症状でもわかるが、「吸収」「包埋」は自覚症状がないことが多い。「包埋」はインプラントでいうところの骨癒着(オステオインテグレーション)なのでインプラントでは成功とされるくらいだ。インプラントと違って根本から折れることはある。「吸収」は排膿が始まると自覚症状が出始める。最後は腫れて痛みが出る。「排除」と「吸収」を合わせて10%なので、5年生存率は90%くらいだろうか?では10年生存率はどうか?と言われると再々植もすることはあるのだが、加齢と共に身体的条件は悪くなるので、さらに10%ダウンということはない。もっと落ちると思う。再植歯の生存率(維持率?)は5年後90%、10年後80%以下といった感じだと思う。もちろん定期的なメンテナンスは欠かせない。今日は抜歯窩に挿入・固定ということで今回の記事の最後になる。包帯はデュラシールを使い、投薬4日目から7日目までに除去するのだが、エキスカベータで剥がせるように分離材として水をかけた上にデュラシールを巻く。剥がすのに苦労する人もいるかもしれないが、硬い時はエキスを加熱すればよい。柔らかくなって剥がしやすくなる。では時系列でどうぞ
2024/04/18
コメント(0)
-
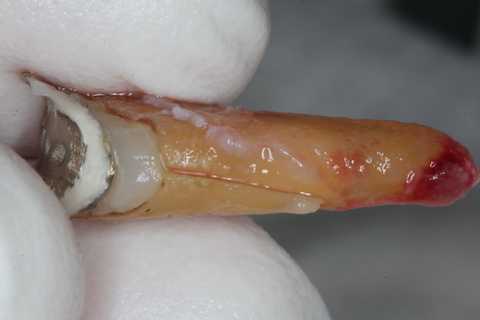
今日の抜歯再植術シリーズ24.1
60代男性、左下5、歯根破折、咬合性外傷、咬合痛+この方、若い頃から食いしばりがひどい、本人は仕事上のストレスだとおっしゃる。疲労は蓄積し、何時破折するかわからない。前回のつづきhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404150000/抜いたら歯根を綺麗にして、既成の金属ポストを入れて再建するだけだ。特に接着面は新鮮面を出して綺麗にしておく。根尖口は開拡してスーパーボンドで充填する。根尖を塞ぐことは根管充填の最も重要なポイントだが、まともに根尖が閉鎖されている症例はほとんどない。オブチュレーション法(垂直加圧根充)が比較的ましだ。根尖0.5mmアンダーにアピカルシート形成とか絵に描いた餅に過ぎない。神経など取っても上手く行くはずがない。ただ問題が生ずるのは10年〜20年経ってからなので、患者はどこの歯医者でやったか忘れている。それで歯医者は救われているだけだ。これは業界の公然の秘密なのだが、患者は知らない。こんなことを暴露すると僕は消されてしまうwなぜ10年以上も症状が出ないのか?それは人間の免疫系が頑張っているからに過ぎない。要するに根管治療というものは元々する必要がない、やっても上手くいくはずのないものだったということだ。免疫力におんぶに抱っこが根管治療の本質だ。歯科医師の皆さん、無駄なことを頑張っても全て無駄とか、悲しくないか?w根管充填は歯髄が生きていようがいまいが、感染根管だろうが、排膿していようが関係ない。3MIX+α-TCPを注入するだけだ。根管に注入できなかったら、根管を横から開けて内部に置くだけでも効果がある。根尖確保も、根管拡大も、アピカルシート形成も、緊密充填も必要がない。根尖膿瘍膿瘍を除去すると根尖口は閉鎖されていない。細菌の出入りし放題だ。スーパーボンドで筆積みつづく
2024/04/17
コメント(6)
-
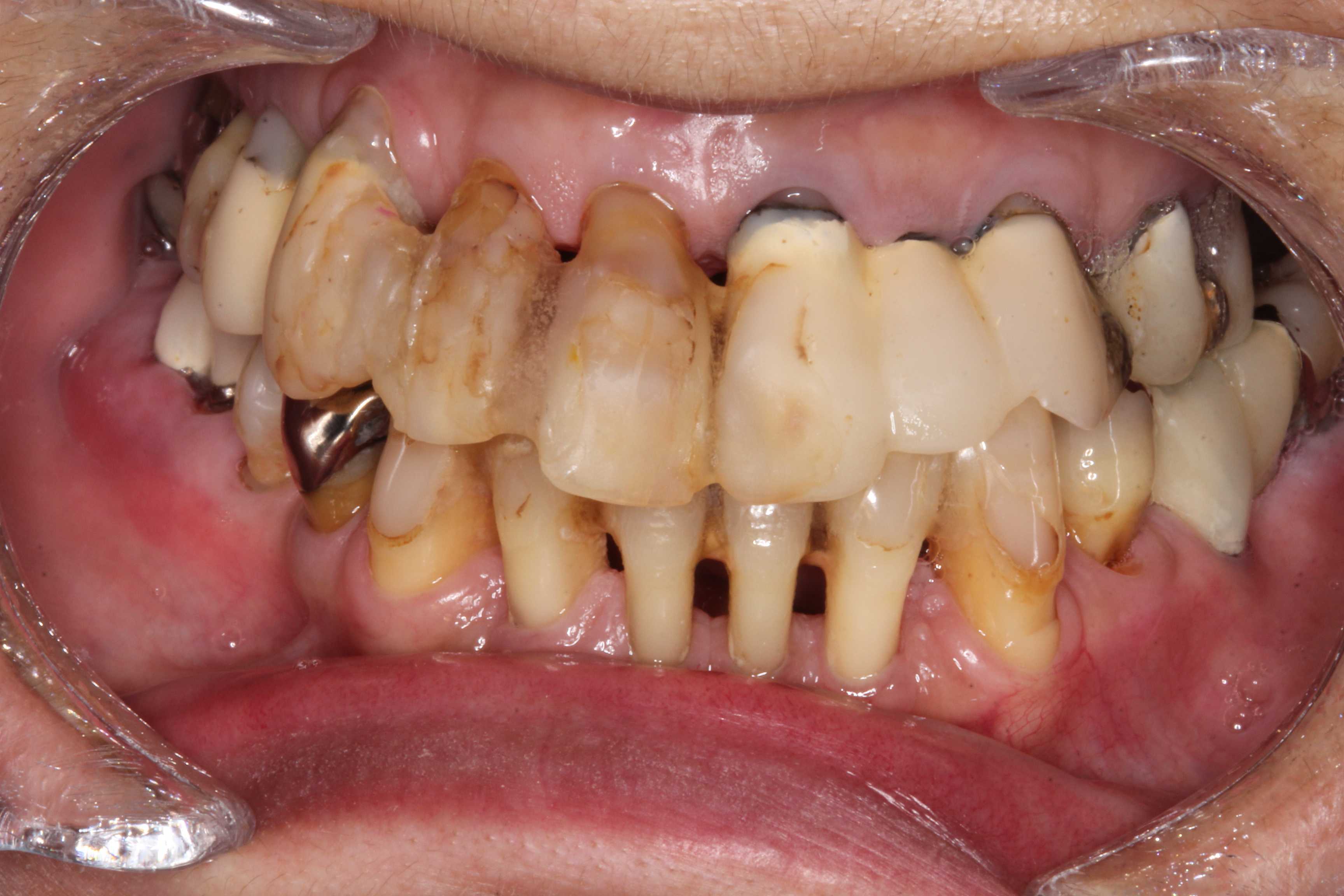
見た目が悲しい。。
50代女性、見た目が悲しい。。ウチに来られた30代ですでに抜けそうな状態だった。総入れ歯か〜?と思ったが持ち直して20年。しかし、流石に見た目をどうにかして欲しいということで化粧で誤魔化すことにしたwbeforeafter削り倒して審美歯科ブリッジとかムリなんです。型取りすると抜けそうwこんなんでも大満足でお帰りになった。汚くなったらまたやってね❤️と言い残して。。
2024/04/16
コメント(0)
-
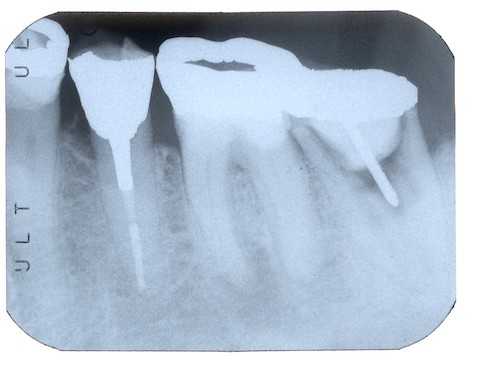
今日の抜歯再植術シリーズ24.0
60代男性、左下5、歯根破折、咬合性外傷、咬合痛+この方、若い頃から食いしばりがひどい、本人は仕事上のストレスだとおっしゃる。疲労は蓄積し、何時破折するかわからない。1年前のレントゲン写真だが、脱離したので再治療したが歯根には特に問題が無かった。今回の術前。近心の歯槽骨が吸収されている術後破折線ははっきりしなかったので、冠を除去しようとしたがあ”!、、こじったら痛みと共に取れたそのまま抜歯斜めに破折していたつづく
2024/04/15
コメント(0)
-

音の良いレコードシリーズ29
SACDのハイブリッド版のグレン・グールドのバッハ全集グールドはピアノを弾きながら歌うので有名なんだが、それをノイズとみなす人がいるのか、この全集ではかなり消してある。音質はそれほど損なわれていないのだが、グールドの歌が聴きたい人にはお薦めできない。音質は既存の盤に比べてむしろ向上しているように聴こえる。しかし僕はグールドの声を聴きたい方なので、かなりがっかりした。ソニーには音質を損なわずに声だけ消す技術を誇る向きもあるように見受けられるが、余計なお世話だ。グールドの歌声は音痴ではないので、それほど試聴には邪魔にならない。むしろ音響装置の分解能の評価に使える。グールドの声がちゃんと聴き取れる装置は合格というわけだ。たぶんほとんどのオーディオシステムでは分解能が悪く、ちゃんと聴き取れないのでノイズと決めつけているのだろう。ゴルトベルク変奏曲はある伯爵の不眠症対策に作曲されたという伝説が残っているのだが、僕が死んだ時のお別れのコンサートで田中正也氏が演奏してくれることになっている。バッハの最高傑作と言っても良いだろう。グールドのゴルトベルクは数枚のCD、LPレコード、2種類のSACDを持っているので全部聴いてみた。と言ってもオリジナル音源はSONY PCM-F1(PCM-1610?)による1981年のデジタル録音のようだが、アナログテープのパラ録りもあるのだろうか?今はHS-400の定電流マルチアンプ駆動で試聴中
2024/04/14
コメント(0)
-

試作スピーカー12.4(直線カット用治具3)
長尺ものに対応できるようにシャフトを1300にしてみた。
2024/04/14
コメント(0)
-

今日の諦めよっかな〜、、wシリーズ13
40代女性、左上67、隣接面カリエス、自発痛ー定期的なクリーニング中にDHが見つけた症例なんだが、治療依頼されても絶望的な気分になる。歯肉縁下に及ぶ歯根面カリエスで、直視できない、治療器具が届かない、唾液腺も近い、ラバーダムも使えない、しかも顎関節症で長時間口を開けられない。標準治療でも困難を極め、そんなことをしても歯の寿命は確実に落ちることが想像できる。標準治療ではどうするのか?神経を取って冠を被せるということになるのだが、一番奥の歯の治療は難しい。僕のような高齢の歯科医師には体力的にも難しい、治療回数も何回かかるか分からない。10回以上とか普通にかかるかもしれない。どうにかCR充填でその場で一回で終わりたい。その絶望的な気分が伝わるかどうか?ということに的を絞って画像を撮ってみた。口蓋側からアクセスしてみたが、ほとんど頬側までカリエスが達しており、咬合面からもアクセスせざるを得ない。もちろん麻酔は使っていない。歯並びが良くなく7番は伸びているので、相対的に歯根面の虫歯は深くなっている。スプーンエキスカベータも届かない。切削バーも浅くチャックに加えさせて長くしている。治療中にバーが抜け飛んで危険なのだが仕方がない。なんとか接着マージン付近だけでも虫歯を除去した。7番は遠心も大きくCRで修復している。10年近く前のことだ。3MIX+α-TCPのクエン酸練りストリップス+ウエッジを使用かろうじてCR充填を終えた。
2024/04/14
コメント(2)
-
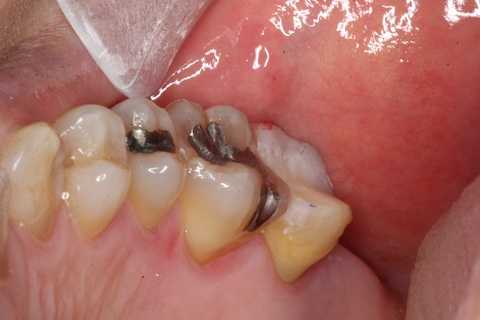
外傷性咬合のトラブル7.2(食いしばりによる歯髄壊死)
40代女性、左上7、外傷性歯髄壊死、自発痛++前回のつづきhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404110000/歯髄が死んでしまうというのはほとんどの歯科医師は細菌感染によるものと思っているが、そうではない場合もある。この症例はそうだ。天蓋を除去して歯髄を見てみたが、細菌感染特有の腐敗臭はしなかった。また上行性の歯髄炎と言って歯周病の場合はこれがあると言われているが、根尖口から細菌が侵入して、根部歯髄から腐敗していき、最後は冠部歯髄が腐敗すると信じられているがこれも嘘だ。根尖付近が壊死すると同時に冠部歯髄も壊死するはずだからだ。実際に経験するのだが、最初に壊死するのは根部歯髄ではなく冠部歯髄だ。この症例はそうだ。抹消である冠部歯髄が最初に壊死する理由は血流が何らかの原因により滞るからだ。冠部歯髄の毛細血管に血栓等が詰まってその周囲から虚血性の壊死が起こると考えるのが理論的だ。心筋梗塞や脳梗塞と同じだ。僕は歯髄梗塞とか歯髄塞栓症と呼んでいる。この歯髄梗塞の原因となっている血栓は食いしばりや歯ぎしりと言った咬合性外傷により根尖付近の血管が損傷を受け、この時に発生すると考えるのが合理的だ。実際に天蓋を除去して冠部歯髄を見てみたので時系列で見てみよう。咬合面からダイアモンドバーでアクセスする。この時もそうだが、一切麻酔は使っていない。麻酔をしてしまうと歯髄が生きているかどうかのセンサー代りに患者の知覚を使えないからだ。天蓋に達する直前天蓋に達したところ。冠部歯髄が生きていれば出血するはずだが、しない。髄腔内部は伽藍堂だ。冠部歯髄はほぼ全部死んでいる。超音波スケーラーのエンドチップで根管を洗浄しながら生きている部分を探っている。痛みがあればまだ歯髄は生きているということだ。歯科医学の常識的には有り得ないことをしているので、一般の歯科医師には何が起こっているのか理解できないと思う。通常は最初に麻酔をしてしまうので、歯髄が部分的に生きているかどうかなど考える歯科医師はいない。何も考えずに神経を取る処置を始めてしまうのだが、生きている部分があればその歯髄を保存することは可能だ。たぶんほとんどの歯科医師は初めて見る画像だろうと思う。近心頬側根に光っている部分が見えるが、この歯髄は生きている。拡大画像だが、近心頬側根に赤黒く光っている充血した歯髄が見えると思う。冠部歯髄は死んでいても根部歯髄の一部または全部が生きていることはよくある。直接見えないが、遠心頬側根の1/3は生きていたが、口蓋根の歯髄は全部壊死していた。1回目の3MIX+α-TCPによる根管充填だ。α-TCPは精製水で練る。痛みのある生きているところまでエンドチップを出し入れしながら充填する。緊密に充填する必要は全くない。少しでもα-TCPがあれば独りでに根管は埋まっていく。余分な水分は綿球で押さえる。2回目の3MIX+α-TCPによる根管充填は固まるように50%クエン酸水で練る。綺麗にしてCR充填して終わる。世界中の100%の歯科医師は何が起こっているのか理解できないだろうが、これは事実。歯髄を全部にしろ部分的にしろ保存することは可能だし、神経を取る処置よりも遥かに容易だ。数分で終わる。悪用されるのが怖くなる程だ。痛みがあっても、壊死していても、神経を全部取る必要はないということが分かると思う。感染していても同じだ。抗生物質等のなかった100年前ならいざ知らず。現在ではわざわざ歯の寿命を短くしてしまう抜髄をする必然性はない。ではなぜ世界中の歯科医師は神経を取って冠を被せるのか?それしか習ったこともないし、それ以外のことはできないし、してみようとも思わない。頑なにそう思い込んでいるのだ。
2024/04/13
コメント(0)
-

アナログレコード0.0
手持ちのアナログレコードが埃を被っていたので、レコードラックを買った。レコードショップにあるようなもので400枚収納と書いてあったが、そんなことはない。もっと少ない。
2024/04/12
コメント(0)
-
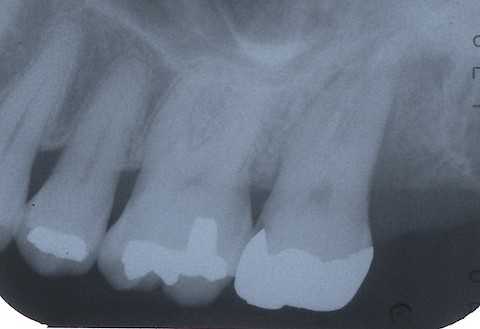
外傷性咬合のトラブル7.1(食いしばりによる歯髄壊死)
40代女性、左上7、外傷性歯髄壊死、自発痛++前回のつづきhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404100000/レントゲン写真では、白線の喪失、歯根膜腔の拡大と外傷性歯根膜炎もしくはPerの所見があったので、髄腔を開けてみるつもりで処置を始めた。Perだとすると歯髄は部分的にしろ死んでいることが窺われる。まず、メタルインレーはすでにセメントが崩壊して隙間ができていると思われるので除去することにした。確かにセメントは効いておらず、内部は硫酸塩還元細菌の代謝産物の黒色物質(硫化鉄)に覆われていた。その下の覆罩セメントを除去してみたが、新しい軟化象牙質は少なかった。通常は7番の外側窩洞のCRは難しいので型取りしてインレーにするのだが、インレーというものはテーパーが付いていてアンダーカットがないので、必ず脱離する。完全に脱離しないにしても隙間ができて漏洩するので、露髄しているケースで直覆する場合は失敗する。だからCR修復なのだ。また根管治療前のCR修復は髄腔を開けた時に細菌感染のリスクを下げるためのラバーダムと同じ意味がある。一挙に仕上げてしまうためにそのスピードは通常の3倍程が必要になる。患者も口を開けていられる時間も精々1時間弱だからだ。術者も同じだ。手が萎えてくる。多分だが、この要求されるスピードがこの治療法が一般化しない理由の1つだと思われる。つづく
2024/04/11
コメント(0)
-
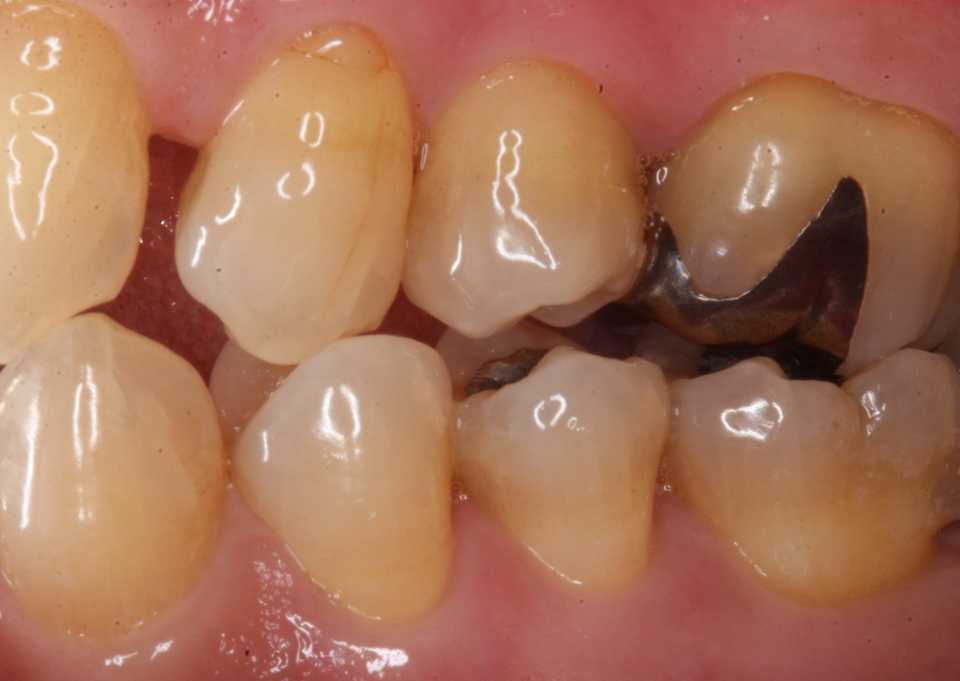
外傷性咬合のトラブル7.0(食いしばりによる歯髄壊死)
40代女性、左上7、外傷性歯髄壊死、自発痛++この方、何度も左上7が痛くなる。歯列固定したり、咬合調整をしたり、ナイトガードを作ったり、ナイアシンを処方したりしたが、ついに激痛に襲われた。2、3日前のことだ。拍動痛だったようなので、この時歯髄が死んだことがわかる。夢見も良くなく、夢でエレベーターに乗ると必ず回転しながら落下する夢を見るそうだ。この時食いしばっているのだと思う。側方面観だが、歯にはクラック(ヒビ)が多数認められる。このクラックやすり減りといったものは典型的な咬合性外傷の所見だ。歯に大きなダメージを与える。歯が割れたり、虫歯になったり、修復物が壊れたり、歯周病がひどくなって歯が抜けたり、歯がすり減って無くなったり、顎関節症になったり、咬合性外傷はほとんど全ての歯のトラブルの原因となる。このことは最近よく取り上げられるようになってきている。それだけ多いのだと思う。https://plaza.rakuten.co.jp/mabo400dc/diary/202404080000/拡大してよく見て欲しい。クラックが多数見えると思う。左側右側つづく
2024/04/10
コメント(0)
-
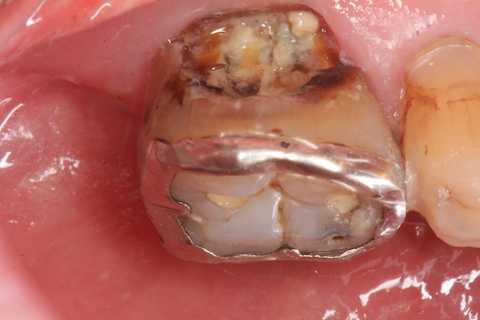
歯の高齢化9.0
70代男性、左下6、舌側歯根面カリエス前回の記事のように歯は経年劣化する。微細なクラックが歯牙全体に入り崩壊する。歯牙の70歳以上の寿命は想定外と言って良い。https://plaza.rakuten.co.jp/mabo400dc/diary/202404080000/崩壊を防ぐために補強冠を装着しているが、咬合力による応力腐食割れが起こりやすい歯茎部、特に舌が密着していることによる酸素濃度が低くなりがちな部分は、気がついたら大きな虫歯になっている。神経が死んでいるのか生きているのかどうかも分からない。歯牙全体が弱っているので通常治療中に崩壊してしまうかもしれない。通常治療は困難で、結局抜歯しか選択肢がない。抜歯が嫌なら、3MIX+α-TCPとCR充填のスーパーテクニックをマスターしてその場で終わるのが最も良いと思う。では時系列でどうぞ
2024/04/09
コメント(0)
-
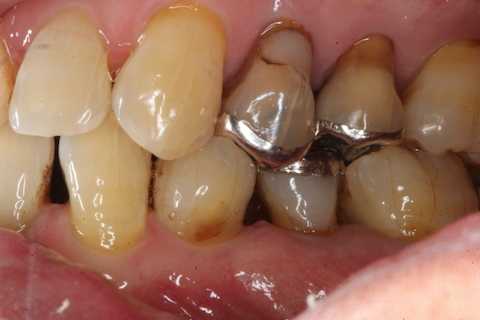
堀江貴文が伝えたい、100歳まで自分の歯で噛むための3つの方法
ホリエモンこと堀江貴文氏の記事なんだが、https://goetheweb.jp/lifestyle/health/20240323-kanekarada-03?heading=3僕と同じように考える歯科医師がいるということだった。堀江氏の担当医でヒビ(クラック)が歯を失う原因とおっしゃっていて、堀江氏自身も食いしばりがひどいらしくクラックが多数あるそうだ。表題画像は食いしばりがひどくクラックが多数認められ、割れそうだったので補強冠を装着している。もちろん堀江氏ではない。僕に言わせれば虫歯も食いしばりを含む「咬合性外傷」が主因だし、歯周病で歯が抜ける場合も「咬合性外傷」が必ず隠れている。虫歯だからと言って従来治療を繰り返しても悪くなるばかりだ。特に神経を取ると歯の寿命はさらに短くなる。高齢化社会になると従来型の歯科治療は歯の寿命を短くすることはあっても伸ばすことは難しい。従来型の治療も人生50年としか想定されていない。今の削って被せる式の治療法が確立したのは100年以上も前だ。単に材料器具が変わっただけで基本コンセプトは何も変わっていないのだから。ーーーここから引用ーーー延び続ける寿命に歯は対応していない拘置所に入っていた30代の時、親知らずが虫歯になった。当然、すぐに歯医者に診てもらうことはできず、結局は悪化して抜くことになった。担当してくれたのが「石川歯科医院」の石川徹院長だ。その時に驚いたのが、健康に見えていた歯が「ヒビだらけ」だと指摘されたこと。特殊なライトを当てて見るとわかるのだ。石川院長は「実は20代でも、99%の人の歯に何かしらヒビが入っています。顕微鏡で見ると、肉眼で見える10倍以上のヒビが見つかる」と話していた。しかも歯の表面ではなく、厚みのある内側から入るらしく、我々一般人が初期のヒビに気づくのはほぼ無理だろう。そうして50代くらいになると、このヒビが原因で「歯が割れる」リスクが高まるという。(中略)ヒビに対する石川院長の嘆きを、僕は何度も聞かされた。「多くの人が気にしている歯周病は、たとえ歯茎が腫れても歯石を取って、適切なケアをすれば治ります。虫歯も完全には戻らないにせよ、治せばものが嚙めるようになる。でもヒビは、本当に治療が難しい。たとえば内部のヒビをなんとかしようと外側から削ると、さらにダメージが大きくなってしまう。だからほとんどの場合、歯の強度維持のためには治さない方が良いということになります」(石川院長)歯の問題が40~50代から増えてくるのは、延び続けている寿命に歯が対応できていないことが原因だろうと石川院長は言う。厚生労働省のデータによると、昭和初期の1936年までの統計では、日本人の寿命は男女とも50歳には届いていない。だから、虫歯と歯周病さえ防げばなんとか寿命まで歯の機能は維持できた。しかし現代の日本人の寿命は男性が81.41歳、女性が87.45歳(2022年度 高齢社会白書<概要版>内閣府より)。長く生きれば寝ている時の食いしばりや歯ぎしりの回数も増えるので、歯もすり減るしヒビも入る。ある日突然、バキッと歯が欠けたり割れたりするリスクが誰にでもあるのだ。「人類がこんなに長生きする予定がなかったから、歯にも、そこまでの耐久性がない」と石川院長。人生100年時代と言われる今、歯は消耗品だと認識して、適切にケアすることが求められている。ーーーここまでーーーつづきはこちらhttps://goetheweb.jp/lifestyle/health/20240323-kanekarada-03?heading=3
2024/04/08
コメント(5)
-

試作スピーカー12.3(直線カット用治具2)
厚手のアクリル板やポリカーボネイト板に穴を開けて組み立ててみた。使えるかどうか。。
2024/04/07
コメント(0)
-
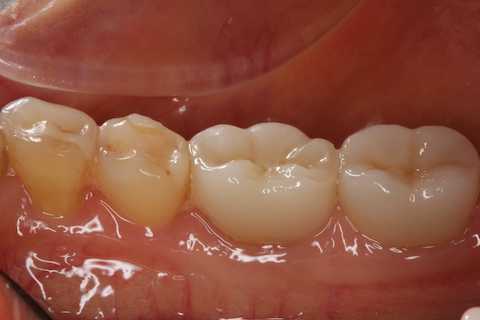
残根上のCR5.0
40代女性、左下7、残根4年前の来院時にはセラミックのクラウンが入っていたのだが、それが取れて半年放置。一回で直して欲しいということで再来院されたのだが、厳しいことになっていた。取れたまま放置すると歯根面が虫歯で健全歯質が無くなりセメントが効かなくなり修復治療ができず、抜歯を余儀なくされてしまう。残根というのは治療不能に付き抜歯するしかないという病名なのだ。4年前今回今回はさらにフィステルができていた。感染根管になっていて、細菌と戦っている免疫系の残骸が膿となって出ていく穴のことだ。神経を取る治療がされているが、細菌が入り放題で、しないほうがマシな治療だ。こんなものが標準治療として認められているのだから恐れ入る。前回の治療のようにそのまま3MIX+α-TCPで蓋をするだけの方がよほどマシだ。レントゲン写真でも一目瞭然だ。これが歯冠修復後の画像だが7番(一番左)の歯肉部分にある赤い点がフィステルだ。歯冠修復だけのお約束だったので、根管治療はするはずではなかったのでが、時間の許す限りやってみた。しないと咬合痛等の症状がでて抜歯になる。もし症状が出たら抜歯・再植が最も簡単確実で治療期間も短い治療法になるだろう。今回の治療は既存の根管充填材をなるべく取り除いて、3MIX+α-TCPを入れCRで歯冠再建した。フィステルは治療中の画像に時々写ります。では時系列でどうぞ
2024/04/07
コメント(0)
-
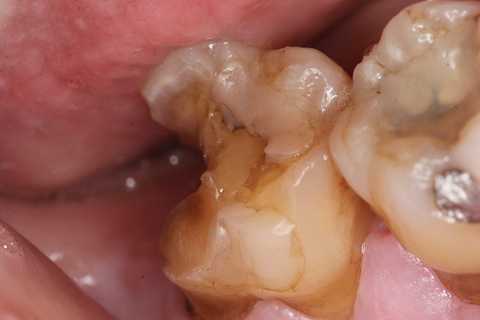
1回で終わる根管治療10(α-TCP+3MIXによる根管充填法)
50代男性、右下7、外傷性破折、自発痛ー神経も出ているというか、歯髄も死んでいるのか生きているのかどうかも不明だ。それでも感染根管処置をする必要もない。切削バーが届く範囲を綺麗にして、根管内部を根管治療器具で触る必要もない。ほとんどの歯科医師には信じられないだろうが、このまま3MIX+α-TCPで直覆してCRで歯冠再建するだけだ。これだけでなんともない。実は根管治療というものは必要のないものだったということだ。
2024/04/06
コメント(0)
-

試作スピーカー12.2(直線カット用治具1)
アルミハニカム振動板をカットするためにガイド治具を製作中。リニアブッシュに超音波カッターのハンドピースを取り付けてスライドさせながらカットするつもり。あらかたパーツは揃った。
2024/04/05
コメント(0)
-

今日の抜歯再植術シリーズ23.1
60代男性、左上1、排膿、自発痛+前回のつづきでhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404040000/吸収されている部分を開拡してスーパーボンドの筆積みで再建する虫歯と小さな穴も新鮮歯質を出してスーパーボンドで修復再建が終わったらスーパーボンドの硬化を待って抜歯窩を再度3MIX+生食水で洗浄再建した抜歯歯牙を抜歯窩に挿入ググっ、パチン、、!と入る時、ぎゃっ、、と悲鳴wブリッジの残りの部分も装着固定する創面を保護するためにデュラシールでカバーする投薬4日、カバーは6日で除去する。2週間は歯根膜が着いていないので、ジェットウォッシャーなどは強く当てないようにする。再補綴は1〜3ヶ月後に行う。両隣接面と接着固定した方が良い。
2024/04/05
コメント(0)
-
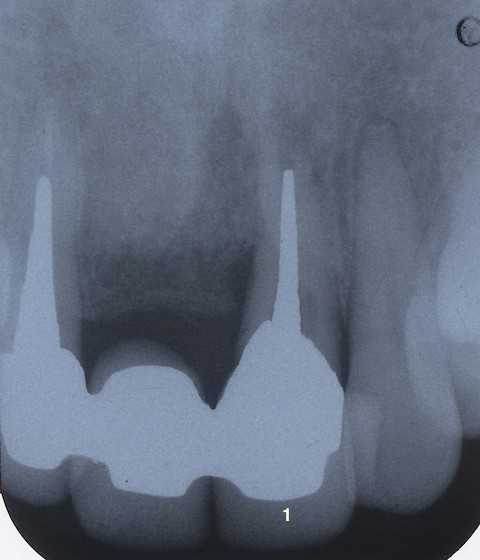
今日の抜歯再植術シリーズ23.0
60代男性、左上1、排膿、自発痛+今日はいつもと違う面白い症例を経験した。この左上1は過去に他院で抜歯・再植を経験した歯で、要するに再植が初めてではない歯だ。今までにも他院で再植した歯の再治療を経験したことがあるが、その時は再破折だった。今回はそうではなく、歯根吸収だ。レントゲン写真でもある程度想像はできるが、抜いてみると唇側の歯茎部に近いところの歯根面に吸収による大きな穴があり、歯根端も唇側に吸収があり根管充填材が剥き出しになっている。近心歯根面にも小さな穴があったが、ここに破折線があるのかな?と思って一所懸命見たが破折線は見えない。歯根が縦に割れていたということだったが、ものすごく上手な修復だ。もう亡くなられたが大阪の有名な先生の仕事だ。抜歯・再植は数十年前大阪大学でされていた。レントゲン写真から黒い部分(陰影という)が問題がある部分排膿がひどいブリッジを裏からカットして問題の歯だけ抜歯しようと思ったら、問題がないと思われた歯が取れた。あ”ずっと前にセメントが崩壊してしたようだ幸い虫歯はひどくなかったので、綺麗にして再装着することにした綺麗にして当ててみた。両隣接面に接着強度を増すためのグルーブを付与している。メタルボンドはスーパーボンドでも接着力は弱い。抜歯作業抜歯窩の膿瘍掻爬、3MIX+生食水による洗浄吸収というのは免疫系が自身の歯根を異物と認識したということで、溶かして食べてしまうということだ。他には排出とか異物が大き過ぎたり溶かしたり排除ができない時は包埋して問題が及ばないようにすることもある。インプラントが成功するということは免疫系が排除を諦めたということだ。一旦吸収の機転のスイッチが入るとこれを止めることは難しいことも経験する。今回はどうなるだろうか?抜いた直後。歯根面の吸収部分にプラークだかリンパ球だかが穴に溜まっている?スプーンエキスカで除去してみたつづく
2024/04/04
コメント(2)
-
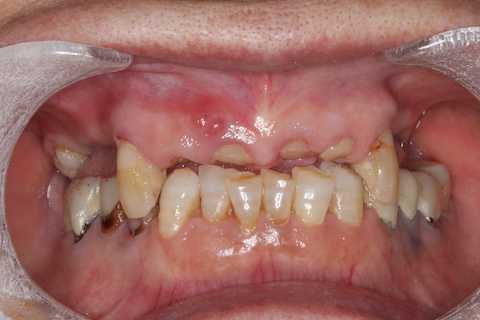
パッチン義歯の製作6.1
前回のつづきhttps://plaza.rakuten.co.jp/mabo400dc/diary/202404010000/義歯を作るのも面倒なので嫌なんだが、前歯が全部折れたのでは仕方がない。とりあえず根面をCRで覆って義歯を作った。根管治療やマグネット埋め込みなどは次回以降。beforeafterbeforeafter
2024/04/03
コメント(0)
-
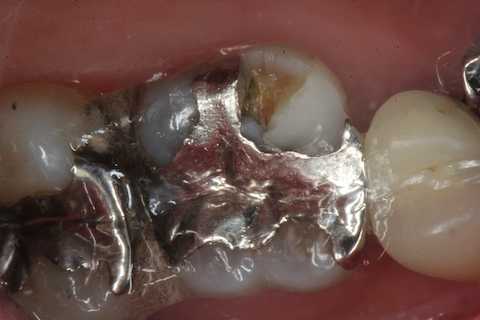
メタルインレーの2次カリエス0.1
50代女性、右上6、メタルインレー2次カリエス下顎の右下7番が欠損していて対合歯右上7番が伸びてくるので、右上67は連結固定している。どうしても上下の6番の咬合負担は大きい。この右上6は以前にも欠けてCRで部分修復している。今回も歯質が欠けたので部分修復で終えようと思ったのだが、内部に隙間が広がっているように見えたので、インレーを全部除去することにした。インレーのセメントはずっと以前に崩壊して硫酸塩還元細菌の生息場所になっていた。黒色物質(代謝産物の硫化鉄)がその証拠だ。後は通常どおりCRで積層充填していき、デンタルフロスが通ることを確認して終わる。もちろん麻酔もストリップスも使っていない。充填法はこちらhttps://plaza.rakuten.co.jp/mabo400dc/9005/では時系列でどうぞ
2024/04/02
コメント(0)
-

パッチン義歯の製作6.0
今年に入って2作目のパッチン義歯。この義歯は手抜きではない加熱重合作例。滅多に義歯は症例がない。歯を抜かないからね。フラスコ内部にワックスで床を作り、ワックスをお湯で流した空間にレジンを填入・プレスを繰り返して炊く。人工歯はハイブリッドレジンの自作、メタルフレームも手曲げロウ付け自作品。誰も作ってくれないので自分で作るしかない。。
2024/04/01
コメント(0)
全42件 (42件中 1-42件目)
1










