[心筋梗塞 腹部大動脈瘤手術] カテゴリの記事
全30件 (30件中 1-30件目)
1
-

脈拍数 34~37
年齢別の脈拍数の正常値65歳以上 60~70ここ数年、起床時の脈拍数の平均 34~40元々心拍数が少ないがここまで下がると心配。動き出してからは徐々に上がって 40~50自転車に乗ったり、部屋でラジオ体操を行った直後横断歩道橋の階段を2往復した時で 60~703か月に1回の定期検査(標準12誘導心電図)の結果、不整脈は出ていないので経過観察中という診断不整脈めまいが出てパースメーカー??2024年8月9日 Am6:00最高血圧 148 最低血圧 82 脈拍数 342024年8月9日 Am6:05最高血圧 151 最低血圧 79 脈拍数(拍/分)362024年8月9日 Am6:10最高血圧 150 最低血圧 68 脈拍数(拍/分)37脈拍の年齢別正常値 年齢 ^^^^脈拍数1歳から7歳未満 100~1107歳から13歳未満 80~10013歳以上65歳未満 70~8065歳以上 60~70私 76歳 35~48最高血圧 150 最低血圧 68 脈拍数(拍/分)37パルスオキシメーター 酸素濃度 98 脈拍 37前日 2024年8月8日 Pm6:10最高血圧 110 最低血圧 63 脈拍数 45~50
2024年08月09日
-
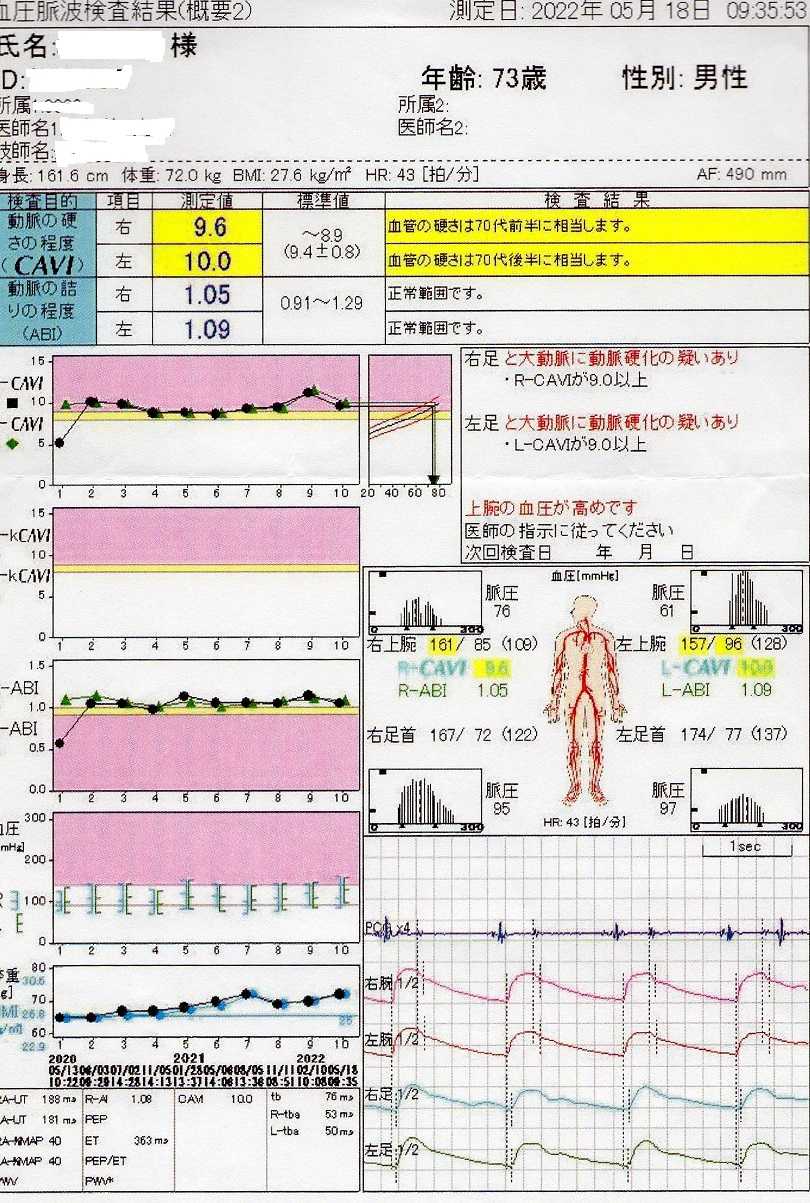
血管年齢 70歳前半に戻った 腎臓機能検査結果
前回(2022.02.10)の血圧脈波検査結果 血管年齢 80歳以上に相当が毎回の血圧脈波検査結果が血管年齢 なんと70歳台に戻ったんです。凄く嬉しい!! 良かった!! 良かった・・です。6か月おきに行っていた、4回目の体部造影CT検査の大動脈瘤の術後経過もよく次回検査は来年2月(1年に1回)になり嬉しかったです。前回2月の血圧脈波検査結果が思わしくなく残念な結果動脈の硬さの程度(CAVI)の数値が標準値超え。左右とも血管の硬さは80歳以上に相当。標準値~8.9のところ右1.2 左11.6、左右足と大動脈に動脈硬化の疑いありでした。今回の血圧脈波検査結果 左右とも血管の硬さは70歳前半に戻ったんです標準値~8.9のところ右9.6 左10.0、左右足と大動脈に動脈硬化の疑いありでした。動脈の詰まり程度(ABI)の数値は標準値 (0.91~1.29)。右1.05 左1.09、左右とも正常範囲でした。血管年齢には個人差があり、生活習慣と密接に関わっているとのこと。健康サイト サワイ健康推進課のHPで下記のチェックで、「血管を老けさせる生活になっていないか、自分の生活習慣を確認してみましょう。」という項目がありチェックしたところ最悪でした。該当@ 食事は満腹になるまで食べる該当@ 肉や揚げ物が好き該当@ 丼物やカレー・パスタ・ラーメンなど単品料理をよく食べる当たらない インスタント食品該当@ スナック菓子をよく食べる該当@ あまり歩かない該当@ 運動はほとんどしない該当@ 以前と比べて太った該当@ 睡眠不足が続いている該当@ ストレスが多い当たらない 喫煙している当たらない 毎日お酒を飲む11項目中9項目が該当。日本人の4人に1人が血管の老化による病気で命を落とそうです。チェック項目が多いほど血管年齢が高いと考えられます。病院の検査で正確な血管年齢を調べることもできます。心臓血管外科や循環器内科などで、血管年齢の検査ができる病院を受診しましょう血管の若返りには食事と運動 改善法を実践して血管を若返らせるようにしなければなりません。腎臓機能検査結果おしっこ検査、血液検査(採血)で分かることクレアチニン値 eGFR値 の計算式クレアチニン値 前回 1.06 今回 1.08 正常値 0.65~1.07eGFR 前回 53.1 今回 52.1 慢性腎臓病の進み具合は”G3”レベル正常な腎臓の1/3~2/3位の働き具合しかない。要注意のレベルです。(生活習慣病予防徹底が必要)コレステロール値 善玉・悪玉共に投薬の効果で低い。善玉コレステロールが低いのは投薬の影響なので心配は無いそうです。
2022年06月15日
-
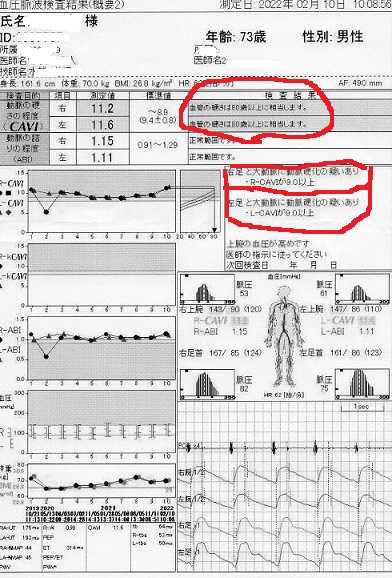
凄いショック!! 血管年齢 80歳以上に相当
血管年齢の検査結果 血管年齢 80歳以上に相当凄いショック!! 悲しい!! どうしよう・・今回の大動脈瘤の術後検査、体部造影CT検査の結果 2022.02.106か月おきに行っていた体部造影CT検査も今回で4回目大動脈瘤の術後経過もよくて次回検査は1年先になり嬉しかったです。先生の説明を聞いても何処がどうよくなったのか難しくてよくわかりません。オマケに最近は耳も悪くなっているので聞き取れないところもあり、何度も同じことを聞いていたら、面倒くさくなった訳ではないでしょうが「経過が良くなっているということですよ、安心してください」と言われて納得。残念な結果毎回行う検査、血圧脈波検査結果が思わしくなく最悪。動脈の硬さの程度(CAVI)の数値が標準値超え。左右とも血管の硬さは80歳以上に相当。標準値~8.9のところ右1.2 左11.6、左右足と大動脈に動脈硬化の疑いあり。動脈の詰まり程度(ABI)の数値は標準値 左右とも正常範囲。血管年齢には個人差があり、生活習慣と密接に関わっているとのこと。健康サイト サワイ健康推進課のHPで下記のチェックで、「血管を老けさせる生活になっていないか、自分の生活習慣を確認してみましょう。」という項目がありチェックしたところ最悪でした。該当@ 食事は満腹になるまで食べる該当@ 肉や揚げ物が好き該当@ 丼物やカレー・パスタ・ラーメンなど単品料理をよく食べる当たらない インスタント食品該当@ スナック菓子をよく食べる該当@ あまり歩かない該当@ 運動はほとんどしない該当@ 以前と比べて太った該当@ 睡眠不足が続いている該当@ ストレスが多い当たらない 喫煙している当たらない 毎日お酒を飲む11項目中9項目が該当。日本人の4人に1人が血管の老化による病気で命を落とそうです。チェック項目が多いほど血管年齢が高いと考えられます。病院の検査で正確な血管年齢を調べることもできます。心臓血管外科や循環器内科などで、血管年齢の検査ができる病院を受診しましょう血管の若返りには食事と運動 改善法を実践して血管を若返らせるようにしなければなりません。東京医療センターの1階ロビーに「ひな人形」が今年も飾ってありました。こんな日は特に癒されます。東京医療センターの1階ロビーのひな人形
2022年02月25日
-

がん 線虫検査結果・・2022.1.27
がん 線虫検査結果・・2022.1.2712月7日頃申し込んだ「がん 線虫検査結果」が出た。結果は・・ 病院(コロナ事情)で検査が受けられないので なんとなく一安心。検査後の流れ線虫がん検査キット N-NOSE 購入方法(昨年12月7日。)↓↓↓↓ こちら、プッシュ ↓↓↓↓https://plaza.rakuten.co.jp/lax84/diary/202112210000/線虫がん検査キット N-NOSE 昨年12月7日購入がん早期発見のためのN-NOSE®の特長全身網羅的※2ご自宅にいながら、全身網羅的※2ながん検査が受けられます。高精度がんに対する高い感度※1 86.3%が報告されています。簡便ほんの少量の尿を採取するだけで、身体的負担もなく、ご自宅にいながら簡単に検査できます。早期発見発見が難しいとされてきた、ステージ0,Ⅰの早期がんにも高い感度が示されています。安価全身15種※2のがんを、一度に判定できる12,500円のがん検査です。これは総合的ながん検診でかかる費用に比べ、10分の1程度の価格ですと言う、説明に興味を惹かれました。発見感度が高いため、10人に一人くらいの頻度で陽性反応が出るそうなので。結果を見てから慌てずに参考にしたいと思います。その分、陰性なら安心できました。
2022年01月28日
-

線虫がん検査キット N-NOSE 即購入。2021.12.06
線虫がん検査キット N-NOSE テレビCMを見て、即購入。税込価格:12,500円(検査料、キット代、送料含+消費税(10%))尿一滴で、自宅で簡単に受けられるがん検査。がんに対する感度は86.3%と高く、ステージ0,Ⅰの早期がんにおいても高感度が報告されています。と言うテレビCMを見て、コロナの影響で病院で定期検査が受られなかったこともあり、おくさんと二人分を購入。検査キットは綺麗な化粧箱に入って送られてきました。購入から検査キットの到着まで5日。検査結果は提出後、約6週間くらいで郵送されるそうです。https://lp.n-nose.com/スライド式の箱を開けると、検体提出袋と検体入れカプセル検体提出袋の中、組み立て式検体入れボックス、スポイト、ジップロック小袋検体入れカプセル 検体入れカプセルを入れる保冷剤袋(24時間以上冷凍庫で冷やす)検体入れカプセルを入れる保冷剤袋を入れる保冷袋 検体入れカプセルを入れる保冷剤袋、保冷剤袋を入れる保冷袋、それを入れるボックスの3点セットがん早期発見のためのN-NOSE®の特長全身網羅的※2ご自宅にいながら、全身網羅的※2ながん検査が受けられます。高精度がんに対する高い感度※1 86.3%が報告されています。簡便ほんの少量の尿を採取するだけで、身体的負担もなく、ご自宅にいながら簡単に検査できます。早期発見発見が難しいとされてきた、ステージ0,Ⅰの早期がんにも高い感度が示されています。安価全身15種※2のがんを、一度に判定できる12,500円のがん検査です。これは総合的ながん検診でかかる費用に比べ、10分の1程度の価格ですと言う、説明に興味を惹かれました。発見感度が高いため、10人に一人くらいの頻度で陽性反応が出るそうなので。結果を見てから慌てずに参考にしたいと思います。その分、陰性なら安心できます。検体提出手順書検体提出方法は2通り ①「N-NOSEステーションに持ち込む」方法検体提出方法は2通り②「自宅に取りに来てもらう(N-NOSE at home)」方法別途、集荷料金:2,200円(税込)がかかります全国N-NOSEステーション、検体提出場所の案内と地図
2021年12月21日
-
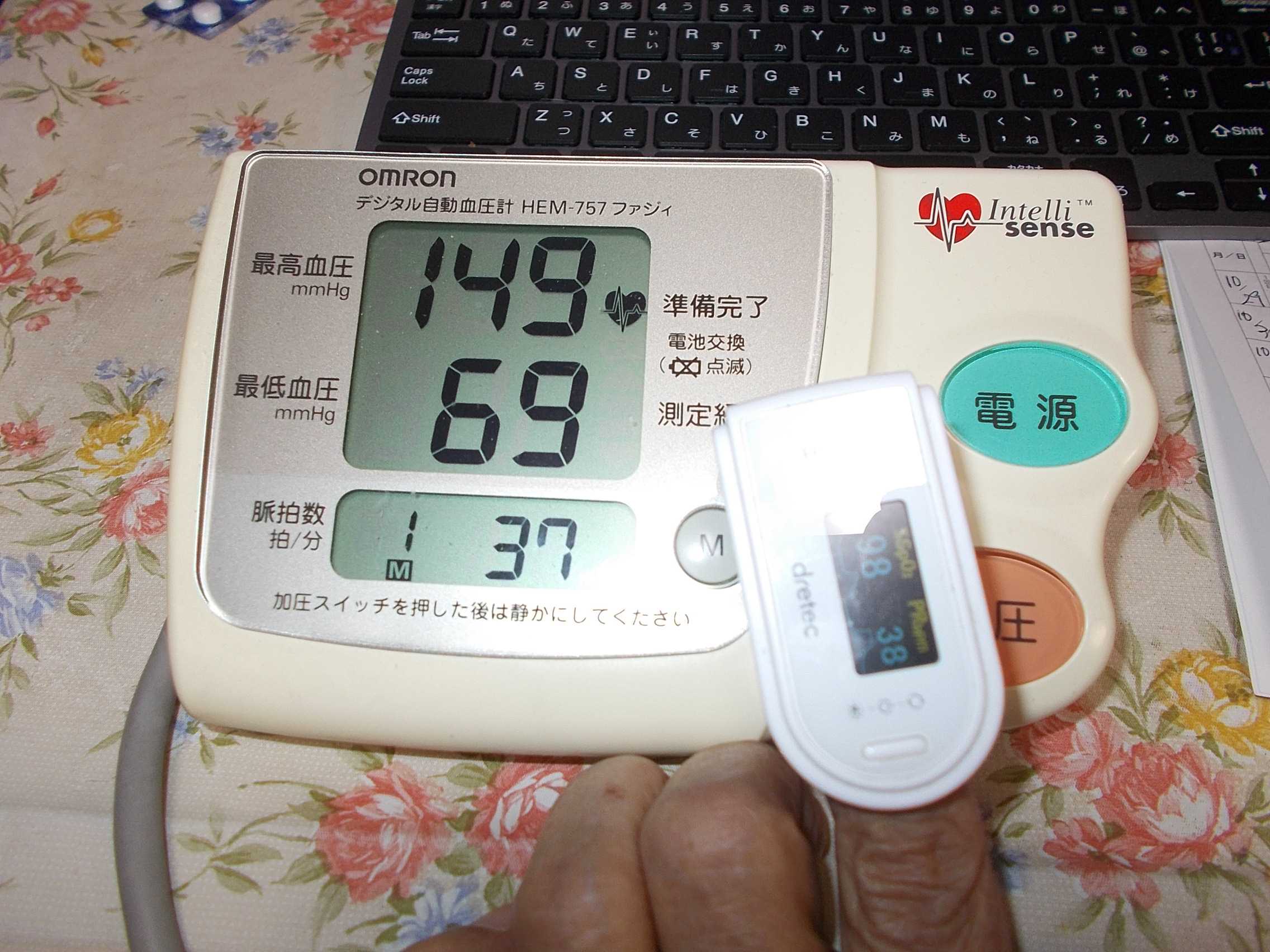
今日の心拍数(脈拍) 37 2021.11.06
今日の心拍数(脈拍) 37 血圧149-69 2021.11.06パルオキシメーター血中酸素濃度98-心拍数(脈拍)36~38金曜日(11/5)、病院で検査、特に異常なし 経過観察 でした良かったですが、今日もこの心拍数は不安です。今日の心拍数(脈拍) 37 血圧149-69 パルオキシメーター血中酸素濃度98-心拍数(脈拍)36~38今日の心拍数(脈拍) 37 血圧149-69 パルオキシメーター血中酸素濃度98-心拍数(脈拍)36~38今日の心拍数(脈拍) 37 血圧149-69 パルオキシメーター血中酸素濃度98-心拍数(脈拍)36~38
2021年11月06日
-
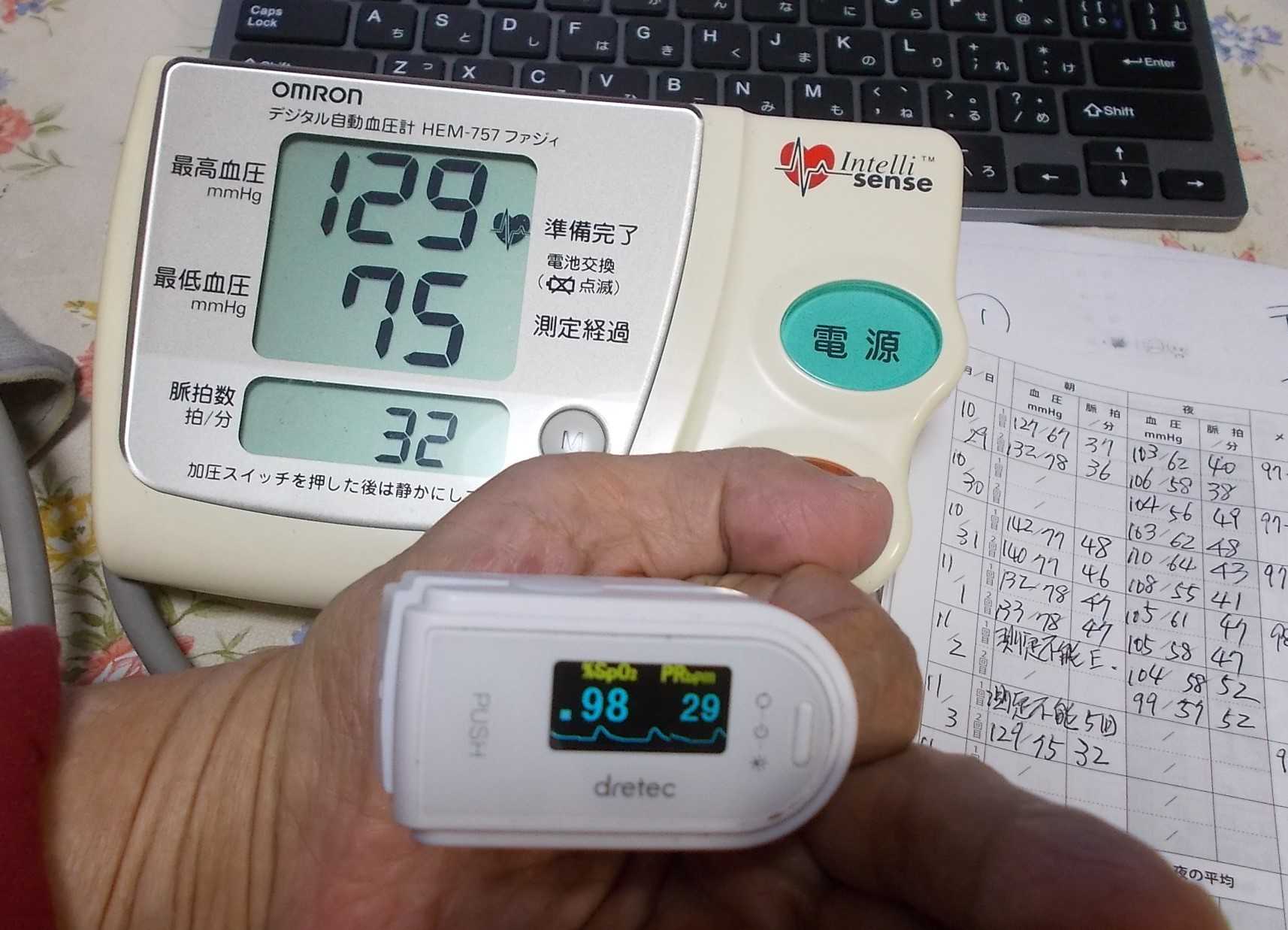
今日の脈拍、心拍数 28~32 明日、病院に行こう・・2021.11.03
今日の脈拍、心拍数 28~32 ・・2021年11月03日血圧:129-75 心拍数 28~32 最近少し(300メートル位)歩くと辛い、疲れる、一日の半分は「だるい」。テレビを見ていて、気が付くと「居眠り」寝ている。夜、眠いのに、少し(1-2時間位)しか眠れない。睡眠時間がめちゃくちゃ不安定、1-2時間おきにトイレに行く為起きてしまう。トータル4ー5時間しか眠れない日が多い。(前立腺肥大、服薬中あり)朝、起きてから30分以上経過後測定するも、測定不能のエラーが続く(今日は5回連続)こういう時は心拍数が少なくて測定不能のエラーになるようです。6回目でやっと表示。家庭用血圧計の血圧数値 129-75 心拍数36 パルオキシメーター 血中酸素濃度98-心拍数29パルオキシメーター壊れているのか?いいえ、壊れてません、家族の者が図ると正常である・・家庭用血圧計壊れているのか?いいえ、壊れてません、家族の者が図ると正常である・・心拍を抑える薬は飲んでいません。息苦しさ、めまい、失神、立ち眩みなどの症状が続く様であれば心臓ペースメーカーの利用も必要になるかも知れないと担当の先生に言われている。パルオキシメーター 血中酸素濃度96-心拍数28パルオキシメーター 血中酸素濃度97-心拍数30パルオキシメーター 血中酸素濃度96-心拍数29パルオキシメーター何度測っても、今日は心拍数30にもならない。手首の脈で確認すると、遅い・・・止まっているようだ・・ 家庭用血圧計 再挑戦 エラー家庭用血圧計 再々挑戦 エラー EE E パルオキシメーター 再々挑戦パルオキシメーター壊れているのか?いいえ、壊れてません、家族の者が図ると正常である・・家庭用血圧計壊れているのか?いいえ、壊れてません、家族の者が図ると正常である・・心拍を抑える薬は飲んでいません。息苦しさ、めまい、失神、立ち眩みなどの症状が続く様であれば心臓ペースメーカーの利用も必要になるかも知れないと担当の先生に言われている。パルオキシメーター 血中酸素濃度98-心拍数288月の血液検査で、腎臓検査項目 Creatinine クレアチニン酸 H 1.18 (男性正常値は0.65~1.09mg/dl)詳しく調べた計算結果 eGFR 47.4 mL/分/1.73㎡ ショック G3 正常な肝臓の50%近く悪うなっている慢性腎臓病です生活習慣病、塩分控えめの食事を心がける以外救いようのない状態です。運動、散歩をしないと直ぐに足に水が溜まり、特に足首にむくみが見られる。
2021年11月03日
-

膀胱と前立腺の腹部エコー検査 2021.07.05
膀胱と前立腺、その他の腹部エコー検査2021.07.05 就寝中のトイレに起きる回数が増えたため、膀胱前立腺の大きさを検査しました。(就寝後、1時間おきにトイレに行きたくなり4~5回起きるので睡眠不足で体調不良。)結果前立腺は3倍くらいの大きさになっていました。可視可能範囲内に明らかな所見は検出されませんでした。現在の投薬でおしっこの出方は良いのでこのまま薬を換えずに様子を見る事になりました。腹部エコー検査でわかる病気胃・腸管から肝臓、腎臓、膵臓、胆嚢、脾臓など各臓器の腫瘍性の病気、脂肪肝、胆嚢ポリープ、胆石、腎のう胞、腎結石、尿管・膀胱結石、前立腺肥大、子宮筋腫、卵巣のう腫などがわかります【肝臓】脂肪肝(しぼうかん)肝臓に脂肪が過剰に蓄積した状態です。糖尿病や脂質異常症などの生活習慣病と密接な関係があり、内臓脂肪型肥満や飲酒が原因であることが多いです。脂肪肝から肝硬変・肝細胞癌へ発展することがあり、脂肪肝が見られる人は生活改善が必要です。【胆嚢】胆摘出後(胆嚢がない、全摘出を行っている)【胆管】描出不良(胆嚢がないので胆管もない)【膵臓】(すいぞう)描出不良 可視可能範囲内に明らかな所見は検出されません【脾臓】(ひぞう)SI 81.9mm X 27.5mm 腫大(ー)【腎臓】大きさ:正常範囲 形状:整 皮質輝度:正常範囲 腎盂尿管:拡張(ー)両腎とも嚢胞を認めます。腎嚢胞(じんのうほう) 液体が貯留した袋状の病変で、単発あるいは多発し、加齢とともに発生頻度が増加します。良性病変で、放置してもよいのですが、嚢胞が大きく、周辺臓器への圧迫症状や破裂の危険性がある場合や、水腎症をきたす場合(傍腎盂嚢胞)などは治療(外科的手術など)の適応となることがあります。 右腎54.4mm大 左腎:最大42.8mm大まで【膀胱】可視可能範囲内に明らかな所見は検出されません【前立腺肥大】VoI 54.9cm3 : 48.5 X 48.5 X 44.7 腫大(+)石灰化を認めます。
2021年07月06日
-

今日の心拍数 35を記録 202010.22
今日の心拍数 35を記録 202010.22数回エラーが続き、パルスオキシメーター 酸素濃度計で表示された数値は 98-35 思わずパルスオキシメーター 酸素濃度計の写真を撮ってしまいました。この数字を見た時は間違いかと思い数回図りましたが間違いではありませんでした。今日は朝から左胸付近が、チクチクチクチク痛く、時々ズキッと痛みが走る嫌な症状が続いています。胸は苦しくないので少し安心しています。血圧は157-90と、かなり高めですが心筋梗塞の時は軽く200を超えてましたので緊急事態ではないようです。それにしても、心拍数 35は凄い数字です。病院に連絡すれば、「直ぐに来てください」と言われる数字です。症状は数秒から1日中、何もしていないのに左胸がチクチク、ズキズキ痛み、圧迫感も少しあります。思い当たる点は、寝不足、不眠症 精神的な悩みストレスが多く心労が続いたいたための「心臓神経症」かもしれません。現在は脈拍、心拍数共に正常です。明日から、GO-TOトラベルを利用して出かけるので、帰ってきたら病院に行こうと思っています。現在は脈拍、心拍数共に正常です。医学書によると 徐脈 とはスポーツ選手の安静時心拍数が少ない傾向については「スポーツ心臓」を参照徐脈で疑う鑑別疾患は様々である。スポーツ心、徐脈性不整脈群、甲状腺機能低下、低体温、房室ブロック、脳圧亢進、黄疸、アダムス・ストークス症候群等々ありうるが、1分間に60回を割ったからといって直ちに病的というわけでもなく慎重な判断が必要である。持久力の鍛えられたスポーツ選手は安静時心拍数が少ない傾向にあり、1分間に30〜40回という人もいる。Uth–Sørensen–Overgaard–Pedersen 推定によると、安静時心拍数と最大酸素摂取量は反比例の関係にある。との事ですが、私はスポーツ心臓ではありません。安静時心拍数(安静にしているときの心拍数)は、人間の場合、男性で60~70程度、女性で65~75程度。息を吸うと脈は速くなり、息を吐くと脈は遅くなるが、これは生理的なものです。調査によると、年齢・性別別の安静時心拍数の中央値は以下の通りです。年齢 男性 女性0 - 9 83 8610 - 19 70 7120 - 29 63 6930 - 39 66 6940 - 49 67 6950 - 59 68 6860 - 69 67 6870 - 79 63 6680 - 89 61 6590 - 99 59 68~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~世界の最新感染者人数はこちらでご覧いただけます2020年8月31日は2545万5930人でしたが、10月30日の感染者数は2000万人増えて4700万人を超えました。日本も10万人を超えてしまいました。COVID-19 Dashboard by the Center for Systems Science and Engineering (CSSE) at Johns Hopkins Universityジョンズ・ホプキンス大学システム科学工学センター(CSSE)によるCOVID-19 ダッシュボード Cases by Country/Region/Sovereignty国・地域・主権別の事例9,331,714 US アメリカ8,267,623 India インド5,554,206 Brazilブラジル1,661,096 Russiaロシア1,460,745 Franceフランス1,259,366 スペイン1,183,131 アルゼンチン1,093,256 Colombia1,057,022 United Kingdom933,155 Mexico902,503 Peru759,829 Italy727,595 South Africa637,712 Iran576,850 Germany514,202 Chile482,296 Iraq447,355 Belgium423,683 Ukraine418,375 Indonesia414,844 Poland412,647 Bangladesh387,161 Philippines382,406 Netherlands382,118 Turkey357,699 Czechia348,510 Saudi Arabia336,260 Pakistan316,411 Israel258,437 Romania244,239 Canada229,565 Morocco182,303 Switzerland179,614 Nepal169,562 Ecuador149,443 Portugal141,867 Bolivia136,149 United Arab Emirates134,915 Panama134,532 Sweden133,143 Qatar128,080 Kuwait127,848 Dominican Republic118,198 Austria116,528 Oman113,309 Kazakhstan111,257 Costa Rica108,104 Guatemala107,925 Egypt103,293 Japan 日本101,329 Belarus98,405 Honduras96,942 Ethiopia94,776 Armenia92,705 Venezuela91,461 China 中国86,769 Hungary86,576 Jordan85,209 Lebanon82,133 Bahrain77,487 Moldova67,553 Uzbekistan64,156 Paraguay63,688 Libya63,556 Slovakia63,048 Ireland63,036 Nigeria61,906 Tunisia59,879 Kyrgyzstan58,979 Algeria58,282 Azerbaijan58,029 Singapore57,093 Kenya56,496 Bulgaria55,804 Burma55,408 West Bank and Gaza54,087 Croatia53,822 Bosnia and Herzegovina51,083 Serbia50,106 Denmark48,200 Ghana44,522 Georgia44,246 Greece41,728 Afghanistan37,382 Slovenia34,393 Malaysia34,015 El Salvador32,997 North Macedonia27,610 Australia26,807 Korea, South 韓国22,103 Cameroon21,904 Albania21,624 Norway20,999 Kosovo20,753 Cote d'Ivoire19,634 Luxembourg19,210 Montenegro17,453 Lithuania17,111 Madagascar16,661 Zambia16,637 Finland15,640 Senegal13,866 Sudan13,202 Mozambique13,099 Uganda13,012 Namibia12,213 Guinea11,744 Sri Lanka11,737 Maldives11,395 Congo (Kinshasa)11,228 Angola11,139 Tajikistan9,296 Jamaica9,057 Haiti8,984 Gabon8,882 Cabo Verde8,389 Zimbabwe7,704 Mauritania7,035 Cuba6,790 Bahamas6,642 Botswana6,506 Malta6,439 Latvia5,934 Malawi5,929 Eswatini5,843 Syria5,704 Trinidad and Tobago5,573 Djibouti5,514 Nicaragua5,290 Congo (Brazzaville)5,212 Suriname5,155 Rwanda5,125 Estonia5,089 Equatorial Guinea4,957 Iceland4,910 Andorra4,866 Central African Republic4,760 Cyprus4,238 Guyana3,941 Somalia3,797 Thailand3,672 Gambia3,624 Belize3,573 Mali3,165 Uruguay2,926 South Sudan2,683 Benin2,517 Burkina Faso2,413 Guinea-Bissau2,366 Sierra Leone2,364 Togo2,063 Yemen1,968 New Zealand1,961 Lesotho1,499 Chad1,436 Liberia1,222 Niger1,202 Vietnam994 San Marino949 Sao Tome and Principe712 Diamond Princess631 Liechtenstein590 Papua New Guinea589 Burundi567 Taiwan*545 Comoros509 Tanzania480 Eritrea451 Mauritius397 Monaco356 Bhutan350 Mongolia292 Cambodia238 Barbados153 Seychelles148 Brunei128 Antigua and Barbuda94 Saint Lucia75 Saint Vincent and the Grenadines50 Dominica34 Fiji30 Timor-Leste29 Grenada27 Holy See24 Laos19 Saint Kitts and Nevis13 Solomon Islands10 Western Sahara9 MS Zaandam2 Marshall Island
2020年10月23日
-
白内障 手術 少しずつ加齢性白内障の症状が
年齢と共に、少しずつ加齢性白内障の症状が出てきました。加齢性白内障は少しずつ進行する目の病気なので、数年前自己判断で両眼の手術をしました。年齢を重ねるに従って水晶体が濁っていく病気で、加齢性白内障は白内障の90%を占めます。加齢性白内障の症状正常な水晶体は透明で、光をよく通します。しかし、加齢などが原因で水晶体の中身のたんぱく質が変性し、濁ってくることがあります。これが「白内障」です。水晶体が濁ると、光がうまく通過できずに乱反射し、網膜に鮮明な像が結べなくなり、視力が低下します。目の中のレンズが濁ることにより、以下のような症状がでます。かすんで見える。明るいところへ出ると眩しく見にくいどんなに調整しても眼鏡があわない。ぼやけて二重・三重に見える。晴れた天気の良い日でも、天気はくもりにしか見えない。曇りガラスの外を見ているような状態です。白内障手術とは白内障手術とは、混濁した水晶体を除去して障害された視機能の向上を得るために行う手術で、正式には、「水晶体再建術」と呼びます。現在の白内障手術は、手術手技の確立とともに完成度が非常に高く安全な手術となっていることから、以前と比べて手術の適応は相当に拡大され、運転免許更新出来ないなど、ここの患者さんの仕事や生活のニーズに合わせて手術を勧められるようになっています。現在国内では、1年間で約130万件の手術が行われています。白内障学会ガイドラインによれば進行した水晶体混濁は70歳代であれば60%にあり、平成26年高齢社会白書によれば65歳以上の高齢者率が25.1%で世界1の高齢化率であるため、今後も白内障手術が必要な患者は増加の一途であると予想されます。(JSCRS 日本白内障屈折矯正手術学会ホームページから)白内障手術について白内障とは 白内障手術について 乱視矯正眼内レンズ 多焦点眼内レンズ(遠近両用眼内レンズ)JSCRS 日本白内障屈折矯正手術学会ホームページで詳しくご覧いただけます「屈折矯正手術について」で詳しくご覧いただけます手術は何時受ければ良いか世界の失明原因の第一は依然、白内障で、失明全体の40%です。また視力低下や失明による社会への負担は少なくありません。また白内障は、高齢者のほとんどに発症するため、高齢化の進んだ国では患者数も多く、日本も世界的にみて高齢化が進んでいることから、眼科医の行っている手術の85%が白内障手術です。ではいつ手術を受けるべきかですが、受ける人の社会的な因子、つまり生活に支障をきたすかどうかが一番の問題となります。たとえば白内障初期で、自覚症状の乏しい場合は良いですが、白内障が進行して、眼鏡が役に立たなくなったり、車の運転や日常生活に不便を感じることが多くなったら、早めに手術を受けた方が良いでしょう。いつ手術を受けるかは「自分が不便だと思った時が、手術を受ける時期」と考えて良いでしょう。50代で免許のために受ける人や、90歳まで生活に不自由を感じていなかったので受けなかったケースもあります。ただし、場合によっては早めに手術を受けるべきケースもあります。たとえば進行した白内障は、放置すると他の眼の病気(緑内障、ぶどう膜炎)を引き起こすこともあります。その様な場合は医師の判断を仰いだ方がいいでしょう。現在日本で行われている白内障手術は精度、安全性、必要な時間においても非常に完成度が高いものです。それを裏付けるものとして、その質と費用に関して色々な角度から諸外国と比較研究された報告書がありますが、日本の白内障手術は、高いquality of life(QOL)を得られる割に、費用は非常に安く、欧米の半分程度と言われています1-3)。ですので、安心して受けられる手術のひとつと言えます。(JSCRS 日本白内障屈折矯正手術学会ホームページから)手術以外に治療はあるか現在白内障に対して、点眼薬や内服薬がありますが、どれも進行を遅らせる程度の効果で、濁った水晶体である白内障を、透明な水晶体に戻す効果は得られないとされています。ですから、濁った水晶体を取り出す手術のみが根本的な治療です。費用はどれくらい現在の健康保険適応の白内障手術費用はおおよそ決まっています。しかし健康保険の制度によりご本人の本人負担割合(全部の費用の1-3割)、さらに年収による高額療養費制度による上限が定められており、支払額は異なります。おおまかな自己負担額が表1.2です。また、入院での手術(病院、有床診療所)や日帰り手術では費用も異なります。手術を受ける医療機関、また保険者又は市町村の老人保健担当窓口へ問い合わせるのが一番でしょう。多焦点眼内レンズを使った白内障手術に関しては、下の表は当てはまりません。私の場合は、70歳未満 3割負担 入院2回 両眼 別日手術 でした 入院施設によって料金が違います多焦点眼内レンズ(遠近両用眼内レンズ)とは多焦点眼内レンズは、遠方と近方にピントが合う遠近両用レンズです。2007年に厚生労働省の承認を受け、2008年7月に先進医療として承認されました。白内障によって濁った水晶体を摘出し、その代わりに眼内レンズを挿入しますが、今までは単焦点眼内レンズのみの使用が可能でした。眼内レンズはピントを合わせる調節機能を持っていないので、若い頃のように見たいすべての距離にピントを合わせることは不可能で、ほとんどの場合、遠くか近くのどちらかに眼鏡が必要となります。例えば、遠方が見えるように単焦点眼内レンズを挿入した場合には、車の運転などは眼鏡なしでも可能ですが、新聞や本など近くの字を読みたい時には近用眼鏡(いわゆる老眼鏡)が必要です。多焦点眼内レンズは、2か所もしくは3か所にピントが合うため、若いころのようにすべての位置にピントが合うわけではありませんが、遠方と近方が見える事で日常生活は非常に楽になります。多焦点眼内レンズにより、眼鏡に依存しないもしくは眼鏡の使用頻度を減らすことが可能となり、QOL(quality of life)の向上が期待されます。多焦点眼内レンズの臨床成績日本では、年間約120万件の白内障手術が行われています。先進医療として承認されている多焦点眼内レンズは、このうちの1.5~2.0%で使用されていると推計されます。多焦点眼内レンズの臨床成績については、過去に多数の報告があります。JSCRS多焦点眼内 レンズ情報「レンズの費用」「多焦点レンズで片目に追加でかかる金額」通常の診療費とは別に約23~30万円(選定療養)選定療養とは:眼内レンズ費用・追加検査費用については自費。手術技術料・入院費用は健康保険適用。眼内レンズには下記の種類があります。 単焦点レンズ (保険適用) 多焦点レンズ(※選定療養) 2焦点、焦点延長、3焦点など医療費の負担割合、レンズ種類、入院時にかかる薬代など、医療機関や本人によって合計金額が変わります~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~東京女子医科大学 東医療センター眼科 の場合選定療養とは、患者さんご自身が選択して受ける追加的な医療サービスで、その分の費用は全額自己負担となります。令和2年4月より、術後の眼鏡装用率の軽減を目的とした多焦点眼内レンズを使用する白内障手術は、厚生労働省が定める選定療養の対象となりました。東京女子医科大学 東医療センター眼科では多焦点眼内レンズの白内障手術を行う医療機関として届出をしています。多焦点眼内レンズの対象となる患者さんには診察時に詳細をご説明いたします。多焦点眼内レンズを使用する白内障手術の選定療養に関するお知らせ多焦点眼内レンズの種類 金額2焦点(焦点延長含む) 約 14 万円2焦点 乱視用(焦点延長含む) 約 16 万円3焦点 約 19 万円3焦点 乱視用 約 21 万円多焦点眼内レンズに係る費用白内障手術の費用多焦眼内レンズを使用する白内障手術の費用選定療養(全額自己負担)医療保険で給付患者の皆様には、ご理解いただきますよう宜しくお願い申し上げます。東京女子医科大学 東医療センター眼科
2020年08月27日
-

加齢黄斑 抗VEGF剤硝子体 眼球注射 完治不可能な眼の病気です。
加齢黄斑 眼球注射治療 抗VEGF剤硝子体眼球注射加齢黄斑変性は、現状では完治することは不可能な病気です。白内障の両眼の手術を受けてから半年ほどして右目に大きな黒点が現れて視界が悪くなり、目に映る景色や物がゆがんで見える症状が出てきました。例えば、テレビに映る人の顔がゆがんでお化けのような気持ち悪くて怖い顔に見えます。運転中センターラインがくねくねと曲がって見えるようになり、危険なので自己判断で運転はやめました。電信柱が「S」字のように曲がって見えるようになりました。こんな症状が出たので「加齢黄斑変性」の可能性が高いので、迷わず病院(眼科)に行きました。検査後、「加齢黄斑変性」との診断、直ぐに「抗VEGF剤硝子体、眼球注射治療を受けました。」加齢黄斑変性は、現状では完治することは不可能な病気です。早期発見や様々な治療の組み合わせで視力を改善・維持することが可能ですが、落ち着いた後も再発することがあり、定期的に硝子体に薬剤を注射してCNVを弱らせていく方法(抗VEGF剤硝子体注射)が必要です。外来治療で1回目の抗VEGF剤硝子体眼球注射を行いました。1か月後、眼球検査を行い、2回目の抗VEGF剤硝子体眼球注射を行いました。2か月後、眼球検査を行い、3回目の抗VEGF剤硝子体眼球注射を行いました。この頃から視力も改善し落ち着いてきたので、様子を見ながら抗VEGF剤硝子体眼球注射を行うことになり、毎月1回 加齢黄斑変性・眼球検査を2年間続けました。私の場合は再発の傾向がみられないで、医療センターでの治療は一旦終了しました。担当医師の説明では、「再発しないで現状維持(落ち着いている)できていることは非常に珍しい事ですが、完治したわけではなくで突然症状が出る場合があるので今後症状が出たら改めて治療を行いましょう。」と言う事になり現在に至っています。現在の右目の症状は、縦の線は真っ直ぐ正常に見えますが、横線はがほんの少しだけゆがみがあります。両目で見ている場合はほとんど影響はない状態です。加齢黄斑 眼球注射(抗VEGF剤硝子体注射)外来治療今回の治療は硝子体に薬剤を注射してCNVを弱らせていく方法(抗VEGF剤硝子体注射)をおこないました。眼球注射(硝子体)に薬剤を注射します。眼球麻酔が効いているので痛くはありません。症状によって、点滴とレーザーを組み合わせて新生血管を詰まらせる方法(光線力学的療法=PDT)を併用します。加齢黄斑変性は、年齢による変化や光障害、喫煙や食事、遺伝的素因などにより網膜の中心部の黄斑といわれる部分が障害されて、見え方が悪くなる病気で日本における有病率は50歳以上の人口の約1.3%(日本の全人口で約70万人)といわれています。網膜は眼内に入ってきた光を電気信号に変換する役割を担っています。目という器官において最も中核的な部位といえます。黄斑部は網膜の中心部分の半径3ミリ程度の狭い領域ですが、ただ中心に位置しているというだけでなく、細かいものを見分けたり、色を識別したりといった目の機能のうち最も大事な機能が黄斑部に存在しています。このことにより、黄斑部が障害されるとその他の網膜(黄斑部より圧倒的に広範囲)が無事であっても視力がほとんど出なくなる恐ろしい病気です加齢黄斑変性には前駆病変、萎縮型、滲出型があります。前駆病変では網膜に軽い異常を認め、ゆがみを自覚することがあります。萎縮型ではゆっくりと網膜が障害されていきます。効果的な治療はありません。軽い視力低下に留まることが多いですが時に視力がかなり低下することもあります滲出型は脈絡膜新生血管という異常血管を生じる状態で、ここから血液成分が漏れ出して網膜がむくみ、ゆがみなどの症状が出ます。活動性が高くなると出血がおこり、中心が暗く見えにくくなり視力が低下します。繰り返しになりますが、白内障の両眼手術が終了してから半年ほどして右目だけに全ての物がゆがんで見える異常が出てきました。右目に大きな黒点が現れて見えにくくなり、テレ部画面がゆがんで見えるので画面内の顔が恐ろしい顔に見えます。運転中センターラインがくねくねと曲がって見えます、とても危険なので運転はできなくなりました。自己判断で運転はやめました。加齢黄斑変性症、治療内容加齢黄斑 眼球注射治療 抗VEGF剤硝子体眼球注射薬物療法は、導入期と維持期で違います。導入期では、月1回 眼球注射治療をします。眼や眼の周りを十分消毒し、麻酔薬を点眼後、角膜から3.5ミリメートルの部位から細い注射針で0.05ml.を注入します。治療を受ける前3日間と受けた後3日間は、注射部位への感染予防のため抗菌点眼薬を点眼します。その後の維持期は、病状の経過をみながら、徐々に延ばしてゆきます。 副作用稀に眼内の細菌感染や、眼圧上昇、視力低下、眼痛、網膜出血、一過性視力低下。何か変わりがあったら来院することが大切です。加齢黄斑変性の治療にかかる費用、健康保険が適用されます。70歳以上は、上限があります。3割負担の人:3回分で約135,000円、その後の追加は1回分で44,400円以下。1割負担の人:3回分で約36,000円、その後の追加は1回分で12,000円です。70歳未満3割自己負担の方は、1回およそ55,000円で3回で165,000円です。所得状況によって、高額医療控除が受けられます。
2020年08月26日
-
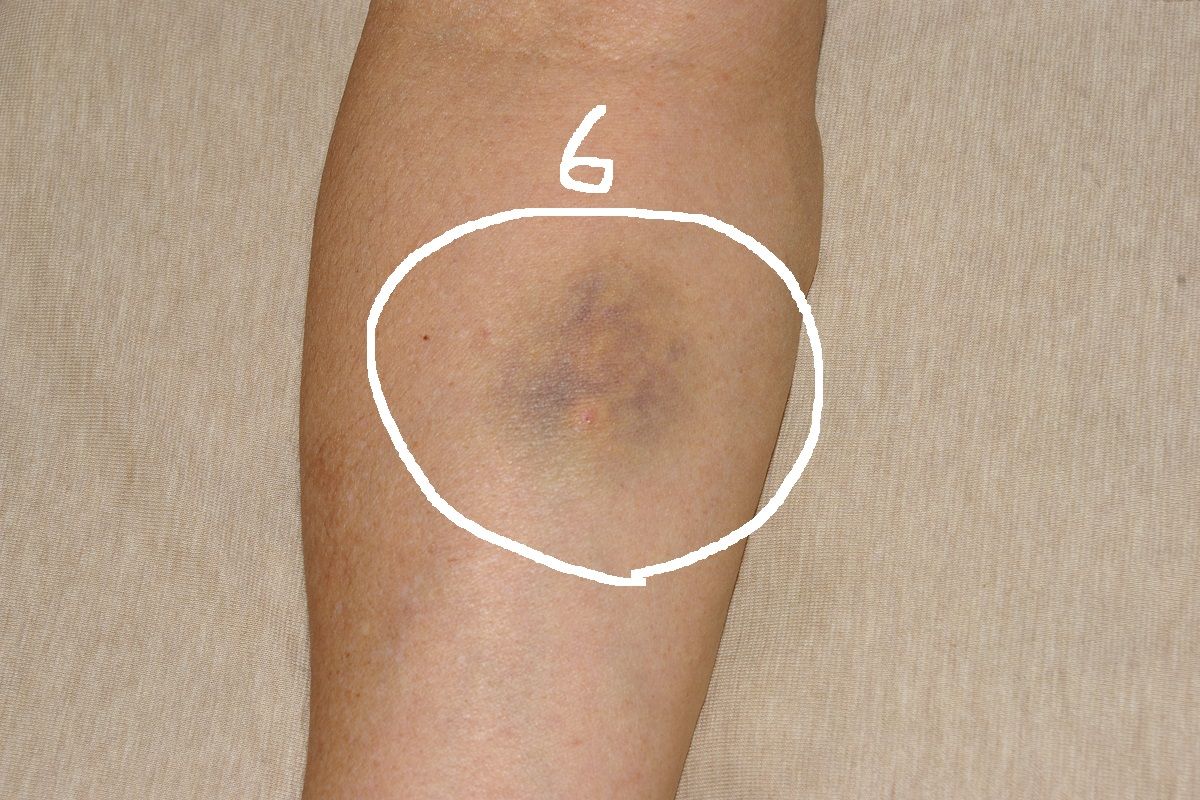
点滴用の医療用針の跡 3人交代 7回目成功
CT検査の時、点滴用の医療用針を刺します。通常の血液検査用針より一回り太いはりです。前回は3回失敗、看護師から医師に交代して1回で成功針刺しに失敗した場所は、大なり小なり内出血したことがわかる紫色や黒いあざが出来ます。内出血した場所は2~3日痛みがあります。概ね3日、大きな内出血の場合は1週間くらいであざが消えます。今回は、前回3回失敗した看護師が私を覚えていたようで、始める前から緊張していて、針を刺す前から「今日は失敗してないんですけど」と独り言を言いながら、失敗いさぎよいというか、2回目挑戦すること無く「先生と変わりますのでお待ちください」と医師と交代前回1回で成功した先生が登場です。この日は、特に血管が細くなっていたようで、先生悪戦苦闘です。太い針を刺すも血管にぶつからず腕に刺した針を腕の中で角度を変えながら押したり引いたりされます。これが結構痛いんです。痛いけど我慢していると先生が「痛いですか」と尋ねるので、即答「痛いです」4回目4か所場所を変えて刺すも完璧に血管に刺さっていないのに注射液を注入しようとするもスムーズに液が入らず腕は腫れてきました。痛みに耐えられなくなったので「先生痛いんですけど」と訴えました。5回目の針刺しを中止して針を抜き絆創膏を張られます。これで5か所に出血を抑える絆創膏が張られました。ここで、二人目の先生の挑戦終了、「変わりますのでお待ちください」と言って出て行ってしまいました。その時トラブル発生、出血を抑える絆創膏の1か所から大量出血(血液サラサラ薬をたくさん飲んでいるので中々出血が止まらないんです。)していて気が付かない間に床が血だらけに・。3人目の医師か看護師かわからないですが針刺しのエキスパートが登場。両腕の針刺し後を見ながら、空いているところに挑戦して、1回目は失敗(トータル6回目失敗)すると名人は腕をねじ上げて名人に背中を向ける格好で腕の裏側に挑戦、すると先生、「いい血管がこんなところにあったわ」と言いながら1っ発で成功先生、どや顔で「終わりましたよ」(トータル7回目でやっと終了)「今後はここにいい血管があると伝えて下さいね」と言って去っていきました。既に40分経過していました。腕には5か所の絆創膏が張られてそのままCT造影検査に向かい検査は10~15分で終了しました。一時は、このまま検査が出来なくなるのではないかと本当に心配になりました。3人の医師と看護師の方が本音で私に語り掛けた言葉は、「血管が細い、」「血管が曲がってる、」「血管がボロボロ、」「血管が逃げる、隠れる」「バイアスピリン血液サラサラ薬を飲んでいるからですね・・」でした。「そうです、その通り、全部私が悪いんです」最後に、次回からは「ここにいい血管がありますと言ってくださいね」と言われました。点滴用の医療用針の跡点滴用の医療用針の跡点滴用の医療用針の跡点滴用の医療用針の跡
2020年08月25日
-
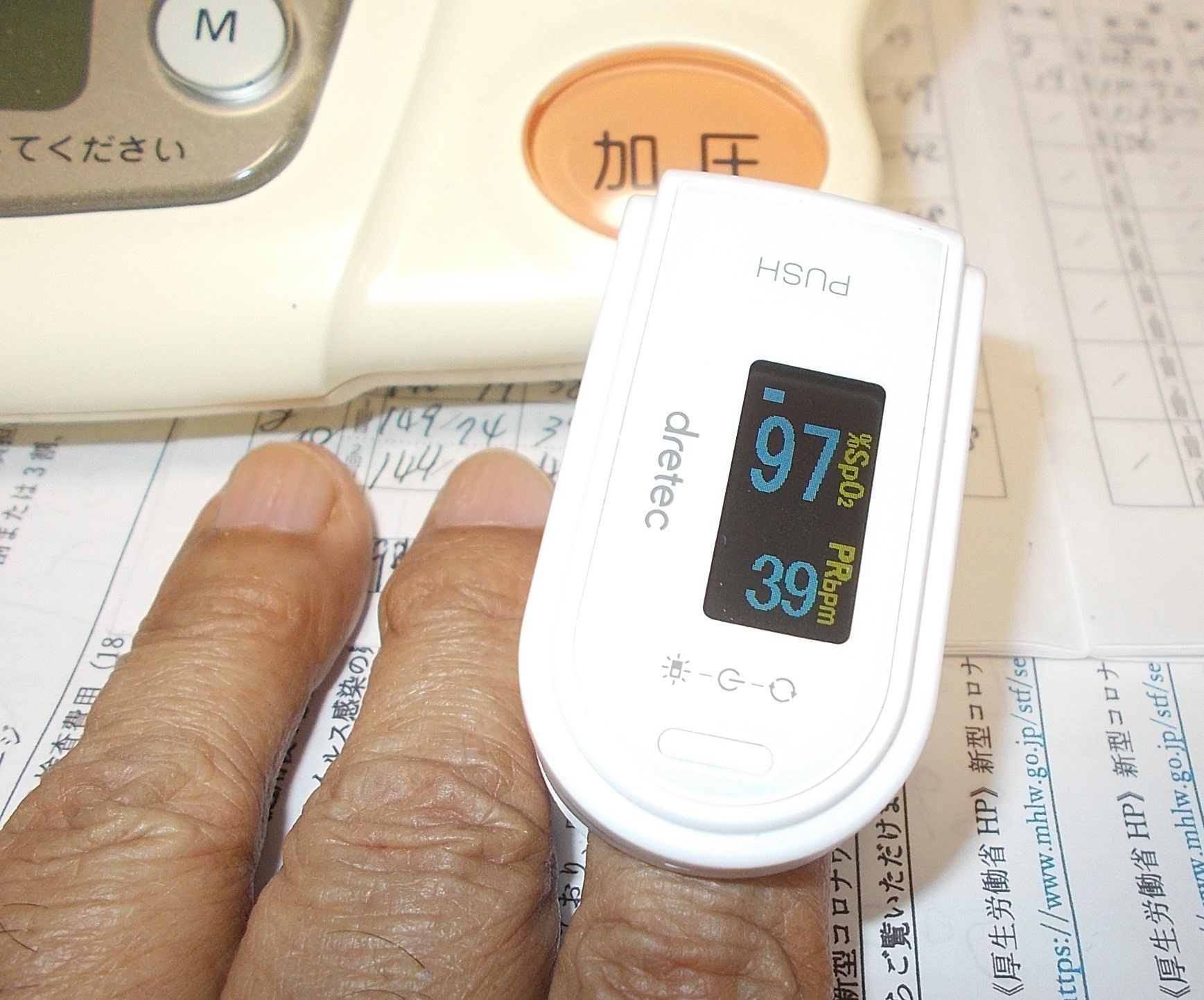
心拍数(脈拍)37 徐脈 治療中
今日の心拍数 37 血中酸素濃度 97高血圧で心拍数が基準値よりも高いと、心疾患のリスクが高まると言われています。心拍数が基準値よりも低く、1分間の心拍数が60拍未満の場合は除脈といいます。通常成人の心拍数基準値「脈拍」は、60〜90回 / 分ですが、私の心拍数は36~45です。昨日の心拍数 39 血中酸素濃度 97ちなみに私はスポーツ心臓ではありません。スポーツ心臓とは安静時脈拍数が1分間に60拍未満の方ですが、スポーツ心臓の場合は、60拍未満でも問題はありません。有名な方ではオリンピック金メダリストの「高橋尚子さん」は、40前後との事です。心拍数が少ないと言う事は全身に送られる血液量が少なくなり血中酸素濃度が下がるために、酷い場合には意識消失などの状態になる事があるため注意が必要ですが、そのような状態に陥ったことはありません。2度目の心筋梗塞後(2019年10月)服用始めたお薬のカルベジロール錠(2.5mg)1日2錠の影響なのかどうか、詳しい原因は不明ですが、現在普段の心拍数が36~45と異常な低めになっています新たに服用し始めたカルベジロール錠は、血圧を下げたり心臓の働きを抑え狭心症の症状を改善する薬です。元々20年前の心筋梗塞から飲み続けていた「心臓の働きを抑える薬」の影響で、心拍数は平均50前後に抑えられてきました。心筋梗塞(昨年10月)、腹部大動脈(今年1月)の手術後で投薬治療、新型コロナウイルス感染症(COVID-19)の感染対策として、パルスオキシメーター 酸素濃度計を使用しています私の本日(8月21日)の 心拍数 37 血中酸素濃度 97 現在は平均36~45とかなり低めになっています。高齢者の脈拍の基準値は、1分間あたり50~70回/分と、成人の基準値である60~90回/分にくらべて少なくなっています。成人にくらべて高齢者は活動量や代謝が少なく、体内の酸素消費量が低下しているため、心臓がそこまで頑張らなくても十分役割を果たせるからです。dretec ドリテック パルスオキシメーター OX-101WTDI オリジナルカラー ケース付き 酸素濃度計 医療用 家庭用 国内検査済み 医療機器認証取得済 dretec ドリテック パルスオキシメーター酸素濃度計 7200円で購入脈拍は病気によって変化することもありますが、生活の中でも上下しやすい数値の一つです。そこで重要となってくるのが、生理現象としての脈拍の変化と、病気が原因で起こる脈拍の変化の見極めです。高齢者の脈拍が基準値よりも早い、あるいは少ない場合、体の中ではどのようなことが起きているのか見極める必要があります。徐脈とは1分間での脈拍が50回以下。徐脈は睡眠時を除くと病的なものである恐れがあります。特に薬の効きすぎによる恐れがあるので心臓循環器化の担当医師の指示に従った治療を続けています。カルベジロール錠(2.5mg)1日2錠を(2020年02月)から1日1錠にしましたが、脈拍の変化が見られない為、6月からカルベジロール錠(2.5mg)を半分(1.25mg)にして服用を始めました。しかし、現在まで脈拍が上昇するなどの変化はありません。9月からは半分(1.25mg)を更に半分(0.75mg)に変更、それでも変化がない場合は中止する予定です。今日の血圧 140-73 心拍数 37 現在使用中の血圧計は20年ほど前に購入した古いものです。その為かどうかわかりませんが心拍数 37 以下になると、「EE]とか「E」のエラー状態になり測定不能になるようで心拍数 35 とか 36 は表示された事がなく見た事がありません。昨日の血圧 131-82 心拍数 37 心拍数 37徐脈(1分間での脈拍が50回以下)体調管理の為 パルスオキシメーター酸素濃度計を使用アメリカ心臓協会によると、徐脈は毎分60ビート未満の心拍数を指す医学用語です。徐脈は、加齢や健康状態による心臓構造の変化、または心臓の電気システムの損傷によって引き起こされることがあります。ベータ遮断薬や他のジゴキシンなどの薬物、心臓の薬も脈拍(心拍数)の速度を遅くする働きをします。心臓が必要な酸素と栄養素を体に提供するのに十分な血液を送り出すことができない場合、遅い心拍数は危険になります。心筋梗塞(昨年10月)、腹部大動脈(今年1月)手術後の薬物治療中の為パルスオキシメーターを使用し毎日、血中酸素濃度を測定しています。血中酸素飽和度とは血液中の酸素の量の事でSpO2と呼ばれています。値は%で表し、血液中の酸素の濃度が満タンだと100%、正常値で99~96%と言われています。体に疾患があったり体調不良などを起こしていると数値が低下することがあります。ちなみに私の場合99%になった事は一度もありません。毎日98~95%なのでほぼ正常と言えます。たまに93%とか94%の時がありますが心臓血管外科(腹部大動脈瘤手術)の担当医の説明では90%までは心配ありませんとの事でした昨日の心拍数 39 血中酸素濃度 97パルスオキシメーター酸素濃度計自分でできるバイタルサイン測定バイタルサインの正常値と測定方法のポイントおよび測定する目的バイタルサインは日本語で「生命(vital)の兆候(sign)」と訳され、人間の生命活動における重要な指標です。医療福祉の現場においては「バイタル」と略されることもあります。主に「呼吸」「体温」「血圧」「脈拍」の4項目を基本としますが、救急医療現場や集中治療室などではさらに「意識レベル」「尿量」の2つを含めた6項目をバイタルサインと称することもあります。バイタルサインの正常値を把握しておくことは非常に重要です。「呼吸」「体温」「血圧」「脈拍」4項目を基本正常値「呼吸」呼吸回数 12〜18回 / 分「体温」36〜37℃「血圧」130mmHg未満(拡張期) / 85mmHg未満(収縮期)「脈拍」65〜85回 / 分「意識レベル」意識清明(JCS=0、GCS=15)「尿量」1回排泄量:約200~400mL 1日総量:約1,000~2,000mLバイタルサインは生命の兆候を表す重要な指標です。バイタルサインの数値がひとつでも極端に悪化してしまうと、命に危険がおよびます。しかし、悪化したかどうかを判断するには、日頃からバイタルサインを測定し、正常時の数値を把握しておかなければなりません。自分の命を守るためにも、バイタルサインの測定はこまめに行う必要があります。自分でできるバイタルサイン測定スマートウォッチを購入しました。楽天市場やアマゾンで低価格で販売されています。スマートウォッチ 血圧 活動量計 心拍計 歩数計 スマートブレスレット 防水 ランニングモード リアルタイム測り 電話着信 LINE SMS 他のAPP通知 iphone&Android対応最後に個別の治療計画脈拍数(心拍数)が低下しすぎると、立ちくらみ、めまい、混乱、または非常に疲れを感じることがあります。失神もリスクです。重症の場合、心停止または突然の心機能の喪失が起こることがあります。未治療の徐脈は、胸痛、高血圧または低血圧、心不全を引き起こす可能性があります。したがって、これらの症状のいずれかがある場合は、医師に相談してください。症状を評価した後、検査と検査を行った後、医師は低脈拍数(心拍数)が危険なレベルにあるかどうかを判断し、個別の治療計画が必要です。その他の考慮事項 睡眠中の正常な心拍数特定の病状のある人は、睡眠中に心拍数やリズム異常を起こしやすくなります。たとえば、閉塞性睡眠時無呼吸(OSA)は、血中酸素濃度を大幅に低下させ、心拍数やリズムの異常を引き起こすことがあります。血中酸素濃度の低下は、睡眠中の定期的な呼吸停止のために発生します。朝の頭痛、日中の過度の眠気、いびきは、OSAの一般的な症状です。不眠症、頻繁な夜間の目覚め、および断片化されたまたは無秩序な睡眠を引き起こす他の状態も心拍数に影響を与える可能性があります。ペースメーカーによる治療心臓発作を起こした人は、夜間の心拍数やリズムの異常を経験することもあります。うっ血性心不全の人も同様に心拍数やリズムの問題に対して脆弱です。重大な夜間心拍数またはリズム異常は、通常、薬物療法またはペースメーカーによる治療を必要とします。
2020年08月21日
-

「腹部大動脈閉塞 血管内治療」手術後の経過確認 CT造影検査2020年8月6日
また検査です「腹部大動脈閉塞」手術後の経過確認 緊急CT造影検査「腹部大動脈閉塞」血管内治療(カテーテル治療)手術(2020年6月2日)後の経過確認、血圧血中酸素濃度は良好で特に後遺症は出ていませんが腹部大動脈CT造影検査をします。「腹部大動脈閉塞」血管内治療(カテーテル治療)手術。血管の溜まった狭い部分もしくは詰まっている部分にワイヤーを通して、風船やステント(金属チューブ)等を使用して元々の動脈を広げる手術でした。 「腹部大動脈閉塞 血管内治療」手術後の経過確認 CT造影検査2020年8月6日検査結果は「良好」特別な異常はありませんでした。2020年8月9日 朝の血圧 1回目139-77-382020年8月9日 朝の血圧 1回目127-54-39
2020年08月06日
-
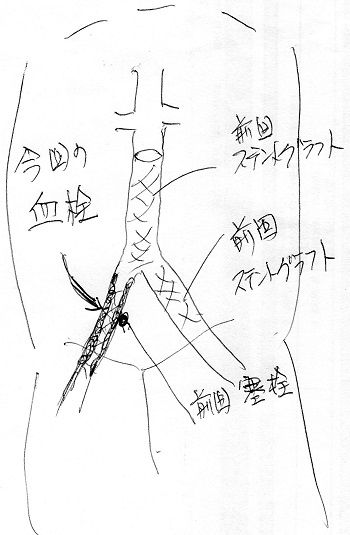
下肢閉塞性動脈硬化症・血管内治療(カテーテル治療)手術 2020.06.02
突然ですが「腹部大動脈閉塞」後遺症、「下肢閉塞性動脈硬化症」血管内治療(カテーテル治療)7か月の間に命に係わる4回の大手術です、今回は厳しいかなと思いながら手術を受けました。2020年6月2日手術そして退院。突然の緊急の手術で生きて帰れるか、内心凄く怖かったです。「腹部大動脈閉塞」血管内治療(カテーテル治療)手術血管に溜まった血栓で狭くなって詰まっている部分にワイヤーを通して、風船やステント(金属チューブ)等を使用して元々の動脈を広げる手術を行いました。手術時間は3~4時間。自分で書いた説明図です、右総腸骨部位の血栓は10~20㎝の長さでした。原因不詳です。手術後、想定される後遺症の再発確率は20%~30%と説明を受けました昨年2019年10月「心筋梗塞」経皮的冠動脈形成術 急性死亡率(25%~30%)今年2020年 1月「腹部大動脈閉塞」ステントグラフト内挿術(EVAR)同 2020年 1月「右総腸骨動脈瘤」右内腸骨動脈瘤韓塞栓症術同 2020年 6月「下肢閉塞性動脈硬化症」血管内治療(カテーテル治療)7か月間に命に係わる3回の大手術です、今回は駄目かと思いながら助かりました。また、手術後、想定される後遺症の再発確率は20%~30%と説明を受けました、ABI検査、CT造影検査、結果、「腹部大動脈閉塞手術」の後遺症「下肢閉塞性動脈硬化症」の症状があり「安静時疼痛(ステージ3)じっとしていても足(右足全体)が痛み、夜も眠れなくなったり、刺すような痛みが持続することもあり」ステージ4になる前で緊急性があるため10日後の6月2日手術しました。心電図・血圧・心拍測定器看護師さんが書いてくれました症状私の場合は、一定距離(時間にして3~4分)を歩くと、太腿、ふくらはぎ、内腿、股関節、右足全体が締め付けられるように痛くなり痛くて歩けなくなり、少し休むと、少し歩けるようになり、歩ける距離が日ごとに短くなっていました。自宅で椅子に座ってじっとしていても足の指先がしびれて痛たくなり、夜、寝ている時突然「足が爆発するような激痛」に襲われ目が覚めます。足の感覚がなくなり、足は動かなくなり、身動きもできなくなり脂汗をかきながら激痛に耐えながら痛みの治まるのを待つという症状が何度かありました。治療が遅れて血管が完全に閉塞してしまうと、歩けなくなるだけでなく治りにくい潰瘍ができたり、指先、足全体が紫色になり、黒く壊死して、手遅れになると壊死した部位の切断に至る恐ろしい病です。血管内治療・手術説明手術に伴う予想される合併症、副作用手術説明内容 治療目的 他の治療の有無病室からの景色 4人部屋 窓側
2020年06月18日
-

また、手術です「腹部大動脈閉塞」判明
また、手術です。体部造影CT検査の結果 新たな疾病判明「腹部大動脈閉塞手術」後遺症発症、血管内治療(カテーテル治療)手術ABI検査の1週間後、緊急CT造影検査、結果、前回手術の後遺症あり、「安静時疼痛(ステージ3)じっとしていても足(右足全体)が痛み、夜も眠れなくなったり、刺すような痛みが持続することもあり」ステージ4になる前で緊急性があるため10日後(6月初め)手術する事になりましたABI検査その日(5月13日)、循環器科の定期診療中の問診で、右足の不調を訴えた所、直ぐにABI検査をしました。両腕と両足首の血圧を測る検査で、心電図や心臓の音を記録する心音図をつけた状態で計測する検査です。この検査は全身の動脈硬化の程度や、手足の血管が細くなってないか(狭窄)を調べます。1回の検査時間は3~4分程度でしたが、異常に高い数値が出た為再測定、また高い数値が出た為、別の検査技師も呼ばれ3回目測定。検査技師の方が「足にしびれはありませんか?」右足指先を触って「ここは痛くないですか?」と質問。私が、「夜寝ている時、突然刺すような痛みで目が覚め、脂汗をかく激痛と痙攣が数分間続く事がある」と説明すると、検査技師の方は納得した様子で検査終了、私が、「悪い結果が出ました?」と聞くと、余計な事は言えないのか、困ったような顔をして「詳しいことは先生に聞いてください」と言う事でRI検査終了。心臓血管循環器科からの検査の結果、「下肢閉塞性動脈硬化症」の疑いがあり、5月19日詳しいCT検査を行った後、血管外科での手術をする事になりました。CT造影検査通常の順番待ちCT検査の場合、最短で1か月先まで空きがありませんでしたが、緊急性があるため、1週間後の(5月19日)、CT造影検査を行いました。検査の結果、「腹部大動脈閉塞手術」の血管部分に血栓ができて血液の流れが悪くなり、安静時でも右足全体が痛み、夜も痛くて眠れなくなったり、刺すような痛みが持続する、「下肢閉塞性動脈硬化症」ステージ3のため手術が決まりました。「腹部大動脈閉塞手術」から1か月後の2月10日のCT検査では異常がなかったのに短い間に急激な血栓増加があったため為、血液をサラサラにする薬(エフィエント錠)を追加投与され、足の痛みを訴えてから20日目の緊急手術になりました。「腹部大動脈閉塞」血管内治療(カテーテル治療)手術血管の溜まった狭い部分もしくは詰まっている部分にワイヤーを通して、風船やステント(金属チューブ)等を使用して元々の動脈を広げる手術を行う予定です。下肢閉塞性動脈硬化症下肢閉塞性動脈硬化症は、足の血管の動脈硬化により、血管が狭くなったり(狭窄)、詰まったり(閉塞)する病気です。足への血流が悪くなることで、足に栄養や酸素を十分に送ることができなくなるため、さまざまな障害が現れます。動脈硬化が原因であり、糖尿病・脂質異常症・高血圧症・喫煙・高尿酸血症・慢性腎臓病・肥満等の生活習慣病を持っている方ほど、起こりやすい病気といえます。また動脈硬化は全身同時に進行するため、狭心症や心筋梗塞・脳梗塞などと合併しやすい病気です。 症状ステージ 1.冷感・しびれ感 指が青白くなることもあります。ステージ 2.間欠性跛行(はこう):一定距離を歩くと、主にふくらはぎなどが締め付けられるように痛くなり、休まないと歩けなくなります。歩ける距離が短いほど、重症となります。 ステージ 3.安静時疼痛:じっとしていても足が痛み、夜も眠れなくなったり、刺すような痛みが持続することもあります。ステージ 4.潰瘍・壊死:治りにくい潰瘍ができたり、黒く壊死。 退院後に起こりうる諸問題(後遺症)手術方法 手術に伴う合併症入院した場合面会は原則禁止なので「寂しい入院になります」入院患者の、入退院、手術・状態変化にともなう病状説明等で面会の許可があった場合は例外ですが、入院患者との面会は原則禁止が続いています
2020年05月28日
-
RI検査結果 新たな疾病 下肢閉塞性動脈硬化と肺気腫 判明
RI検査結果 下肢閉塞性動脈硬化症 肺気腫 新たな疾病・疾患判明 先日(4月22日)行った「心筋シンチ薬剤負荷」CT検査で心臓の異常はありませんでしたが、胸部の写真で「肺気腫」が見つかりました。20年前まで吸っていた煙草が原因で、「そこそこの肺気腫で治療法もなくCOPD(肺気腫)は残念ながら、治らない病気です。」と言われました。喫煙期間30年+のつけが残っていたと言う事です。【医師が解説】肺気腫の症状・診断・治療その日の問診で、右足の不調を訴えた所、直ぐにABI検査をしました。両腕と両足首の血圧を測る検査で、心電図や心臓の音を記録する心音図をつけた状態で計測する検査です。この検査は全身の動脈硬化の程度や、手足の血管が細くなってないか(狭窄)を調べます。1回の検査時間は2~3分程度でした。私の場合、異常な数値が出たのか3回測定しました。検査の結果、新たな病気「下肢閉塞性動脈硬化症」の疑いがあり、5月18日詳しいCT検査を行った後、手術日が決まる予定です。「下肢閉塞性動脈硬化症手術」で入院して場合、面会は原則禁止なので「寂しい入院になります」東京医療センターでは、現在(5月17日)も入院患者の、入退院、手術・状態変化にともなう病状説明等で面会の許可があった場合は例外ですが、入院患者との面会は原則禁止が続いています。---------------------------------------------------下肢閉塞性動脈硬化症下肢閉塞性動脈硬化症は、足の血管の動脈硬化により、血管が狭くなったり(狭窄)、詰まったり(閉塞)する病気です。足への血流が悪くなることで、足に栄養や酸素を十分に送ることができなくなるため、さまざまな障害が現れます。動脈硬化が原因であり、糖尿病・脂質異常症・高血圧症・喫煙・高尿酸血症・慢性腎臓病・肥満等の生活習慣病を持っている方ほど、起こりやすい病気といえます。また動脈硬化は全身同時に進行するため、狭心症や心筋梗塞・脳梗塞などと合併しやすい病気になります。 症状 私は現在ステージ2ですが、たまにステージ3の症状があります症状によって大きく4つの段階に分けることができます。ステージ 1.冷感・しびれ感指が青白くなることもあります。ステージ 2.間欠性跛行(はこう):一定距離を歩くと、主にふくらはぎなどが締め付けられるように痛くなり、休まないと歩けなくなります。歩ける距離が短いほど、重症となります。 ステージ 3.安静時疼痛:じっとしていても足が痛み、夜も眠れなくなったり、刺すような痛みが持続することもあります。 4.潰瘍・壊死:治りにくい潰瘍ができたり、黒く壊死することがあります。血管内治療(カテーテル治療)血管の狭い部分もしくは詰まっている部分にワイヤーを通して、風船やステント(金属チューブ)等を使用して元々の動脈を広げる手術を行う予定です。手術後 日常生活での注意点動脈硬化が原因であることがほとんどなので、狭心症や心筋梗塞と同様に禁煙や食事療法は大変重要です。その上で足では特に注意する点があります。それらはフットケアと言われています。入浴の際に、足に傷がないか・むくみがないか・色が悪くないか等をチェックし、足の裏や指の間もきちんと洗い清潔にします。 また自分にあった靴を履いて、傷やうおのめ・たこ等ができにくいようにし、裸足で靴を履くと、傷や靴ずれの原因となるので、靴下をはく方が良いです。また立位・正座・しゃがみこむ姿勢、和式トイレなどを長時間続けると足への血流が悪くなり、症状が悪化することがあるので注意が必要です。特にカテーテル治療後、ふとももや膝に近い部分にステント(金属の筒)が入っている場合は、無理な姿勢をとらないように注意が必要です--------------------------------------------------------------------東京医療センターでは、新型コロナウイルス感染症(COVID-19)、院内感染対策強化のため4月1日(実際は3月16日)から現在(5月17日)まで、心筋梗塞手術、腹部大動脈瘤手術、右総腸骨動脈瘤手術の術後、外来リハビリは中止されています。10月からのリハビリのおかげで体力も回復してきた矢先の中止で、一気に体力が落ちてしまいました。東京都は緊急事態宣言が、5月31日まで延長され外出して近所を散歩する回数も減り家に籠りっきりになっています。私にとって自宅で体力をつける(リハビリ)努力をしていかなくてはならない「コロナの時代の新たな日常生活」になったようです。「下肢閉塞性動脈硬化症手術」で入院して場合、面会は原則禁止なので「寂しい入院になります」東京医療センターでは、現在(5月17日)も入院患者の、入退院、手術・状態変化にともなう病状説明等で面会の許可があった場合は例外ですが、入院患者との面会は原則禁止が続いています。
2020年05月18日
-

「フィットネスバイク」運動不足解消に購入
運動不足解消に「フィットネスバイク」楽天で購入が届きました。連休前に購入しましたが、諸事情で届くまで3週間、かかりました。踏み台有酸素運動健康器具「ステッパー」に続いての購入です。東京医療センターでは、新型コロナウイルス感染症(COVID-19)、院内感染対策強化のため4月1日(実際は3月16日)から現在(5月17日)まで、心筋梗塞手術、腹部大動脈瘤手術、右総腸骨動脈瘤手術の術後、外来リハビリは中止されています。10月からのリハビリのおかげで体力も回復してきた矢先の中止で、一気に体力が落ちてしまいました。東京都は緊急事態宣言が、5月31日まで延長され外出して近所を散歩する回数も減り家に籠りっきりになっています。私にとって自宅で体力をつける(リハビリ)努力をしていかなくてはならない「コロナの時代の新たな日常生活」になったようです。家庭内で、できるリハビリ、有酸素運動①ラジオ体操第一と第二を1日2回、②」椅子を使った踏み台運動、(1回 3分から5分 体調に合わせて数回)➂「ステッパー」踏み台、有酸素運動健康器具(1回3分から5分 体調に合わせて数回)、④フィットネスバイク(20分から30分、1日1回) フィットネスバイク 購入 自分で組み立て出来ました高級品(高額商品)ではありませんが、私には十分な「フィットネスバイク」で気に入っていますフィットネスバイク 購入 運動不足解消に「フィットネスバイク」楽天で購入が届きました。連休前に購入しましたが、諸事情で届くまで3週間、かかりました。フィットネスバイク届いた、運動不足解消に楽天で購入SunRuck フィットネスバイク フィットネスバイク届いた、運動不足解消に楽天で購入SunRuck フィットネスバイク 1SunRuck フィットネスバイク 、運動不足解消に楽天で購入取り扱い、組み立て説明書がついていて分かり易く簡単に組み立て出来ました 4フィットネスバイク届いた、運動不足解消に楽天で購入SunRuck フィットネスバイク 2フィットネスバイク届いた、運動不足解消に楽天で購入SunRuck フィットネスバイク 3フィットネスバイク届いた、運動不足解消に楽天で購入SunRuck フィットネスバイク 5フィットネスバイク届いた、運動不足解消に楽天で購入SunRuck フィットネスバイク 6こちらは、ステッパー 踏み台有酸素運動健康器具 2020年4月14日購入8こちらは、ステッパー 踏み台有酸素運動健康器具 2020年4月14日購入8こちらは、ステッパー 踏み台有酸素運動健康器具 2020年4月14日購入8
2020年05月17日
-
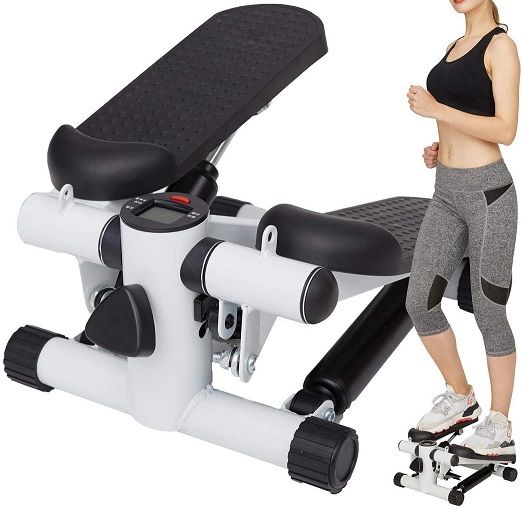
ステッパー 踏み台有酸素運動健康器具 購入
KAPEO 3D ステッパー 有酸素運動 踏み台 運動 室内 エクササイズ 健康エクササイズ器具を購入現在、心筋梗塞(昨年10月)、腹部大動脈(今年1月)の手術後で投薬治療中、新型コロナウイルス感染症(COVID-19)の感染対策として、おくさんが購入してくれました。ステッパー 有酸素運動 踏み台 運動機3月10日以後、新型コロナウイルス感染症(COVID-19)の為、東京医療センターでは「外来通院心臓リハビリテ-ション」が停止されています。停止から40日経過しましたが病院(担当看護師)から再開の連絡はありません。リハビリ停止期間中は、1日20分~30分以上の散歩、ラジオ体操第1~第2までを1日2回、自宅で「有酸素運動を行ってください」と言われています。新型コロナウイルス感染対策で外出(散歩)は出来るだけ控えたいので、部屋で有酸素運動ができる 踏み台運動 健康エクササイズ器具を購入、毎日おくさんと一緒に使っています。ステッパー 有酸素運動 踏み台 運動機ステッパー 有酸素運動 踏み台 運動機1+1>2 上下左右同時に動いている,登山運動を真似する,双方向足ふみ 三次元スリミング,脚部外側の筋肉を鍛える,脚部を十分にすらりと,足ふみと腰ツイスト二一致。静音ローラー 静かに運動するのが心地よいでしょう。弊社390日間の研究開発期間で,様々な材料と組み立て方と比べて,今の新の騒音を防ぐマットにしました,ステッパー本体動く音:20 - 40dB。ステッパーに若干凸点があるので、素足で踏んだら、体の重さが全部足に集中して足底の針灸のツボをマッサージする。マルチ機能のスマート計器運動過度により筋肉損傷を防止するため、運動中にいつでもステップ歩数・時間・消費カロリー(目安)等のデータが確認できるように設計されており、毎回時間や歩数など、目標を決めてエクスサイズをします。二つ液圧 二つの液圧抵抗デザイン,運動効率を二倍上昇させる。二つの液圧バランス,ストレス均一。 30ポンド抵抗,効目がより強い。もっと太いパイプ もっと太い冷間圧延パイプ,使用寿命を長くする。ランニングのような運動で、太ももの前と外に応じて運動を設計されて、足元の筋肉を刺激して血液の循環を促すことによって美脚度アップします。角度30度のエルゴノミクスデザインで腰には優しいので、腰の不良状態を緩やかに解消されます。製品の規格パラメーター名称:フィットネスステッパーズ色:黒色重量:6.5KG寸法:430*300*200MM材料:金属構造+PVC入荷リスト:ステッパー本体、スポーツロープ、専用マット、日本語取扱説明書。機能:フィットネス、シェーピング、鍛練適用者:フィットネスが必要とする老若男女
2020年05月01日
-

「パルスオキシメーター 酸素濃度計」新型コロ ナウイルス感染症対策
パルスオキシメーター 酸素濃度計購入現在、心筋梗塞(昨年10月)、腹部大動脈(今年1月)の手術後で投薬治療、新型コロナウイルス感染症(COVID-19)の感染対策として、おくさんが購入してくれました。毎日、血圧、体温、を測っていましたが、新たにパルスオキシメーター 酸素濃度計が加わり、毎朝、毎晩、どこにいても携帯し測定しています。今は、行けませんが、海外旅行の必需品になります血栓が原因だと疑われる事例が報告されています。私のように心筋梗塞や大動脈の手術後で投薬治療中の者が、コロナウイルスに感染しウイルスが血管に入った場合、持病の無い方より危険な状態になる確率が高くなる事がわかっています。大動脈の手術に伴う合併症として血栓が腎臓に詰まれば腎臓機能障害を引き起こし人工透析が必要になる場合があります。血栓が心臓に詰まれば心筋梗塞、脳に詰まれば脳梗塞に至る場合があります。コロナウイルスに感染しコロナウイルスが血管に入ると、血栓ができやすくなり血栓が肺に詰まると肺炎になり、短時間で重篤な悲しい結果を迎えることなります。投稿者は70歳を超えていて心筋梗塞や大動脈の持病があり血管はボロボロです。持病の無い人や若い人と違い、危険な状態になる確率が高いので、新型コロナウイルス感染症(COVID-19)の感染対策には人一倍気を使っています。パルスオキシメーター 酸素濃度計は「血中にどれだけ酸素が含まれているか」瞬時にわかるので持っているだけで安心できます。パルスオキシメーター 酸素濃度計血中酸素濃度と脈拍を指にはさむだけで、何時でも(家・外出先)すぐに測れる簡単測定器です。血液の中にどれだけ酸素が含まれているかを測定するパルスオキシメータは、測定値と脈波波形が画面に表示されるので見やすく、 6種類のパターンから好みの画面に切り替えられます。手のひらサイズで軽量コンパクト、持ち運びに便利な収納ポーチもあり、外出先でもバイタルチェック(血中酸素濃度、体温、脈拍、血圧、呼吸)の自己管理が、いつでもすぐに測定ができます。バイタルサイン(バイタルチェック)人が生きていることを示す基本的な徴候・所見。 一般的には、体温、脈拍、血圧、呼吸(意識を含むこともある)の総称をバイタルサインといいます。 これらは、全身状態の把握の最も基本となるもので、救急医療現場では、迅速かつ的確にバイタルサインをとらえる必要があります。酸素の循環における重要な指標として、「呼吸回数」と「呼吸パターン」のほかに「SpO2」もあげられます。これは「血中にどれだけ酸素が含まれているか」を示す数値です。この数値が95%を下まわると呼吸不全が疑われます。パルスオキシメーター 酸素濃度計と収納ポーチ専用ストラップと収納ポーチクリップのような形状のパルスオキシメータは、指をはさんで測定します。パルスオキシメータから光を出し、動脈血の赤色の度合いを見て 酸素飽和度(酸素に結びついたヘモグロビンの比率)を表示しています。サイズも小さいので、手の届くところに置いておいたり、 気軽に外出先へ持っていくこともできます。電源ボタンを押して、指をはさむだけで測定できるから負担をかけることなくはかれます海外旅行、国内旅行に、スポーツや日常の健康管理に〜使い方〜電源ボタンを押して電源を入れます。クリップ部をつまみ、指ホルダに指の腹を下側にして奥に触れるまで入れます。脈拍を検知すると血中酸素飽和度と脈拍が表示されます。指を外すと電源が自動で切れます。パルスオキシメーター 酸素濃度計と収納ポーチdretec(ドリテック)パルスオキシメーター ポーチとセットで8800円【見やすい反転液晶】 医療用 看護 家庭用 介護 国内検査済 一年保証 医療器認証取得済 ~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~自分でできるバイタルサイン測定バイタルサインの正常値と測定方法のポイントおよび測定する目的バイタルサインは日本語で「生命(vital)の兆候(sign)」と訳され、人間の生命活動における重要な指標です。医療福祉の現場においては「バイタル」と略されることもあります。主に「呼吸」「体温」「血圧」「脈拍」の4項目を基本としますが、救急医療現場や集中治療室などではさらに「意識レベル」「尿量」の2つを含めた6項目をバイタルサインと称することもあります。バイタルサインの正常値を把握しておくことは非常に重要です。「呼吸」「体温」「血圧」「脈拍」4項目を基本正常値「呼吸」呼吸回数 12〜18回 / 分「体温」36〜37℃「血圧」130mmHg未満(拡張期) / 85mmHg未満(収縮期)「脈拍」65〜85回 / 分「意識レベル」意識清明(JCS=0、GCS=15)「尿量」1回排泄量:約200~400mL 1日総量:約1,000~2,000mLバイタルサインは生命の兆候を表す重要な指標です。バイタルサインの数値がひとつでも極端に悪化してしまうと、命に危険がおよびます。しかし、悪化したかどうかを判断するには、日頃からバイタルサインを測定し、正常時の数値を把握しておかなければなりません。自分の命を守るためにも、バイタルサインの測定はこまめにおこなうようにしましょう。
2020年04月30日
-
心筋シンチ薬剤負荷(IT) 心筋梗塞核医学検査 2020.04.22
2度目の心筋梗塞発症(2019年10月)から半年、新型コロナウイルス感染症(COVID-19)、院内感染対策を強化中の東京医療センターで心筋シンチ薬剤負荷(IT)心筋梗塞核医学検査を受けてきました。~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~東京医療センターでは、新型コロナウイルス感染症(COVID-19)、院内感染対策を強化するため現在面会は原則禁止(患者の、入退院、手術・状態変化にともなう病状説明等で面会の許可があった場合は例外)4月現在外来リハビリも禁止されています。病院入口では「検温」院内では「密」など、徹底した院内感染対策が行われています。外来患者の診察・検査・面会はマスクの着用を徹底し、マスクがない場合は、代用品(ガーゼマスク・タオル)や、上着の内側や袖で口や鼻を塞ぎ飛沫(くしゃみなどの飛び散り)を防ぐ等の徹底を呼び掛けています。独立行政法人・国立病院機構・東京医療センター(目黒区東が丘)~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~心筋シンチ薬剤負荷(IT)心筋梗塞核医学検査微量の放射性医薬品を使用して、心臓の筋肉に血液が行き届いているかを調べる検査です。検査方法1、投与時刻に、RI(放射性医薬品)投与(注射)。(ベッドに横たわり、血圧、心電図を測りながら検査が行われ、点滴が始まる) 2、投与をしてすぐに、1回目の検査を20分行います。3、午後に、2回目の検査を約20分間行います。(時間は午前中の検査終了時にお知らせします)4、両腕を挙げて、仰向けで寝ている検査ですsupine(通常撮像法)心筋シンチ核医学検査とは心臓は血液を全身に送り出すポンプの役割をしています。心臓の筋肉(心筋)も活動するためには栄養を含む血液が必要であり、心筋には冠動脈という3本の細い血管をとおして血液が分配されます。この冠動脈が狭くなる、詰まるなどによって心筋に障害が生じます(狭心症、心筋梗塞)。この冠動脈の形状や内腔の状態を確認するには、血管造影(冠動脈造影)や冠動脈CTが利用されます。しかし、冠動脈の形状を見るだけでは、心筋に必要な血液が十分に分配されているかについてや、心筋の機能を直接判断することは難しいため、心筋へ流れる血液の量や心筋の機能を画像化する方法として、心筋シンチグラフィーという検査を利用します。負荷心筋シンチ(99mTc-テトロホスミン, 201Tl)負荷心筋シンチは、心臓に負担をかけた状態(負荷)と通常の状態(安静)の二回検査を行い、それらの画像の差を見て心筋の機能を評価する検査です。運動など心臓に負荷がかかる状況では、心筋は通常よりも多くの酸素を必要とします。これは血液によって供給されますが、これが十分でない場合に、狭心症といわれる胸部の痛み、息苦しさなどの症状が現れることがあります。心筋に血液を送る冠動脈が狭くなっていたとしても、通常の生活ではこのような症状は現れないことも多いため、心筋シンチグラフィー検査が行われます。心筋シンチグラフィー検査は、心臓に供給される血液を画像化する検査薬を利用し(注射)、その検査薬の集まり方をガンマカメラという撮像装置で撮影をし、診断を行う検査です。負荷をかけた場合に心臓に検査薬が十分集まらず、安静の時に集まった場合、心臓は負荷に耐えられない状況にあると判断されます。また負荷、安静ともに検査薬の集まりが悪い場合は、心筋梗塞の可能性が疑われます。このように、負荷を行った場合の画像を判定するには、その比較として安静の画像が必要となりますので、2回(負荷、安静)の検査が行われます。負荷の方法は大きく分けて2種類あります。今回は②薬剤を利用する方法でした。①トレッドミルというランニングマシンで歩行やランニングを行なう方法(エアロバイクを利用する場合もあります)②薬剤を利用する方法で、疑似的に心臓に負担がかかった状態にします。これらの方法は、患者の状態を見て、循環器医師、主治医や検査担当医の判断のもとに選択されます。いずれの方法においても循環器医師が、患者様の状態、血圧や脈拍などを常時確認しながら検査を行ってまいります。この負荷をかけている状況下で、検査薬を投与していきます。その後、ガンマカメラによって心臓の撮影を行っていきます。 安静時は、検査薬の注射のみを行います。その後は負荷の場合と同じように、心臓の撮影のみを行っていきます。待機時間や撮影時間は、負荷の場合と同じです。検査時の諸注意原則として朝食は摂取しないでください。水分は摂取していただいて問題ございませんが、検査に影響を及ぼす可能性のあるお茶、コーヒーなどのカフェインが豊富な飲料は前日から控えてください。内服薬は服用していただいて問題ございませんが、糖尿病の治療薬の場合は食事を摂取しないこととのバランスを考える必要がありますので、主治医にご相談ください。当日のスケジュールとおおよその所要時間検査終了--心筋シンチグラフィとは、静脈に放射性同位元素を注射し、放出される放射線を撮影して、放射線量をコンピュータ処理して画像にし、心筋の血流やエネルギー代謝などをイメージングする検査で2017年現在、年間約26万件の検査が日本で行われています。 利点1.適切なイメージング製剤を選択することで、心臓に関する様々な生理学的、生化学的情報が得られる。2.負荷検査が容易に行え、検査成功率がきわめて高い 3.侵襲性が低く、腎機能にも影響を与えない 4.定量評価が可能 5.エビデンスが豊富欠点1.検査費用が高価である心筋シンチ(1割負担の場合一律 約8500円 2割負担 約17000円3割負担 約25000円)心臓超音波、その他の検査を行った場合、検査費用は別途請求。2.核医学専用の設備、施設が必要3.放射線被ばく
2020年04月28日
-

2回目心筋梗塞発症 救命救急 集中治療室
2019年10月 2回目の急性心筋梗塞を発症急性心筋梗塞を発症する1か月前の体調不良。1、足のむくみ、ふくらはぎからから足首が水ぶくれになり、指で押すとへこんで戻るのに時間がかかる症状があった。1、血圧が不安定で普段よりやや高くなっていた。1、水っぽい痰がひっきりなしに出ていた。痰の量も多い。1、寝付きが悪い、疲れやすく倦怠感がある。急性心筋梗塞を発症当日(2019年10月15日)の体調不良から退院までの10日間について。1、自宅近くの郵便局へ出かける、信号が変わりそうになったので速足で信号を渡る。1、郵便局で用事が終わり、帰宅途中家の近くのお店で買い物する予定でしたが、急に胸が苦しくなり体に力が入らなくなり歩くのも辛くなり買い物はやめて何とか家に帰る1、体調の異変を感じながら万一のために電話機と「ニトロール」をテーブルの上に置いて椅子に座り安静にして休憩。1、痛みはないが胸が息苦しい、血圧を測ると「EE」(計測不能でエラー)何度か図ると 200-110-60 また「EE」(エラー)1、痛みはないが胸が息苦しい、「ニトロール」を服用、限界を感じて、自分で「119」に電話。おくさんは朝から出かけていて居ません。 1、状況を伝え、部屋の中で待つこと5~6分、救急隊員到着。1、狭い部屋の中からタンカに乗せられて救急車へ移動。家族(奥さん、娘達)の連絡先、かかりつけ病院を聞かれる。1、生命にかかわる緊急事態と言う事で直ぐに東京医療センター救命救急センターに搬送される。1、MRI,CT 検査後 心筋梗塞の為カテーテル・ステント注入手術(経皮的冠動脈形成術)が施行される。1、前回ステント注入部位と同じ場所の先の血管が閉塞していた為、カテーテル、ステント注入(経皮的冠動脈形成術)を受る。1、術後は、救命救急センター集中治療室で48時間過ごし、一般病棟に移動。1、入院中、投薬治療と術後のリハビリ・栄養指導を受けながら10日間入院。1、運良く今回も何の後遺症もなく退院。現在9種類の投薬治療と同病院リハビリテーション科で週2回リハビリを行っています。救命救急センター集中治療室 面会できるのは家族と同行者今回の緊急入院の際行われた「MRI」検査で新たな大きな病気が見つかり年明けの2020年1月06日に同病院、心臓血管外科において「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」を行いました。今回の手術で、お尻の筋肉に血液が行き届かなくなり痛みを伴う痺れ麻痺が現れた後遺症も約2か月半間のリハビリでほぼ完治しました3月中頃からは、コロナの事もあり、外来リハビリは自己判断で中止しています。2月上旬から入院患者の面会は停止中、3月上旬からはリハビリセンター内の人と人の濃厚接触を避けて、入院患者と外来患者を分けてリハビリを行うようになっていました。10月は「心筋梗塞」の為海外渡航中止、12月は「腹部大動脈瘤、右総腸骨動脈瘤」の為海外渡航中止。リハビリの効果もあり、やっと行けると思った4月の旅行も「新型コロナ」の為、アメリカ行きの飛行機も飛ばなくなり3連続海外渡航中止。8月の予約もキャンセルしたので4連続海外渡航中止になりました。年内(2020年)に行けるという希望も可能性もなくなった様な気がします======================================2019年10月15日 2回目の急性心筋梗塞で緊急経皮的冠動脈形成術 施行今回も奇跡的に助かり後遺症もなく生きています。最初の心筋梗塞は2001年12月24日「心筋梗塞で2度の心停止」今から19年3か月前のクリスマスイブの夜、自宅で寛いでいた時、突然胸の痛みと共に息苦しくなり、呼吸が浅くなり深呼吸が出来なくなり、今まで体験した事のない体調の異変に陥りました。段々と意識が薄れていく中、「苦しい苦しい」とうなされながら「おくさん」に「救急車を呼んで」と頼んだ後、「意識不明(記憶がなくなる)」に・・・救急車の中で1度目の心停止、「電気ショックによる心臓蘇生」国立病院機構 東京医療センター到着、1階から4階に向かうエレベーター内で2度目の心停止、救急救命センター手術台で「電気ショックによる心臓蘇生」【病名・症状】急性心筋梗塞に対して 【手術】緊急経皮的冠動脈形成術が施行されました。おくさんに「救急車を呼んで」と頼んだ後のおくさんの話(後日談) すでに意識はもうろうとして「苦しい、苦しい」とうなされていたところに救急車1台と消防車1台が到着、運良くこの救急車には、当時発足したばかりの医療行為のできる救急救命士が乗っていました。おくさんの話では救急車が到着した時は救急隊員の方ときちんと話をしていたそうですが全く覚えていません。「血圧が高く、高血圧の薬を飲んでいる」事などを話をしていたそうです。救急車の中で1度目の心停止、「電気ショックによる心臓蘇生」国立病院機構 東京医療センター到着、1階から4階に向かうエレベーター内で2度目の心停止、救急救命センター手術台で「電気ショックによる心臓蘇生」【病名・症状】急性心筋梗塞に対して【手術】緊急経皮的冠動脈形成術が施行されました。2度の心停止による重度の肺炎で意識のないまま9日間「ICU」で治療を受け病院で意識(自分の記憶に残っている目覚めた日)が戻ったのは2002年、年明けの1月2日でした。無意識のなか(眠っている間)毎日たくさんの「まっくろくろすけと遊んでいる」夢を見ていました。部屋を飛び廻る「まっくろくろすけ」と窓の外にいる「まっくろくろすけ」が居て、窓を開けて外に遊びに行こうと誘われていました。あの時窓を開けて外に出ていたら今の私はいなくなっていたような気がします。目が覚めた時「まっくろくろすけ」は居なくなっていました。目が覚めた時、病院のテレビでは「箱根駅伝」が放映されていました。最初の心筋梗塞は2001年12月24日「心筋梗塞で2度の心停止」でした新型コロナウイルス(COVID-19)にかからないように、不要不急の外出自粛中です2020年3月28日 救急救命士(読み)きゅうきゅうきゅうめいしブリタニカ国際大百科事典 小項目事典の解説救急車が現場から病院に到着するまでの車内での応急手当を高度化するため,救急救命士法(1991年)に基づき発足した国家資格制度。病院に到着するまでの死亡率が高いことから,医師の指示下で輸液や気道確保,電気ショックによる心臓蘇生などを行う。1992年,初の国家試験で第1期生が誕生した。2003年4月からAED(自動体外式除細動器)、2004年7月から気管内挿管、2006年から薬剤(アドレナリン)投与が認められるようになった。 ~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~虚血性心疾患による心不全 「心筋梗塞」 心臓の周りには、心臓の筋肉(心筋)に酸素や栄養を送っている冠動脈という太い血管があります。この血管の内側に、コレステロールなどが溜まって血液の通り道が狭くなることを動脈硬化といいます。動脈硬化が進んで、血管の内側が狭くなったり、コレステロールなどの固まり(プラーク)が破れて、血管の中に詰まったりすると、心筋に十分な血液が行き渡らなくなり、心筋が酸素不足(虚血)の状態になります。こうした疾患は「虚血性心疾患」と呼ばれ、代表的なものに、狭心症や心筋梗塞があります。 心筋梗塞になるとなかでも、心筋梗塞では上記のプラークの破綻によって冠動脈が完全に詰まって、心筋への酸素の供給が突然ストップしてしまうため、心筋が壊死を起こし、強い痛みを感じることになります。壊死の範囲が広いと、心機能が低下してショック状態に陥ったり、また命にかかわる不整脈が出現したりします。突然死の多くが、こうした心筋梗塞によるものです。発症後は、いかに早く、冠動脈を再開通させるかが、死亡を防ぎ、その後の心臓の機能を保つうえでも重要になります。しかし、高齢者は胸痛などのサインを感じにくく、また、多少の痛みは我慢してしまう傾向があるため、発見が遅れるケースもあります。異変を感じたらすぐに救急車を呼ぶこと、また高血圧、糖尿病、脂質異常症、喫煙をはじめとする動脈硬化の"危険因子"を複数持っている方は自覚症状がなくても、定期的に心臓の検査を受けることを心がける必要があります。 動脈硬化はどのように起こるか なんとか一命を取り留めたとしても、心筋梗塞を起こした後は、心筋の一部が壊死してしまっているので、心臓は十分な力で収縮できなくなっています。そうなると、死んでしまった心筋の一部にかわって、健康な部分の心筋が頑張り、心臓全体が広がってきます(リモデリング)。そして、元気だった心筋にも負担がかかり、最終的に心臓全体が弱ってしまいます。このように、心筋梗塞後は、徐々に心機能が失われていく「慢性心不全」に悩まされることになります。 一度でも心筋梗塞を起こしたことがある患者さんに対しては、再発予防のため、積極的に治療を行うことになります。危険因子を減らす目的で、コレステロールを下げる薬や血液をサラサラにする薬を飲む必要がありますが、一番気をつけなくてはならないのが、患者さんご自身の生活習慣です。タバコを吸っている人は禁煙する、過度な飲酒を避ける、塩分を控えめにする、といった心臓にやさしい生活を心がけることは、心筋梗塞の発症・再発を防ぐためにも、心不全への移行を遅らせるためにもとても重要です。また、有酸素運動を中心とした適切な運動習慣も重要です。心臓リハビリテーション、つまり個々の患者さんの運動能力に見合った運動療法を続けることによって心筋梗塞後の死亡率が低下することが明らかになっています。一方、心筋梗塞後の心不全の発症予防のためには、上記の生活習慣の改善に加えて、薬物療法を行います。心筋梗塞後のリモデリングを抑制し、心不全への移行を予防する目的では、アンジオテンシン変換酵素(ACE)阻害薬やβ(ベータ)遮断薬という薬が使用されています。塩分を控えめ心臓にやさしい食事 朝食塩分を控えめ心臓にやさしい食事 あさ昼食 夕飯は少しだけおかずが増えます 写真なし
2020年03月29日
-

急性心筋梗塞で2度の心停止 最初の心筋梗塞は2001年12月24日
2019年10月15日 2回目の急性心筋梗塞で緊急経皮的冠動脈形成術 施行今回も奇跡的に助かり後遺症もなく生きています。最初の心筋梗塞は2001年12月24日「心筋梗塞で2度の心停止」今から19年3か月前のクリスマスイブの夜、自宅で寛いでいた時、突然胸の痛みと共に息苦しくなり、呼吸が浅くなり深呼吸が出来なくなり、今まで体験した事のない体調の異変に陥りました。段々と意識が薄れていく中、「苦しい苦しい」とうなされながら「おくさん」に「救急車を呼んで」と頼んだ後、「意識不明(記憶がなくなる)」に・・・救急車の中で1度目の心停止、「電気ショックによる心臓蘇生」国立病院機構 東京医療センター到着、1階から4階に向かうエレベーター内で2度目の心停止、救急救命センター手術台で「電気ショックによる心臓蘇生」【病名・症状】急性心筋梗塞に対して 【手術】緊急経皮的冠動脈形成術が施行されました。おくさんに「救急車を呼んで」と頼んだ後のおくさんの話(後日談) すでに意識はもうろうとして「苦しい、苦しい」とうなされていたところに救急車1台と消防車1台が到着、運良くこの救急車には、当時発足したばかりの医療行為のできる救急救命士が乗っていました。おくさんの話では救急車が到着した時は救急隊員の方ときちんと話をしていたそうですが全く覚えていません。「血圧が高く、高血圧の薬を飲んでいる」事などを話をしていたそうです。救急車の中で1度目の心停止、「電気ショックによる心臓蘇生」国立病院機構 東京医療センター到着、1階から4階に向かうエレベーター内で2度目の心停止、救急救命センター手術台で「電気ショックによる心臓蘇生」【病名・症状】急性心筋梗塞に対して【手術】緊急経皮的冠動脈形成術が施行されました。2度の心停止による重度の肺炎で意識のないまま9日間「ICU」で治療を受け病院で意識(自分の記憶に残っている目覚めた日)が戻ったのは2002年、年明けの1月2日でした。無意識のなか(眠っている間)毎日たくさんの「まっくろくろすけと遊んでいる」夢を見ていました。部屋を飛び廻る「まっくろくろすけ」と窓の外にいる「まっくろくろすけ」が居て、窓を開けて外に遊びに行こうと誘われていました。あの時窓を開けて外に出ていたら今の私はいなくなっていたような気がします。目が覚めた時「まっくろくろすけ」は居なくなっていました。目が覚めた時、病院のテレビでは「箱根駅伝」が放映されていました。最初の心筋梗塞は2001年12月24日「心筋梗塞で2度の心停止」でした新型コロナウイルス(COVID-19)にかからないように、不要不急の外出自粛中です2020年3月28日 2回目心筋梗塞発症 救命救急 集中治療室2019年10月 2回目の急性心筋梗塞を発症 救急救命士(読み)きゅうきゅうきゅうめいしブリタニカ国際大百科事典 小項目事典の解説救急車が現場から病院に到着するまでの車内での応急手当を高度化するため,救急救命士法(1991年)に基づき発足した国家資格制度。病院に到着するまでの死亡率が高いことから,医師の指示下で輸液や気道確保,電気ショックによる心臓蘇生などを行う。1992年,初の国家試験で第1期生が誕生した。2003年4月からAED(自動体外式除細動器)、2004年7月から気管内挿管、2006年から薬剤(アドレナリン)投与が認められるようになった。 ~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~虚血性心疾患による心不全 「心筋梗塞」 心臓の周りには、心臓の筋肉(心筋)に酸素や栄養を送っている冠動脈という太い血管があります。この血管の内側に、コレステロールなどが溜まって血液の通り道が狭くなることを動脈硬化といいます。動脈硬化が進んで、血管の内側が狭くなったり、コレステロールなどの固まり(プラーク)が破れて、血管の中に詰まったりすると、心筋に十分な血液が行き渡らなくなり、心筋が酸素不足(虚血)の状態になります。こうした疾患は「虚血性心疾患」と呼ばれ、代表的なものに、狭心症や心筋梗塞があります。 心筋梗塞になるとなかでも、心筋梗塞では上記のプラークの破綻によって冠動脈が完全に詰まって、心筋への酸素の供給が突然ストップしてしまうため、心筋が壊死を起こし、強い痛みを感じることになります。壊死の範囲が広いと、心機能が低下してショック状態に陥ったり、また命にかかわる不整脈が出現したりします。突然死の多くが、こうした心筋梗塞によるものです。発症後は、いかに早く、冠動脈を再開通させるかが、死亡を防ぎ、その後の心臓の機能を保つうえでも重要になります。しかし、高齢者は胸痛などのサインを感じにくく、また、多少の痛みは我慢してしまう傾向があるため、発見が遅れるケースもあります。異変を感じたらすぐに救急車を呼ぶこと、また高血圧、糖尿病、脂質異常症、喫煙をはじめとする動脈硬化の"危険因子"を複数持っている方は自覚症状がなくても、定期的に心臓の検査を受けることを心がける必要があります。 動脈硬化はどのように起こるか なんとか一命を取り留めたとしても、心筋梗塞を起こした後は、心筋の一部が壊死してしまっているので、心臓は十分な力で収縮できなくなっています。そうなると、死んでしまった心筋の一部にかわって、健康な部分の心筋が頑張り、心臓全体が広がってきます(リモデリング)。そして、元気だった心筋にも負担がかかり、最終的に心臓全体が弱ってしまいます。このように、心筋梗塞後は、徐々に心機能が失われていく「慢性心不全」に悩まされることになります。 一度でも心筋梗塞を起こしたことがある患者さんに対しては、再発予防のため、積極的に治療を行うことになります。危険因子を減らす目的で、コレステロールを下げる薬や血液をサラサラにする薬を飲む必要がありますが、一番気をつけなくてはならないのが、患者さんご自身の生活習慣です。タバコを吸っている人は禁煙する、過度な飲酒を避ける、塩分を控えめにする、といった心臓にやさしい生活を心がけることは、心筋梗塞の発症・再発を防ぐためにも、心不全への移行を遅らせるためにもとても重要です。また、有酸素運動を中心とした適切な運動習慣も重要です。心臓リハビリテーション、つまり個々の患者さんの運動能力に見合った運動療法を続けることによって心筋梗塞後の死亡率が低下することが明らかになっています。一方、心筋梗塞後の心不全の発症予防のためには、上記の生活習慣の改善に加えて、薬物療法を行います。心筋梗塞後のリモデリングを抑制し、心不全への移行を予防する目的では、アンジオテンシン変換酵素(ACE)阻害薬やβ(ベータ)遮断薬という薬が使用されています。塩分を控えめ心臓にやさしい食事 朝食塩分を控えめ心臓にやさしい食事 あさ昼食 夕飯は少しだけおかずが増えます 写真なし======================================2回目心筋梗塞発症 救命救急 集中治療室2019年10月 2回目の急性心筋梗塞を発症急性心筋梗塞を発症する1か月前の体調不良。1、足のむくみ、ふくらはぎからから足首が水ぶくれになり、指で押すとへこんで戻るのに時間がかかる症状があった。1、血圧が不安定で普段よりやや高くなっていた。1、水っぽい痰がひっきりなしに出ていた。痰の量も多い。1、寝付きが悪い、疲れやすく倦怠感がある。急性心筋梗塞を発症当日(2019年10月15日)の体調不良から退院までの10日間について。1、自宅近くの郵便局へ出かける、信号が変わりそうになったので速足で信号を渡る。1、郵便局で用事が終わり、帰宅途中家の近くのお店で買い物する予定でしたが、急に胸が苦しくなり体に力が入らなくなり歩くのも辛くなり買い物はやめて何とか家に帰る1、体調の異変を感じながら万一のために電話機と「ニトロール」をテーブルの上に置いて椅子に座り安静にして休憩。1、痛みはないが胸が息苦しい、血圧を測ると「EE」(計測不能でエラー)何度か図ると 200-110-60 また「EE」(エラー)1、痛みはないが胸が息苦しい、「ニトロール」を服用、限界を感じて、自分で「119」に電話。おくさんは朝から出かけていて居ません。 1、状況を伝え、部屋の中で待つこと5~6分、救急隊員到着。1、狭い部屋の中からタンカに乗せられて救急車へ移動。家族(奥さん、娘達)の連絡先、かかりつけ病院を聞かれる。1、生命にかかわる緊急事態と言う事で直ぐに東京医療センター救命救急センターに搬送される。1、MRI,CT 検査後 心筋梗塞の為カテーテル・ステント注入手術(経皮的冠動脈形成術)が施行される。1、前回ステント注入部位と同じ場所の先の血管が閉塞していた為、カテーテル、ステント注入(経皮的冠動脈形成術)を受る。1、術後は、救命救急センター集中治療室で48時間過ごし、一般病棟に移動。1、入院中、投薬治療と術後のリハビリ・栄養指導を受けながら10日間入院。1、運良く今回も何の後遺症もなく退院。現在9種類の投薬治療と同病院リハビリテーション科で週2回リハビリを行っています。救命救急センター集中治療室 面会できるのは家族と同行者今回の緊急入院の際行われた「MRI」検査で新たな大きな病気が見つかり年明けの2020年1月06日に同病院、心臓血管外科において「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」を行いました。今回の手術で、お尻の筋肉に血液が行き届かなくなり痛みを伴う痺れ麻痺が現れた後遺症も約2か月半間のリハビリでほぼ完治しました3月中頃からは、コロナの事もあり、外来リハビリは自己判断で中止しています。2月上旬から入院患者の面会は停止中、3月上旬からはリハビリセンター内の人と人の濃厚接触を避けて、入院患者と外来患者を分けてリハビリを行うようになっていました。10月は「心筋梗塞」の為海外渡航中止、12月は「腹部大動脈瘤、右総腸骨動脈瘤」の為海外渡航中止。リハビリの効果もあり、やっと行けると思った4月の旅行も「新型コロナ」の為、アメリカ行きの飛行機も飛ばなくなり3連続海外渡航中止。8月の予約もキャンセルしたので4連続海外渡航中止になりました。年内(2020年)に行けるという希望も可能性もなくなった様な気がします
2020年03月28日
-

心筋梗塞再発予防のために服用している薬 心不全の薬物治療
心不全の薬物治療 薬物治療(薬による治療)は、心不全治療の基本となるものです。心不全の薬物治療の目的は大きく分けて二つあります。第一に、息切れなどの症状を改善し生活の質(QOL)をよくすること、第二に予後の改善、つまり心不全が悪くなって入院することを防ぎ、死亡率も下げる、つまり長生きできるようにすることで、それぞれの目的に適した薬を使う必要があります第一の目的に最も適した薬は、利尿薬です。心不全になるとレニン・アンジオテンシン、アルドステロンなどのホルモンが多く分泌されて、体に水分とナトリウムが溜まる結果、血液のうっ滞が起こり、息切れやむくみといった症状が現れます。利尿薬は体に溜まった水分やナトリウムを尿に出すことによって、うっ血を改善し、心不全の症状を軽くします。第二の目的に用いられる薬剤としては、①左室の収縮機能の低下が原因で起きる「収縮不全」では、①アンジオテンシン変換酵素(ACE)阻害薬、ACE阻害薬が副作用などで使えない場合はアンジオテンシン受容体拮抗薬(ARB)、②交感神経の緊張を抑えるベータ(β)遮断薬、③アルドステロン拮抗薬、があります。これらの薬剤は、大規模臨床試験によって収縮不全の患者の寿命を延ばすことが知られています。これらの薬は心不全の症状がなくても、心臓の機能が低下していることが分かった段階から始めたほうがよいと考えられます。一方、左室の収縮機能の保持された「拡張不全」については、上記のように明らかに寿命を延ばすことが確認された薬は、現在のところ残念ながら存在しません。心不全の症状をとるためには、収縮不全と同様、利尿薬が有効であることに加えて、拡張不全の患者さんでは、高血圧、糖尿病、メタボリックシンドローム、心房細動などを合併していることが多いため、それらの治療をしっかり行うことも重要です。また、高齢者では、薬をきちんと飲めない方や生活習慣の注意をまもれない方も多くなりますので、家族がこれらについてのサポートをする必要も出てきます。もう一つ、知っておいていただきたいのが、心不全以外の病気の治療に使われる薬が、心不全を悪化させることがあるということです。たとえば、鎮痛剤や消炎剤は腎臓の機能を落とし、体に水分が溜まりやすくします。そうなると心不全の悪化を助長する可能性がありますので、使用は必要最小限にすべきです。また、不整脈の薬やカルシウム拮抗薬の一部は、心臓の働きを弱め、心不全を悪化させる危険性があるといわれています。漢方薬のなかでは、甘草を含むものは、鎮痛剤・消炎剤と同様の理由で注意が必要です。循環器以外の診療科から薬が処方されている場合は、どんな薬を飲んでいるのか、循環器の先生に知っておいてもらう必要があります.ニトロール錠(舌下用) 胸痛時頓服用 今回、胸が苦しくなった時飲んだ薬です一瞬楽になった時自分で119して助かりましたニトロール錠(舌下用) 胸痛時頓服用 今回、胸が苦しくなった時飲んだ薬です一瞬 楽になった時自分で119して助かりました私が現在、心筋梗塞再発予防のために服用している薬予備として10日分多めに処方してもらいました
2020年03月13日
-

心不全 心筋梗塞は「進行性で命縮める」後期高齢者死因1位循環器医師が講演
高齢者は新型コロナウイルスにかからないためにもなお一層の注意が必要です2019年10月19日、投稿者は 急性心筋梗塞を発症、緊急手術を受けて一命を取り留める事が出来ました。自分のために今後の参考になる記事を見つけたので紹介します心不全(心筋梗塞など)は「進行性で命縮める」後期高齢者死因1位 兵庫県立丹波医療センター内科(循環器)河崎悟部長の講演心不全は「進行性で命縮める」「だんだん悪くなり、生命を縮める病気」「患者自身が病気を知り養生に努めることが不可欠」「患者さんの生活を置き去りにして治療はできない。心不全という病気をよく知って」「心不全について正しく理解し治療を」と呼びかけました。(河崎悟部長)同県丹波市内で「丹波地域での心不全について」と題し講演した河崎先生は、「心不全は進行性で命を短くする病気だということを理解してもらうことがまず大事」とし、それを理解した上で「悪い知らせでも患者さんに伝え、一緒に治療に取り組みたい。節制や服薬などを通じ、患者さんが自身の生活の質を支えられるようにしたい」と述べた。河崎先生は、2010年兵庫県立丹波医療センターに赴任。自身が中心となり、休止していた循環器内科の24時間365日救急の受け入れを再開させるなど、医療提供体制の充実に取り組んできた一方で、がんと比べ、心不全という病気への理解が患者の間で進んでおらず、一緒に治療に取り組むことの難しさに直面したことを打ち明けました。高齢化で心不全はさらに増えるとし、75歳以上の後期高齢者ではがんを逆転し、死因の1位が心不全と紹介。心不全は、がんと同じ進行性でありながら、病状が行き来する点が異なっているとし、「がんは、ステージが進むと戻らないが、心不全は治療をすると戻る。救命が難しいところまでいった患者さんが劇的に良くなって退院したり、突然急変したりする」と説明しました。また、いったん心臓の機能が落ちると、元には戻らないが、「放っておくと悪くなる」と、治療に取り組む必要性を説き、治療が良くなったことで長生きができるようになっていることも紹介した投薬のほか▽血流が悪い人には血流を増やし心臓への血を増やす「カテーテルインターベンション」▽ペースメーカーの埋め込み▽心臓が悪くなると機能が落ちる肺を補い、心臓を助ける呼吸補助機器▽全身の血液供給を良くする心臓リハビリテーション―などの医療を提供しています。医療技術を尽くしても、心不全入院患者の43%が再入院症例との同県立柏原病院のデータと、再発入院の6割が塩分や水分の取り過ぎなど患者要因によるものとする学術論文のデータを示し、「患者自身が病気を知り、養生に努めることが不可欠」と説明しました。病気への意識を高めてもらうために「進行性で、命を短くする」ことを伝え、生活改善に取り組んでもらうことが有用と考えましたが、「患者にそういったことを言うのは好ましくない」との考えもありました。2017年に日本循環器学会などが示したガイドラインに初めて「だんだん悪くなり生命を縮める病気」と記載されたことで患者にとっては厳しい事実を伝えられるようになり、長年の悩みが解消されたといいます。「患者さんの生活を置き去りにして治療はできない。心不全という病気をよく知って」と強調していました。
2020年03月13日
-

「腹部大動脈瘤、右総腸骨動脈 瘤」緊急手術 2020.01.07
「腹部大動脈瘤、右総腸骨動脈 瘤」緊急手術 2020.01.07 このブログは、入院から12日目、私の退院が遅れた場合、予約投稿されたブログです2020年1月6日入院、1月7日か8日、国立医療センター・心臓血管外科において「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」を受けています。上行大動脈で解離が起きると死亡率が非常に高い。解離が始まるとほとんどの人が、胸や背中にそれまでに経験がないほどの激痛を感じます。解離部分が広がるにつれて、痛む範囲が、たとえば胸から背中へ、さらに腰へと移動することもあります。日本で行われた調査では、急性大動脈解離で死亡した患者の61%が病院到着前に死亡していました。また、87%は、上行大動脈からの出血によって心臓の動きが妨げられた(心タンポナーデ)ために亡くなっていました。7~9割に高血圧、70代がピークで冬場に多い大動脈解離がなぜ、どのようにして発生するのかについては、いまだ不明な点が少なくありません。危険因子と考えられているのは高血圧で、急性大動脈解離を起こした人の70~90%に高血圧の持病があるといわれています。このほか、血管の病気、妊娠、外傷(交通事故で胸を強打した場合など)、先天的な大動脈弁と大動脈壁の異常なども危険因子と考えられています。日本の大動脈解離の年間発生率は10万人あたり3人前後。発症年齢のピークは70代ですが、40代や50代で発症することもまれではありません。中年期には男性が女性の2~3倍ですが、高齢になるほど男女の差は縮まります。季節でいうと、冬場に多く、夏場に少ない傾向があります。時間帯では日中、特に6~12時に多いと報告されています。これからの季節、血圧の高い人は、血圧管理に十分に気を付けていきましょう。
2020年03月09日
-

腹部大動脈瘤の手術を受けた場合の医療費
アメリカで「心筋梗塞」や「解離性大動脈瘤」の大病にかかり、アメリカの病院で手術を受けた場合の医療費コロナにかかっても医療費の心配がない国 JAPAN私が2020年1月 日本の医療機関で「腹部大動脈瘤」の手術を受けた時の医療費総額は330万でした。国民健康保険があるので、本人自己負担額は3割か2割か1割です。さらに高額療養費制度で自己負担額の上限が定められているため、毎月の支払いは多くても十数万円となっていますがアメリカは全く違います。アメリカの医療費が高いという事は日本でも知られています。アメリカで日本人が(外国人)「解離性大動脈瘤」の医療手術を受けた場合、最低3500万円~5000万円の医療費が必要です帰国後申請すれば日本の健康保険が使える日本の健康保険には「海外療養費制度」というシステムがあり、アメリカに限らず海外の医療機関で日本で保険診療として認められている医療行為・治療を受け、高額な医療費を支払った場合、必ず支払った領収書と医療明細書を保管し、帰国後に領収書・医療明細書などの書類を添えて申請すれば、差額の払い戻しを受けられます。アメリカで病気になり手術を受けると1000万円単位の支払いとなりますアメリカの保険制度では医療費は各病院が独自に決めます。患者は医療費内容を承諾のうえ治療を受け、費用は全額支払わなければなりません。アメリカ独特の民間個人医療保険と、大企業から中小の会社独特の医療保険があり規模よって自己負担分が違います。どちらも保険料は高額で一度保険を利用すると翌年の保険料が上がります、(自動車保険と似ています)保険に加入している妊婦さんでも、医療費が高いので出産日迄自宅にいて出産の翌日には退院します。~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~ヨーロッパでは日本と同様なので高額請求の心配はありませんヨーロッパは日本と同様に公的医療保険制度のある国がほとんどなので、旅先で急な病気やケガに見舞われても、アメリカのように高額の医療費を請求される心配はありませんので、クレジットカードの付帯保険だけでも補償額は十分です。また、ヨーロッパ諸国では一般に医療費の国庫負担を減らしたい政府の関与があり、現地の人は病気になってもすぐに受診できず、自分の番が来るまで何日も待たなければならないのに対し、民間医療保険に入っている旅行者は、わりとすぐに診てもらえます。特に、ロンドンやパリには日本人専用クリニックが存在し、24時間体制で対応しています。あくまでもクリニックなので簡単な治療を受けられるだけで重症であれば大きな病院に移されます。世界一の健康保険証
2020年03月09日
-

右腸骨動脈ステントグラフト内挿術(内腸骨動脈コイル塞栓術)
右腸骨動脈ステントグラフト内挿術の血管内手術私は70歳台で高血圧、心筋梗塞の投薬治療中の為新型コロナウイルスにかかった場合の重篤確率が高いので心配です腸骨動脈ステントグラフト内挿術は、ステントグラフト脚のみを留置するため、穿刺といって皮膚を切開して動脈を露出することなく、血管内治療を行える利点がありますが、麻酔は原則的に全身麻酔となります。 また、直型のステントグラフト脚を総腸骨動脈から外腸骨動脈に連続して留置するだけでは治療は不完全で、内腸骨動脈からの血流が腸骨動脈瘤に流れない様にするため、内腸骨動脈にコイルを詰めて血管を閉塞する手技(内腸骨動脈コイル塞栓術)を最初に行う必要があります。 この内腸骨動脈コイル塞栓術は、局所麻酔でも安全に行える血管内治療です。従って、合併する疾患のために全身麻酔が長くなることがリスクとなる場合は、検査入院時に内腸骨動脈コイル塞栓術を行います。 また、腎機能が悪いために、1回の血管内治療で使うヨード造影剤の量を減らしたい場合も、検査入院時に内腸骨動脈コイル塞栓術を行います。 その他に、左右に腸骨動脈瘤があり、左右とも内腸骨動脈コイル塞栓術を行う必要がある場合は、検査入院時に片方のみ行ってから、ステントグラフト内挿術の時に反対側を行います。腸骨動脈ステントグラフト内挿術は、腸骨動脈瘤がある方の太もも付け根(鼡径部)を穿刺して、シースと呼ばれる管を挿入して始めます。シースを通じて、様々なガイドワイヤーやカテーテル類を挿入部の血管にストレスなく挿入することが可能になります。血管内手術の手技が終了した時点で、通常は麻酔から覚醒させて、人工呼吸器に連結していた気管内挿管を抜管してから集中治療室または一般病棟に帰室します。手術時間も短く、術中トラブルなく手術が終了した場合は、一般病棟でも術後管理が可能です。 腸骨動脈ステントグラフト内挿術後の経過 血管内手術の当日は、術後に集中治療室でベッド上での安静になりますが、翌日からは病棟内を歩いて頂きます。この際、内腸骨動脈コイル塞栓術後の影響により、臀部から太ももにかけて疲労症状(臀筋跛行と呼ぶ)が高頻度で出現します。 症状が強く出る人は、病室からトイレに行ってから戻るまでの間に自覚する人がいますが、全く症状が出ない人まで個人差があります。 症状が出現した場合でも、最初の数日間は一日ごとに症状は軽減することが多く、4-5日経過すると通常は数百メートル歩行しても症状は軽度でおさまるまで改善してきます。 また、金属コイルを血管内に留置するため、治療の翌日から熱発や倦怠感・食欲不振が生じる場合がありますが、数日すると微熱程度に落ち着いてきて、食欲も回復してくるのが通常の経過です。従って、問題なく経過した場合は、治療後3-5日程度で退院可能となります。今回の「ステントグラフト(EVAR)、右内腸骨動塞栓手術」手術で必ず起こる後遺症、お尻の筋肉・足全体に血液が行き届かなくなり痛みを伴う痺れ麻痺が現れるので3か月から6か月の治療とリハビリが必要になると説明(インフォームド・コンセント)を受けました。説明の通り、施術後直ぐに後遺症が現れ、週2回同病院のリハビリセンターにおいて「心筋梗塞」と「ステントグラフト(EVAR)、右内腸骨動塞栓手術」のリハビリを行っています。「心筋梗塞」手術の為、10月と12月の海外渡航は中止「腹部大動脈瘤、右総腸骨動脈瘤」手術後遺症の為、3か月~6か月間、治療とリハビリが終了するまで海外渡航に行けなくなっています「大動脈解離」は、発症した部位によって対処方法が異なります。心臓に近い上行大動脈に解離がある場合は、心臓の周囲に出血して死亡する危険性が高いため、緊急手術が必要です。解離が上行大動脈にない場合は緊急性は低いが、血圧を下げる内科的治療で対処できる可能性があります。予想だにしなかった激烈な痛みが胸部や腹部、腰に走り、瞬く間に命を奪うこともある大動脈解離の症状を聞くにつれ、その恐ろしさが身にしみてきます。大動脈解離は高血圧の人に起こりやすいといわれています。また、遺伝的要因もあり、近親者に罹患者がいる人も要注意だそうです。その具体的な予防法は主原因である動脈硬化そのものを防ぐこと、予防策はこれしかありません。動脈硬化は、大動脈解離や解離性大動脈瘤だけでなく、狭心症、心筋梗塞、脳梗塞、閉塞性動脈硬化症など、さまざまな病の原因となり。発症するのは50代以降に多いが、動脈硬化は時間をかけて進行するため、若いころから適度な運動や動物性脂肪の取りすぎに注意するなど、正しい生活習慣を心がけることが肝心です
2020年03月02日
-
「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」を受けました。2020.03.01
「心筋梗塞」手術「腹部大動脈瘤」「右総腸骨動脈瘤」手術私は70歳台で高血圧、心筋梗塞の投薬治療中の為新型コロナウイルスにかかった場合の重篤確率が高いので心配です投稿者は2019年10月15日2度目の「心筋梗塞」を発症しました。救急車で緊急搬送された国立東京医療センター救命救急病棟において、カテーテル・ステント注入手術が行われ、運良く何の後遺症もなく命を救われました。10日間の入院治療後退院。現在、9種類の投薬治療と週2回同病院のリハビリセンターにおいて「心筋梗塞・心臓血管」のリハビリを行っています。今回の緊急入院の際行われた「MRI」検査において新たな大きな病気「腹部大動脈瘤、右総腸骨動脈瘤」が見つかり、年明けの2020年1月6日に東京医療センター心臓血管外科にて「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」を受けました。今回の「ステントグラフト(EVAR)、右内腸骨動塞栓手術」手術で必ず起こる後遺症、お尻の筋肉・足全体に血液が行き届かなくなり痛みを伴う痺れ麻痺が現れるので3か月から6か月の治療とリハビリが必要になると説明(インフォームド・コンセント)を受けました。説明の通り、施術後直ぐに後遺症が現れ、週2回同病院のリハビリセンターにおいて「心筋梗塞」と「ステントグラフト(EVAR)、右内腸骨動塞栓手術」のリハビリを行っています。手術の方法「大動脈解離」「腹部大動脈瘤」「右総腸骨動脈瘤」は突然発症すると病院到着前に20%以上が死亡する恐ろしい病気です大動脈解離は、病院に着く前に20%以上が亡くなるといわれる恐ろしい病気で急性心筋梗塞と並ぶ緊急を要する循環器の疾患で、予告もなく、突然、発症するケースが多いです最近、立て続けに芸能ニュースで耳にする大動脈解離。これは心臓から全身に血液を運ぶ大動脈の内壁に亀裂(解離)が入り、内膜と外膜に分離される病気です。大動脈は人間の血管の中で最も太く、心臓から出てすぐの胸部では内径が約25~30mmもあります。その大動脈が破れてしまうのですから、生死にかかわる重篤な疾患であることががわかります。原因は主に、動脈硬化(動脈の内壁が肥厚し硬化した状態)により引き起こされる。そして、解離が進むと亀裂が血管の外まで至り、大出血を起こすいったん発症すると命にかかわることが多く、一刻も早い治療が求められます。しかも、新たな箇所に解離が発生するなど合併症も多く、手術が成功しても血圧を低く保つ薬物療法の継続が必要になります。1981年4月、俳優の石原裕次郎さんも大瀧さんと同様、解離性大動脈瘤を発症し、東京信濃町にある慶応病院で手術を受け奇跡的な回復を遂げました。当時その手術は、生還率3%といわれるほど難しいものでした「大動脈解離」は、発症した部位によって対処方法が異なります。心臓に近い上行大動脈に解離がある場合は、心臓の周囲に出血して死亡する危険性が高いため、緊急手術が必要です。解離が上行大動脈にない場合は緊急性は低いが、血圧を下げる内科的治療で対処できる可能性があります。予想だにしなかった激烈な痛みが胸部や腹部、腰に走り、瞬く間に命を奪うこともある大動脈解離の症状を聞くにつれ、その恐ろしさが身にしみてきます。大動脈解離は高血圧の人に起こりやすいといわれています。また、遺伝的要因もあり、近親者に罹患者がいる人も要注意だそうです。その具体的な予防法は主原因である動脈硬化そのものを防ぐこと、予防策はこれしかありません。動脈硬化は、大動脈解離や解離性大動脈瘤だけでなく、狭心症、心筋梗塞、脳梗塞、閉塞性動脈硬化症など、さまざまな病の原因となり。発症するのは50代以降に多いが、動脈硬化は時間をかけて進行するため、若いころから適度な運動や動物性脂肪の取りすぎに注意するなど、正しい生活習慣を心がけることが肝心です先にも記したように、大動脈解離は手術の難しさもさることながら、合併症の危険もあり、術後の治療も重要になります。「大動脈解離」で病院着前に20%以上が死亡に至る恐ろしい病気です。多くの芸能人やミュージシャンが次々に発症しています。一命をとりとめた方、残念ながらお亡くなりになった方のご冥福をお祈りいたします。助かった人■武川雅寛さん(音楽家)ロックバンド「ムーンライダーズ」のメンバーで音楽家の武川雅寛さん(69)が、2015年6月18日、倒れたのはライブの為に北海道に向かう日の朝の事、体調不良を訴え急性大動脈解離の緊急手術を受け一命をとりとめました。死に直面し大病から生還後は飛行機に乗ることも禁止されていましたが現在は主治医の許可もでて、声帯が傷つき掠れた声になった「今」も活躍中です。助かった人■大木凡人さん2015年6月27日 20:01 タレントの大木凡人さん(69)は 2015年1月 胸の苦しみが1週間ほど続いたある日、トイレから出ようとした時、胸に気絶しそうなほどの強い痛みが走り。意識が遠のくほどの痛みに耐えながら自力で救急車を呼び、病院へ搬送されました。心臓近くの大動脈が約60cmが破れかけている状態でした。すぐに緊急手術が行われ23日間入院で一命をとりとめました助かった人■TRFのDJ KOOさん2019年9月21日、TRFのDJ KOOさんは「主治医が見つかる診療所」の企画で脳の血管に瘤(こぶ)ができる病気「脳動脈瘤」が発見され「脳動脈瘤」の手術を無事に終えて退院しました。「脳動脈瘤」「腹部大動脈瘤」の突然死を避けるためには、人間ドックや健康診断を定期的に受け、健康状態を把握することが肝要です。亡くなった人■阿藤快さん(俳優)2015年11月14日、東京・新宿区の自宅で「大動脈瘤破裂胸腔内出血」のため急死しました。これは心臓から出ている胸部や腹部の大動脈にできた瘤(こぶ)が破れる病気。所属事務所などによると、阿藤さんは前日までメールで仕事の打ち合わせをしていたほか、外出する姿を見かけた人もいて普段通りの生活をしていました。しかし、69歳の誕生日だった14日に事務所が送ったお祝いメールに返信がなく、翌日も仕事の現場に姿を見せなかったため、親族らが阿藤さんの部屋を訪ねたところ、布団の中で眠るように亡くなっている姿が発見されました。享年69歳亡くなった人■渡辺英樹さん同じ年の、2015年6月12日には、80年代に一世を風靡したバンド「C-C-B」の渡辺英樹さんは、急性大動脈解離で緊急入院しましたが、急性大動脈解離による多臓器不全のため、2015年7月13日 55歳の若さで死去しました亡くなった人■鶴ひろみさん日本テレビ系『それいけ!アンパンマン』のドキンちゃん、フジテレビ系『ドラゴンボール』のブルマなどで知られる声優の鶴ひろみさんが2017年11月16日、首都高速上にハザードランプをつけ停車中の乗用車の中で意識不明の状態で見つかり、後に死亡が確認されました。死因は「大動脈解離」享年57歳でした。亡くなった人■松野莉奈さんアイドルグループ・私立恵比寿中学のメンバー・松野莉奈さんは、体調不良でコンサート出演を取りやめ、自宅で休養をしていましたが、翌日にあたる2月8日未明に死去。所属事務所は医師の診断結果として、「致死性不整脈」と発表しました。「致死性不整脈」とは、拍動が速くなるタイプの不整脈によって起こる心室細動や心室頻拍を指すという。心臓の動きが追いつかなくなり、血液が脳に届かなくなり、脳死に至るとされています。享年18歳でした。亡くなった人■前田健さん(ものまね芸人)2016年4月24日19時15分ごろ、東京都新宿区新宿3丁目の路上で突然嘔吐して倒れ。10分後に救急車が到着して心肺停止状態で病院へ運ばれたが、2日後の4月26日未明に死去。所属事務所は“虚血性心不全”だったと死因を発表した。享年44歳。虚血性心不全とは血液の巡りが悪くなり、臓器などに必要な量の血液を送ることができなくなる病気。前田さんは元から不整脈の持病があったという。亡くなった人■大瀧詠一さん(ミュージシャンで音楽プロデューサー)2013年12月30日19時ごろ、自宅で夕食をとった後、デザートとしてリンゴを食べている最中に倒れた。その後病院に搬送されたが、“解離性動脈瘤”のため亡くなった。これは三層構造の大動脈の内壁に縦の裂け目ができ二層になり、血管が膨らむ疾患。享年65歳でした。
2020年03月01日
-

投稿者は3か月前 2度目の心筋梗塞を発症
「お知らせ」がございます実は私、3か月前の10月15日2度目の急性心筋梗塞を発症しました。救急車で緊急搬送された救命救急センターにおいて、カテーテル・ステント注入手術(経皮的冠動脈形成術)が行われ、運良く何の後遺症もなく命を救われました。10日間の入院治療後退院。現在9種類の投薬治療と週2回同病院リハビリテーション科において心臓血管の心大血管疾患でリハビリを行っています今回の緊急入院の際行われた「MRI」検査において新たな大きな病気が見つかり年明けの2020年1月06日に同病院、心臓血管外科において「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」を行う事になりました今回の手術で必ず起こる後遺症、お尻の筋肉に血液が行き届かなくなり痛みを伴う痺れ麻痺が現れるので3か月から6か月の治療とリハビリが必要になると説明(インフォームド・コンセント)を受けました10月は「心筋梗塞」の為海外渡航中止、12月は「腹部大動脈瘤、右総腸骨動脈瘤」の為海外渡航中止。2020年1月06日に同病院、心臓血管外科において「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」を行う事になりました「腹部大動脈瘤、右総腸骨動脈瘤」「ステントグラフト(EVAR)、右内腸骨動塞栓手術」手術時間は3~4時間 不測の事態が起きた場合は不明
2019年12月31日
全30件 (30件中 1-30件目)
1









