半沢直樹 0
[美容と健康] カテゴリの記事
全63件 (63件中 1-50件目)
-

祝サザン40周年!拙著 「セーラー服と糖尿病3 運動療法編」 勝手に無料感謝セール実施の件
残暑お見舞い申し上げます。 東京は一旦、涼しくなったのですが、また暑さがぶり返してきそう。猛暑を迎え撃つ臨戦態勢で、お盆休みを迎えようと思っておりまする。 さて、昨日の夜、NHKで『40周年プレミアム「クローズアップ!サザン」』を見たのですよ。 驚いたのは、還暦を過ぎた桑田さんの歌声や動きがまったく衰えていないこと。 いや、歌は若い頃より、うまくなっているのではないか。 もちろん若い頃もうまかったのですが、勢いで叫んでいて、歌詞がまったくわからないという意見も少なくありませんでした。 ところが今は、若い頃のエネルギーを維持しつつ、年相応の落ち着きもプラスされて、最高のパフォーマンス。年をとっても全然衰えない桑田さんの歌作りの才能、歌声、キレのいい動きに圧倒されましたね。 サザンが「勝手にシンドバット」でデビューしたときは、私が大学生の頃。当時、漫画研究会に入っていて、同人誌にギャグ漫画を描いていました。 「勝手にシンドバッド」を聴きながらノリノリで描いた漫画が、大好評で、即日完売したのを覚えています。 その後も、サザンの唄を聴くと、なぜか創作意欲がわいてくるのですよ。今も、先日、映画パンフレットのコラムを書かせていただいた『空飛ぶタイヤ』の主題歌になった「闘う戦士(もの)たちに愛をこめて」を聴きながら仕事に取り組んでおりまする。 桑田さんの年の重ね方にあやかりたいと思うのですが、才能ではるかに劣るのは致し方ありませぬ。 ただ、体のキレなら、努力すれば自分も近づけるのではないか。普段、ウォーキングをしているので、還暦が近くても血管年齢32歳ですからね。 ただ、桑田さんのキレの良い動きから推察すると、日頃からかなりのトレーニングを積まれているのは間違いない。 …ということで、私たち中高年にお勧めしたいのが、セーラー服と糖尿病シリーズの3作目の運動療法編。 勝手に、サザン40周年に便乗して、無料セールを実施させていただこうか、と。 対象本は、「 セーラー服と糖尿病3 運動は、血糖値を下げるだけでなく、生活習慣病に対する万能薬になる 」 「セーラー服と糖尿病」シリーズは、忙しい人でも簡単に、糖尿病のメカニズムや治療法を理解できるという意図で作られました。医師と女子高生の会話形式で、通勤電車の車内や休憩時間など、どこでも気軽に読むことができるのが特徴です。 血糖値対策の効率を考えれば食事療法が中心ですが、運動には私たちの健康にプラスになるメリットが数多くあるのですよ。 肥満を防ぐだけではなく、心肺機能や筋肉、骨を鍛えて体力を向上させる。運動によって筋肉がつけば、基礎代謝が増えて太りにくい体質になる。 そして、末梢血管の血液循環を良くしたり、血圧を下げたりする効果もあり、生活習慣病に対する万能薬であると言えるのです。 運動には、骨粗しょう症や認知症の予防、ストレス解消にも効果があります。 ストレスは、自律神経やホルモンに影響して、血圧や血糖値の上昇などをもたすことも。ひどくなると高血圧症や糖尿病などの要因となり、脳卒中や心臓疾患を発症して突然死の引き金になることがあるのです。 そこで、本書では、血糖値対策に効果的な運動の仕方のほか、糖尿病にならないための生活上の注意点にも言及しました。 一見、糖尿病とは関係ない生活習慣の中に、血糖値の高い人は気を付けないといけないリスクにも触れています。 血糖値が気になる方にお勧めの糖尿病予防の入門書ですよ。 無料セールは滅多にありませんので、是非、この機会に。 暑い日がまだまだ続きます。くれぐれもご自愛ください。 永嶋 信晴 「 セーラー服と糖尿病3 運動は、血糖値を下げるだけでなく、生活習慣病に対する万能薬になる 」 参考 ◆本文より◆ < 運動すると血糖値が下がるってホント? > ♥ なっちゃん「食事も運動も、やせるのが目的ですよね。ゴールが同じなら、どっちの道を取ってもいいんじゃないですか?」 やせるための効率を考えれば食事療法が中心になるけど、運動療法も健康の維持には欠かせないものなんだ。運動すれば肥満を防ぐだけじゃなく、心肺機能や筋肉、骨を鍛えて体力が向上する。また骨粗しょう症や認知症の予防にも効果があるんだ。ストレスを解消するという効果も忘れてはいけないね。それから運動すると、血糖値が下がるんだよ。 ♥ なっちゃん「えっ?どうして下がるんですか?」 運動するにはエネルギーがより多く必要だよね。エネルギーとしてまず、筋肉にあるグリコーゲンが使われるんだ。そのあと、血液中のブドウ糖や遊離脂肪酸と言われる脂肪が消費される。つまり血液中にあふれたブドウ糖が、運動によって細胞内に取り込まれるから血糖値が下がるんだね。 ♥ なっちゃん「ふ~ん。ブドウ糖だけじゃなく、脂肪も消費されるんだ」 そうだよ。運動した直後だと筋肉内のグリコーゲンが利用されるんだけど、運動を開始してから10分ぐらい経ったあとでは、脂肪細胞から出た遊離脂肪酸がエネルギーとして利用される。 ♥ なっちゃん「よくわからないけど、10分以上運動を続けると脂肪が燃えてダイエットに良いということかな」 そのあたりはあとでまた話すけど、運動のいいところはインスリンの力を借りずにブドウ糖が細胞の中に取り込まれるということなんだ。だから、インスリンを節約しながら血糖値を下げることができる。 ♥ なっちゃん「すい臓さんもほっと一息ですね」 しかも日常的に運動すると、インスリンの効きが良くなるんだよ。これを専門的には、インスリン感受性が高まると言うんだけど。 ♥ なっちゃん「そうなると、どんな良いことがあるんですか?」 (以下略) ◆目次より◆ はじめに 登場キャラクター紹介 第1章 お父さんの血糖値は、運動でコントロールできるの? 1.やせるのに、食事制限と運動のどっちが効果的なの? 2.運動すると血糖値が下がるってホント? 3.運動すると太りにくい体質になる理由 4.血糖値を下げるお勧めの運動って何? 5.日常生活にウォーキングを取り入れよう ~ウォーキングシューズ選びのポイント~ 6.血糖値対策に有効なウォーキングの仕方 7.運動を無理なく続けるコツとは 8.自分にちょうどいい運動の強さを知るには 9.運動で怪我をしないためには < 糖尿病にならないためのチェックポイント1 > 第2章 お父さんが糖尿病にならないための生活上の注意点 1.体の中をいつも酸欠状態にしてしまう生活習慣とは 2.タバコが糖尿病のリスクを高める理由 3.なっちゃんのストレス解消法 4.ストレスと栄養の深い関係 5.血糖値が高いと感染症にかかりやすいってホント? 6.血糖値が高い人が気をつけないといけない感染症にはどんなものがあるの? 7.血糖値の高い人は、口の中も注意する必要が 8.虫歯が原因で、心臓病になることもある < 糖尿病にならないためのチェックポイント2 > 第3章 やせて血糖値が改善すると、10歳くらい若返った気分に 1.内臓脂肪が減ると、生まれ変わった気分になることも 2.体調の良い状態に戻ってはじめて、調子が悪かったことに気づく おわりに
2018年08月09日
コメント(0)
-
やっぱり耳鳴りと肩コリ、首コリ、突発性難聴の原因は、この病気だった
こんにちは。「ご無沙汰しております」という言葉が、挨拶代わりになっていると感じる今日この頃。 締め切りの仕事がいくつか重なって大変でしたが、ようやく一段落することができました。 もう一か月以上もウォーキングに行っていないので結構ストレスが溜まっておりまする。 ところで、ずっと悩まされ続けた耳鳴り…。 なんと、ほぼ解消することができましたぁぁぁぁぁぁぁ~!! 以前、突発性難聴と耳鳴りの黒幕は、ストレートネックではないかと仮説を立てたのでした。 それから毎日、ストレートネックの自主的なリハビリを行ってきたのです。 リハビリについては、以下のサイトを参考にさせていただきました。https://trendnews1.com/otherkenko/kata/14500/ 約2か月経った現在、ストレートネックの回復は七割程度。 それでも、耳鳴りが無くなっただけではなく、ここ数年悩まされていた肩コリや首コリが劇的に改善したのです。 突発性難聴になる前は、肩や首に湿布薬やエレキバンをベタベタ貼っていました。それを数か月続けるのと並行して、ストレッチをしたり、温めたりしてもまったく効果がなかったのです。 それが、今はほとんど痛みを感じませぬ。これまで買いためた湿布薬もエレキバンも、一か月近く使っていないような。 日々のパソコン作業で、夜になってから肩や首が動かしづらくなっているのは感じますね。 ただ、上記のサイトで紹介されたテニスボールストレッチを寝る前に3分間行うだけで、翌日の朝にはリセットされているみたい。 ちなみに、テニスボールストレッチにかかった費用は、なんと324円。その内訳は、100円ショップでテニスボール2個とガムテープ1個プラス消費税ですよ。 最近、パソコンを使っている人の姿勢を見るだけで、肩コリの有無を発見できるようになりました。 それは、パソコンの画面を覗き込むような姿勢でタイピングしているケース。 そんな人に、「肩こり、辛いでしょ」と聞くと、ほぼ100パーセントの人から「辛い」という答えが返ってきます。 中には「何でわかったの?」と聞かれるのですが、傍から見ると、重い頭を首と肩の筋肉だけで必死に支えているのが一目瞭然なのですよ。 長年、肩コリや首コリで悩んでいる方は、是非一度、お試しください。
2018年06月13日
コメント(0)
-

拙著「セーラー服と糖尿病2 食事療法編」、再び病気回復に伴う無料感謝セール実施の件
こんにちは。 また、ご無沙汰してしまい、申し訳ございません。 おかげさまで、耳鳴りのほうはだいぶ良くなり、寝るときもほとんど聞こえなくなりました。 気圧の関係か、雨の日などは多少鳴っていますが、突発性難聴から完治に至るのは3分の1程度ですからね。 自分は運が良かったほうではないか、と…。 今回、病気になったことで、発病のメカニズムを知るのはとても大切だと、あらためて感じた次第です。 ストレートネックに気づかなかったら、今でも耳鳴りで睡眠不足の日々を送っていたかもしれませぬ。 ストレートネックの回復はまだ6割程度ですが、良くなるにつれ、首を動かす角度によって耳鳴りが発生したり、止まったりすることがわかったのですよ。 これは、明らかに、ストレートネックと耳鳴りが深い関係にあることの証拠ではないか。 それを示すネットの記事は多いのですが、突発性難聴とストレートネックの関係を示す記事はあまりなかったのです。 それでも、ある医学論文に関連した部分を見つけたときは、そうか!と思ったのでした。 結局、耳鳴りを治すために、どれだけネットの記事や医学論文を読んだかわかりませぬ。 できればもう少し、やさしく解説してくれる本があれば、こんなに苦労しなくて良かったのですが…。 …ということで、今回も、糖尿病のメカニズムをやさしく解説した本の無料感謝セールを実施させていただきます。 対象本は、「 セーラー服と糖尿病2 : 実例と会話形式で、誰でもやさしく楽しく糖尿病の食事療法の基礎知識が身につく 」 セーラー服と糖尿病シリーズの2作目の食事療法編ですよ。 この本は、是非、多くの人に読んでいただきたいと願っております。 私の昼食は外食がほとんどで、リーズナブルなチェーン店を日替わりで利用することが多いのですよ。 ある食べ放題の店で、よく目にするのは、ものすごい量を食べる中高年が意外と多いこと。 たとえば、てんこ盛りのどんぶりご飯3杯はまだ良いほうで、どんぶりに沢庵をてんこ盛りにしてそれだけ食べている人、味噌汁をわんこそばみたいに飲んでいる人…。 生卵を10個も取っている人を見たときは、映画「ロッキー」のワンシーンを思い出してしまいましたね。 昨日行ったレストランチェーンでは、ハンバーグランチのセットにペペロンチーノの2倍盛りを注目している人を発見! それを一気に平らげてしまったのは、身長170センチで体重がどう見ても100キロを軽く超えている男性。 しかも、ドリンクバーで、炭酸のドリンクを5杯もおかわりしているのです。 ごくまれに、これだけ食べても血糖値にあまり変化がない体質の人もいるそうですが、この人は傍から見ても、すでに生活習慣病の兆候が現れている…。 糖尿病予防の本を書いた身としては、その光景を見るだけで、自分の血糖値が急上昇する気分になりました。 どんぶり一杯の沢庵をかっ込んで食べている人や一日分のカロリーを一食で使い切っている人に、このままだと大変なことになりますよ、と言いたい。 しかし、たとえ言えたとしても、無視されるか、怒られるかのどちらかでしょうね。 実際、病気にならないと、健康の素晴らしさがわからないのかも。 少なくとも、糖尿病の怖さがわかれば、あの自己破壊的な食欲に歯止めがかけられるのではないか。 …ということで、「 セーラー服と糖尿病2 食事療法編 」です。 「セーラー服と糖尿病」シリーズは、医療の専門家と女子高生の会話形式で、忙しい人でも簡単に、糖尿病のメカニズムを理解できるという意図で作られました。 ビジネス書のノウハウと罪のないユーモアで、通勤電車の車内や休憩時間など、どこでも気軽に読むことができるのが特徴です。 本書のサブタイトルは、「実例と会話形式で、誰でもやさしく糖尿病の食事療法の基礎知識が身につく」。 前作でも書いたように、糖尿病は、他の病気よりも、患者さんが自主的に治療に参加する部分が大きい病気と言えます。 その中でも、食事療法は、2型糖尿病の人に特に重要で、きちんと続ければ薬物療法より効果があるという報告もあります。 糖尿病予備軍の人にとっては、食事と運動に注意するだけで、この先健康な人生を送れると言っても過言ではありませぬ。 三度の食事の際、食べるものが自分の体にどんな影響を及ぼすのかを知っているか、知らないかは、ほんのちょっとした違いです。 しかし、食事は、生きている限り毎日するもの。多少煩わしくても毎日健康を考えて食べていれば、数年後には大きな差になります。 そのひと手間が、かけがえのない健康を手に入れるパスポートではないでしょうか。 血糖値が気になる方にお勧めの糖尿病予防の入門書です。 無料セールは滅多にありませんので、是非、この機会に。 季節柄、くれぐれもご自愛ください。 永嶋 信晴セーラー服と糖尿病2 : 実例と会話形式で、誰でもやさしく楽しく糖尿病の食事療法の基礎知識が身につく参考◆本文より◆< カロリー計算しなくても、血糖値を下げる裏技 > ♥ なっちゃん「うちのお父さんみたいな糖尿病予備軍の人たちが簡単にできる食事のコツってないですか?カロリー計算をしなくて、血糖値が下げられればベストなんですけど」 本来はきちんとカロリー計算をして血糖値をコントロールするのがベストなの。ただ、カロリー計算をするのが面倒だという理由で、食事に気をつけていない人も少なからずいるみたいね。 もっとも、会社に勤めている人たちはお付き合いもあるし、ばっちりカロリー計算をした食事メニューを作っても長期間にわたって守れる人は多くないのもわかるような気もするわ。♥ なっちゃん「そうですよ。もっと簡単で、ベストとは言えないまでもベターな方法を教えてください」 カロリーを抑えることはもちろんだけど、バランスよく食べることが大事なのよ。それはさっき話した、糖質にたんぱく質、脂質、それからビタミンとミネラルを加えた5大栄養素と食物繊維をまんべんなく摂ることね。♥ なっちゃん「でも、それらをまんべんなく食べようと思ったらやっぱりカロリー計算が必要になってくるんですね」 もちろん『食品交換表』を使って完璧にやればベストに近いんだけど、もしそれが大変だったら、洋食や中華から和食中心の食生活に切り替えられればベターなバランスになると思うわ。 ♥ なっちゃん「なるほど、洋食や中華はおいしいけれど、こってりした料理が多いですからね」 洋食や中華は、たんぱく質や脂肪が多い傾向があるのよ。それに対して和食はあっさりした料理が主流だから、自然にカロリーを少なくできるわけ。昔から「一汁三菜」って言われる和食は、栄養のバランスのとれたヘルシー食なのよ。♥ なっちゃん「そういえば昔は糖尿病になる人が少なかったんですよね。和食だから当然主食はご飯ですね。あと、おかずは、どんなものを食べたらいいんですか?」 (以下略)◆目次より◆はじめに登場キャラクター紹介第1章 お父さんの血糖値は、食事でコントロールできるの?1.血糖値は、やみくもに下げるだけじゃいけない2.お父さんに適した1日の食事量はどんだけ?3.無理なく1か月で1kgやせるには、どうすればいいの?< 糖尿病にならないためのチェックポイント1 >第2章 血糖値を改善するには何を食べればいいの?1.「食品交換表」の6つのグループって、何?2.血糖値管理のキモ・糖質を多く含む食品とは3.体の細胞を作る必須の成分・たんぱく質を多く含む食品とは4.肥満の元凶?脂質をまったく食べなかったらどうなるの?5.脂質にも、正義の味方と悪玉がいるってホント?6.ビタミン、ミネラル、食物繊維が豊富なおすすめの野菜とは7.なぜ食物繊維が、血糖値の改善に効果があるの?8.体によい食物繊維の摂取量が、昔より大幅に減ってしまった理由< 糖尿病にならないためのチェックポイント2 >第3章 血糖値が改善するには、どれくらい食べてもいいの?1.「食品交換表」のモノサシが、80Kcal=1単位の理由2.血糖値の管理には、何をどれだけ食べるかだけではなく、いつ食べるかも重要3.「食品交換表」で、バランスとカロリーを考えた献立の作り方4.食品の量とカロリーの微妙な関係5.血糖値を上げにくい食事の仕方6.カロリー計算しなくても、血糖値を下げる裏技7.血糖値が高い人は、高血圧にも御用心< 糖尿病にならないためのチェックポイント3 >第4章 知っているのと知らないのでは大違い、血糖値に効くノウハウ集1.外食料理の主役を肉から魚に変えると、こんなお得が2.外食の傾向と対策3.飲み物や果物の中には、意外と高カロリーのものが…。4.太らないお勧めのおやつって、何?5.アルコールの傾向と対策< 糖尿病にならないためのチェックポイント4 >
2018年05月18日
コメント(0)
-

ストレートネックと突発性難聴、耳鳴りの深い関係
こんにちは。 ゴールデンウィークの中間にぽっかり空いた平日、いかがお過ごしでしょうか。 本日も、突発性難聴のネタですが、書いている本人も飽きてきて、そろそろ終わりにしたいと思う今日この頃。 そう願っていたら、先月からの懸案だった耳鳴りが、ここ数日、ようやく消えました。 前回の記事で、耳鳴りの原因がストレートネックではないかと仮説を立て、それを検証すべく首のストレッチに励んでいると書きました。 当初はあまりの激痛に、上を向く動作すら支障があったのですよ。 それが、リハビリを開始して約3週間、首をぐるぐる回す動作が、通常の筋肉痛くらいまで回復しました。 首のコリが改善するに従い、耳鳴りも次第に小さくなって行ったのです。 二三日前まで聞こえていた小さな電子音が、夜中の静かな中でも、まったく感じられなくなりました。 これは、耳鳴り、そしてその原因となった突発性難聴の黒幕がストレートネックだったことを証明したのではないか。 もっとも、以前より量は減らしているものの、まだ薬を飲んでいます。薬なしで耳鳴りが消えたら、祝杯をあげようか、と。 しかし、ストレートネックを克服するにはまだ時間がかかりそうです。おそらく、数年かけて悪化したと思われるので、リハビリの期間も最低3か月以上は必要だと感じます。 今はネットで、さまざまなストレートネックの対策が見られるので参考になりますね。自分でも、頸椎の隙間を広げようと、一人ネックハンギングを考案しました。 自分で自分にかけるプロレス技ですが、数秒でギブアップしそうです。 それはともかく、ネット上で、ストレートネックと突発性難聴の直接の関係を指摘しているページはあまり見かけませぬ。 私のケースは稀なのかもしれませんが、両方の病気が急増しているのは何らかの因果関係があるのではないか。 世の中には、突発性難聴の後遺症のめまいや耳鳴りに悩む人が大勢いると聞きました。 私の耳鳴りに対して、薬や耳鼻咽喉科的な対策は、おそらく効果がなかったはず。整形外科の領域まで広げて対策を立てる必要があると感じました。 今回の耳鳴りは、警告の意味で鳴り続けていたのだと感じます。原因がわからなければ、さらにストレートネックを悪化させていたのは間違いありませぬ。 事実、今になって考えてみると、歩いているとき、左足がカクンと力が抜けることがありました。足の神経への伝達が滞りはじめていたようで、このままでは歩行障害をきたしたかも。 歩くことが難しくなれば、私のアイデンティティーが大きく阻害されますからね。その意味では、耳鳴りに感謝すべきかもしれませんが…。 リハビリによってウォーキングのパフォーマンスはますますアップしそうですよ。 …ということで、最後に、ゴールデンウィーク前半に行った、静岡県三島市にある山中城の写真をアップさせていただきます。 山中城は、後北条家オリジナルの障子堀の遺構が有名なお城。 豊臣秀吉の小田原征伐の前哨戦となった城でもあり、7万人の軍勢に取り囲まれ、半日で落城した悲劇で知られておりまする。 かなり堅固な城ですが、大軍が一度に押し掛ける猛攻撃には一たまりもなかったのでしょうね。両軍の戦死者は2千人を超えるともいわれ、豊臣方の有力な武将も数多く戦死したらしい。 その悲しい歴史と、緑の芝や鮮やかなピンクのツツジに彩られる美しい景色とのコントラストが心に染み入りました。 遠くには、見事な富士山が…。 当時の武士たちは、こんな美しい富士山を見ながら戦ったのでしょうか。
2018年05月02日
コメント(0)
-
突発性難聴と耳鳴りの黒幕がわかった?
こんにちは。 皆さま、お心遣いありがとうございます。少し間が空きましたが、今日も、前回に続いて突発性難聴のネタです。 もう完全に治ったと言いたいところですが、さすが原因不明の難病。なかなか完治をさせてもらえませぬ。 平成30年3月24日、午後11時30分頃発症し、治療開始からすでに1か月が経過。 左耳の聴力は完全に回復しました。前回、ご紹介した薬を真面目に飲み続け、ほぼ1週間で前と同じ状態に戻ったのですよ。 完治するのは3分の1と聞いていたので、喜んだのは言うまでもありませぬ。 小さな耳鳴りは続いていましたが、あとは自然に回復するだろうと耳鼻科へ行かず、様子を見ることにしました。 でも、なかなか耳鳴りが治まらない。 それから数日後、寝ようとしたら、ウワンウワンと耳鳴りが大きくなったのです。寝入りばなの絶妙のタイミングで…。 とうとうその日は寝そびれてしまいました。 でも、日中はまったく耳鳴りが気にならない。周りに音が充満していると、それを打ち負かすほどのインパクトはないと言いますか。 次の日の夜、また寝ようとしたら、それまで気にならなかった耳鳴りが急に音量を上げたのです。 2日連続で一睡もできないのはたまらない。その前の日も、4時間くらいしか寝てないし…。 そういえば、ナチスドイツの拷問に、人体に絶えず刺激を与え続けて眠らせないというものがありましたね。 なんでも、世界でもっとも過酷な拷問と言われ、発狂した人が続出したらしい。さすがに、こんな拷問を受けたら、なんでも白状してしまいそう。 逆に、白状して耳鳴りをストップできたら良いのですが…。 翌日、たまらずに耳鼻科を再受診。 耳鳴りの原因の一つとして、聴力の悪化が考えられるとか。そこで、聴力検査を受けたのです。 結果、耳鳴りが煩わしい左耳は、なんと健康な右耳よりもよく聞こえるようになっているみたい。 耳鼻科の先生は、難聴が完全に回復している結果に安心したようで、耳鳴りについては薬を処方してくれただけでした。 これは不親切というより、耳鳴りの理由は専門の医師でもなかなかわからないそうです。 結果的に、耳鳴りの薬が効いて次の日からよく眠れるようになったのですが、原因不明という釈然としないものが残りました。 事実、耳鳴りの音量は小さくなったものの、依然として続いておりまする。そして、薬を飲まないと音量が大きくなるのですよ。 このままだと、ずっと薬を飲み続けなければならないのではないか。 原因がわかれば、対策を立てられるのですけどね。 原因不明の難病と言われる突発性難聴ですが、有力な説として、ウイルス感染、毛細血管の血流が妨げられる内耳循環障害説があります。 病気になった人間の感覚では、内耳に対する血液の循環障害が疑わしいような。 なぜなら、病気になる数か月前から、左肩や首の異常なコリを感じていたからです。コリの原因は、血液の循環障害。 実際、突発性難聴になる人の八割以上にこれらの症状があるという報告もありまする。 ちなみに、当時の自分の肩と首の異常は、五十肩という認識でした。前に、四十肩になったときと同じ症状で、当時はアイロン体操を行って治した経験があります。 ちなみに、アイロン体操とは、アイロンなどの重りを手に持ち、肩関節を前後左右に振り子のように振って可動域制限を改善する運動。 もっとも四十肩は、いつの間にか治ってしまったので、今回も時間が経てば治るだろうと思ったのですよ。 もしかしたら、そのとき適切に肩と首の異常に向き合わなかったのが、間違いのもとだったかもしれませぬ。 …というのも、半年近くたっても肩と首の痛みが改善しなかったのです。 もしかしたら、これが突発性難聴の誘因ではないか。そう思って調べてみると、なんとも怪しい病気を発見しました。 それは、ストレートネック。 前かがみの姿勢を長く続けることで、頸部への負担が継続的にかかって発症する病気です。 本来、人の首はS字曲線を描いて重い頭を支えています。そのカーブが失われて、まっすぐになってしまうことでさまざまな障害が起きるのですね。 たとえば、首や肩のコリ、めまい、頭痛、自律神経失調症状、そして耳鳴り…。 とくに、ストレートネックで、頸椎の関節と関節のすき間が狭まってしまうと、そこを通る多くの神経が圧迫され、上記の症状のほか、手・腕のしびれが現れることも。 私は、めまいや頭痛はなかったですが、上を向くと、左手がしびれるような感覚がありました。 これは、五十肩ではなく、ストレートネックが原因ではないか。それが誘因となって、頭の左側の血流不足から突発性難聴や耳鳴りが起きたのかも。 そういえばここ数年、毎日何時間も、前かがみになってパソコンを操作していましたからね。 以前、整形外科クリニックの事務長をしていて、ストレートネックに苦しむ患者さんを大勢見てきたのに…。 若い頃、アントニオ猪木にあこがれて、腹の上に友人を乗せたまま、首ブリッジをしたことがあるのですよ。首の筋肉に対する過信があったのかもしれませぬ。 もちろん早い段階で、ストレートネックを疑ってはいました。 ただストレートネックの判定基準とされる、壁を背にして直立の姿勢を取り、後頭部や肩甲骨、お尻、かかとの4ヵ所が壁についたのです。 その4ヵ所がついたからストレークネックではないと…。 しかし、そのとき首が痛いまま、無理をしてつけていたのを思い出しました。 それはともかく、以上から、ストレートネックが突発性難聴や耳鳴りの黒幕だったという仮説を立てることができた次第です。 ストレークネックの患者さんが多いという現状から、突発性難聴の患者さんが増えているというのもなんとなくイメージできますね。 突発性難聴が原因不明の難病と言われるのは、その原因が、耳鼻科ではなく、整形外科など別の診療科にわたっているからではないか。 その仮説を検証するために、自分のストレートネックを治すことで、耳鳴りをなくす必要があります。 …ということで、この一週間、ストレートネックを治すストレッチを行っています。 最初のうちは、うつぶせに寝て、テニスボールの上に後頭部を乗せるだけで激痛が走りました。 ほかのストレッチも地道に取り組んだ結果、肩や首のコリを少しずつ改善しています。 耳鳴りも音量が少し小さくなったような。 これが完全になくなれば、私の突発性難聴と耳鳴りの黒幕がストレートネックだと実証できるのですが。 薬を飲んでも耳鳴りが小さくなるので、それはまだわかりません。 今年のゴールデンウィークは、ウォーキングと首のリハビリを重点的に行おうと思っております。 その結果はまた次回。 それでは皆様、よいゴールデンウィークを。
2018年04月26日
コメント(0)
-

シリーズ第三弾!「 セーラー服と糖尿病3 糖尿病の運動療法編 」出版のご案内
こんにちは。 突発性難聴発症の件では、いろいろお騒がせしました。 おがさまで、難聴はほぼ回復しました。 しかし、耳鳴りに関して、新たな展開が…。 その辺に触れると長くなりそうなので、それは次回にご報告させていただきたいと思います。 今回、別のネタを書いている時点で、大したことないだろうと思われるかもしれませんが、とても眠いです。 さて、先月発売の「セーラー服と糖尿病2 食事療法編」に続くシリーズ第3弾!「セーラー服と糖尿病3 糖尿病の運動療法編」が出版されました。「セーラー服と糖尿病」シリーズは、医療の専門家と女子高生の会話形式です。忙しい人でも簡単に、糖尿病のメカニズムを理解できるという意図で作られました。 ビジネス書のノウハウと罪のないユーモアで、通勤電車の車内や休憩時間など、どこでも気軽に読むことができるのが特徴ですよ。 本書のサブタイトルは、「 運動は、血糖値を下げるだけでなく、生活習慣病に対する万能薬になる 」。 血糖値対策の効率を考えれば食事療法がメインですが、運動には私たちの健康にプラスになるメリットが数多くあるのをご存知でしょうか。 運動は、肥満を防ぐだけではなく、心肺機能や筋肉、骨を鍛えて体力を向上させます。運動によって筋肉がつけば、基礎代謝が増えて太りにくい体質になります。また、末梢血管の血液循環を良くしたり、血圧を下げたりする効果もあり、生活習慣病に対する万能薬であるとも言えるのです。 血糖値が高い人にとって最大の魅力は、運動によって血中のブドウ糖が消費されるため、インスリンを節約しながら血糖値を下げることができる点です。 運動には、骨粗しょう症や認知症の予防、ストレス解消にも効果があります。ストレスは、自律神経やホルモンに影響して、血圧や血糖値の上昇などをもたらします。ひどくなると高血圧症や糖尿病などの要因となり、脳卒中や心臓疾患を発症して突然死の引き金になることもあるのです。 そこで、本書では、血糖値対策に効果的な運動の仕方のほか、糖尿病にならないための生活上の注意点にも言及しました。一見、糖尿病とは関係ない生活習慣の中に、血糖値の高い人は気を付けないといけないリスクにも触れています。 糖尿病は、患者さんが自主的に治療に参加する部分が大きい病気です。血糖値の改善には、本人の強い意志が必要になります。そのために、病気のことをしっかり理解する必要があるのではないでしょうか。 本文は、以下のサンプルの通り、ほとんどが会話形式。所どころ、シュールなユーモアが散りばめられています。 今回は、一作目に登場した病院の院長先生が再び登場します。前作では、院長先生が女子高生にやられっぱなしでしたが、今回はどうなりますか。 その点も、見どころの一つかも。◆本文より◆< 運動すると血糖値が下がるってホント? >♥ なっちゃん「食事も運動も、やせるのが目的ですよね。ゴールが同じなら、どっちの道を取ってもいいんじゃないですか?」 やせるための効率を考えれば食事療法が中心になるけど、運動療法も健康の維持には欠かせないものなんだ。運動すれば肥満を防ぐだけじゃなく、心肺機能や筋肉、骨を鍛えて体力が向上する。また骨粗しょう症や認知症の予防にも効果があるんだ。ストレスを解消するという効果も忘れてはいけないね。それから運動すると、血糖値が下がるんだよ。♥ なっちゃん「えっ?どうして下がるんですか?」 運動するにはエネルギーがより多く必要だよね。エネルギーとしてまず、筋肉にあるグリコーゲンが使われるんだ。そのあと、血液中のブドウ糖や遊離脂肪酸と言われる脂肪が消費される。つまり血液中にあふれたブドウ糖が、運動によって細胞内に取り込まれるから血糖値が下がるんだね。♥ なっちゃん「ふ~ん。ブドウ糖だけじゃなく、脂肪も消費されるんだ」 そうだよ。運動した直後だと筋肉内のグリコーゲンが利用されるんだけど、運動を開始してから10分ぐらい経ったあとでは、脂肪細胞から出た遊離脂肪酸がエネルギーとして利用される。♥ なっちゃん「よくわからないけど、10分以上運動を続けると脂肪が燃えてダイエットに良いということかな」 そのあたりはあとでまた話すけど、運動のいいところはインスリンの力を借りずにブドウ糖が細胞の中に取り込まれるということなんだ。だから、インスリンを節約しながら血糖値を下げることができる。♥ なっちゃん「すい臓さんもほっと一息ですね」 しかも日常的に運動すると、インスリンの効きが良くなるんだよ。これを専門的には、インスリン感受性が高まると言うんだけど。♥ なっちゃん「そうなると、どんな良いことがあるんですか?」(以下略)◆目次より◆はじめに登場キャラクター紹介第1章 お父さんの血糖値は、運動でコントロールできるの?1.やせるのに、食事制限と運動のどっちが効果的なの?2.運動すると血糖値が下がるってホント?3.運動すると太りにくい体質になる理由4.血糖値を下げるお勧めの運動って何?5.日常生活にウォーキングを取り入れよう ~ウォーキングシューズ選びのポイント~6.血糖値対策に有効なウォーキングの仕方7.運動を無理なく続けるコツとは8.自分にちょうどいい運動の強さを知るには9.運動で怪我をしないためには< 糖尿病にならないためのチェックポイント1 >第2章 お父さんが糖尿病にならないための生活上の注意点1.体の中をいつも酸欠状態にしてしまう生活習慣とは2.タバコが糖尿病のリスクを高める理由3.なっちゃんのストレス解消法4.ストレスと栄養の深い関係5.血糖値が高いと感染症にかかりやすいってホント?6.血糖値が高い人が気をつけないといけない感染症にはどんなものがあるの?7.血糖値の高い人は、口の中も注意する必要が8.虫歯が原因で、心臓病になることもある< 糖尿病にならないためのチェックポイント2 >第3章 やせて血糖値が改善すると、10歳くらい若返った気分に1.内臓脂肪が減ると、生まれ変わった気分になることも2.体調の良い状態に戻ってはじめて、調子が悪かったことに気づくおわりに血糖値が気になる方にお勧めの糖尿病予防の入門書です。「セーラー服と糖尿病3 糖尿病の運動療法編」 以下の既刊も、好評発売中です。「セーラー服と糖尿病1 糖尿病の基本編」「セーラー服と糖尿病2 糖尿病の食事療法編」 是非、ご覧いただければ幸いです。 よろしくお願い申し上げます。 永嶋 信晴
2018年04月17日
コメント(0)
-

拙著「セーラー服と糖尿病」、病気回復における無料感謝セール実施の件
こんにちは。 先日は、私の病気の件でいろいろご心配をおかけしました。 突発性難聴の発症から、明日で二週間になります。おかげさまで、耳鳴りや耳の閉そく感はほとんど無くなりました。 耳鼻科の医師から、完治は難しいかもしれないと言われ、多少の後遺症が残るのは覚悟していたのですよ。 それが現在、日中は発症の前と変わらなく過ごすことができます。 しいて言えば、朝起きるとき、季節外れのサンタクロースのそりがシャンシャンシャンと走っている音が聞こえるくらいですかね。 それも、百メートル以上先に聞こえるので、耳を澄ませなければ聞こえない。十日前はすぐ近くで走っているように聞こえたのですが。 それにしても、突発性難聴は奇妙な病気ですな。 これだけ医学が進歩した世の中なのに、原因がわからず特効薬もないとのこと。 健康な人でも、突然発症する病気らしいですが、今考えると予兆みたいなものはありました。 ここ数か月、発症した左耳の側に、半端ない首こりや肩こりがあったのです。実際、医学論文にも、突発性難聴を発症した患者さんのほとんどに首こりや肩こりが発生しているという報告があります。 また、左耳のうしろの少し出っ張った骨の部分に触れると飛び上がるほどの痛さもありました。服薬と同時に、その部分のマッサージを欠かさなかったのも回復した理由の一つかもしれませぬ。 上記のように、ネットの記事や医学論文を片っ端から読み、自分にできる改善策をどんどん実行しました。もちろん、医学的な裏付けがあるものですが。 個人ができる病気の防衛策は、「情報」であると改めて感じます。早期の治療など、あらかじめ突発性難聴の情報を持っていたから、最短距離で回復できたと思うのです。 今回のことでは、いろいろお気遣いいただきありがとうございました。 …ということで、些少ですが、感謝の気持ちを込めて拙著の無料セールを実施させていただく次第です。 この本は、やさしく病気の情報を得るには最適かもしれませぬ。 アマゾンのアプリをダウンロードすれば、スマホでも読むことができます。「セーラー服と糖尿病:血糖値の上がったお父さんを救うため、女子高生が糖尿病の謎に挑む」 季節柄、くれぐれもご自愛ください。 取り急ぎ、お礼まで。 永嶋 信晴
2018年04月06日
コメント(0)
-

突発性難聴の発症から48時間以内に治療を開始した結果!
こんにちは。 皆さま、お心遣いありがとうございます。今日は、前回の記事の続きです。 平成30年3月24日、午後11時30分頃、突発性難聴を発症しました。この病気は48時間以内に治療に入るのがベストと言われます。 そこで、耳鼻科に駆け込み、何とか服薬による治療を開始したのが、38時間後。 それでも、突発性難聴の完治率は、3分の1なのだとか。3人に1人は症状が改善するものの、難聴や耳鳴りの後遺症が残る。そして、3人に1人は、ちゃんと治療しても治らないらしい。 診察した医師も、こればかりは治療してみないとわからないと言います。不安になり、この先、どうなるのかとネット検索をしてみたのですよ。 とても参考になる記事が多く見つかったのですが、回復過程を詳細に記した記事は、意外と少ないと感じました。 そこで、本日は、その後の経過をご報告しようか、と。 突発性難聴の治療は、ステロイド剤の服薬がメインです。それに、血流改善剤、ビタミン剤、胃腸薬などが処方されるみたい。 ステロイド剤を最初に多量を服用し、少しずつ薬を減らしていく形で飲むように言われました。 最初にひどいめまいがあったり、耳がまったく聞こえなかったりなど重症のケースでは、入院してステロイドの点滴治療などを勧められる場合があるそうですよ。 また、糖尿病の患者さんも。 …というのも、ステロイドは血糖値を上げてしまう作用があり、入院して血糖値を管理しながら治療する必要があるとのこと。 ちなみに、写真の左上にあるのがステロイド剤ですが、あまりにも小さな錠剤です。これを最初の3日間は1日2回2錠ずつ、次の3日間は1日2回1錠ずつ飲むように指導を受けました。 これらのセットは、どの病院や耳鼻科へ行っても、同じ形で提供されることが多いのだとか。 薬局へ行って、これらの薬を購入したのですが、価格は1週間分でなんと690円。 もちろん3割負担だし、一部ジェネリックだから安いのですが、それでも難病の治療薬にしてはあまりにもリーズナブル。しかも、耳鼻科の診察代が2,110円で、あわせても2800円ですよ。 こんな安くてホントに効くのかと薬剤師さんに質問してしまったほどでした。 事務所に戻り、早速、ワンセットを服用。薬を飲んで5時間後、帰宅したのですが、すぐその効果が現れているのに気づきました。 朝は、いろいろな場所からアトランダムに流れていた音が、あるべき場所から、あるべき音が、あるべき大きさで耳に入ってくる。 当たり前のことですが、それだけでほっとしたのを覚えています。まったく改善しないケースも3分の1はあるそうなので、少なくともそれだけは免れたわけです。 もちろん、まだ一定の高さの音が聞こえづらく、ひどい耳鳴りも続いていましたが…。 それが月曜日。その後、まじめに薬を飲み続け、少しずつ耳鳴りや難聴が良くなっていきました。 それでも、この状態が続けばストレスがたまるレベル。昼間は周りの音に紛れていますが、夜、寝るときは耳鳴りが気になってなかなか熟睡できない。 当時、耳たぶを指ではじくと、キンキンという金属音がしたのですよ。オズの魔法使いに登場するブリキのきこりになってしまった気分でした。 とても自分が、キカイダーや超合金Zのマジンガーになったとポジティブには考えられませんでしたね。 それはともかく、水曜日の深夜。寝ていると、突然、ジェット戦闘機が真上を飛んでいるような「キーン」というすさまじい耳鳴りに襲われたのです。 思わず飛び起きて、布団の中で耳を押さえてしまいました。耳を押さえても、脳の中で響いているから無駄なのですが…。 丸くなって戦闘機からの絨毯爆撃に耐えること約30分。敵機が上空から離脱するとともに、次第に耳鳴りが収まっていきました。爆撃から生き延びた気分です。 なんじゃ、あれは…。 相変わらず耳鳴りは続いているものの、前代未聞の耳鳴りを経験した身として、それは涼風のように感じられましたね。それに、心なしか前より少し良くなったような。 そして、次の日の深夜2時。 ふと、目を覚ますと、一切の物音を感じないのですよ。異常な静寂といいますか。 深夜と言っても、いつもは近所のエアコンや人の声、足音などが聞こえるのに…。 耳が詰まったような感じで、まさに「無」の世界。 突然、体中に鳥肌が立つのがわかりました。うわぁぁぁぁぁぁぁぁぁぁぁぁぁ~、両耳が聞こえなくなっちゃったぁぁぁぁぁぁ~ 両耳が聞こえなかったら、これから、どうやって暮らそう。 真っ青になり、あたふたと部屋の中を歩き回ります。冷や汗が流れ、耳にも汗をかいたので、手でふこうとしたら…。 あっ、耳栓してた。 連日、耳鳴りが鬱陶しいので、寝る前に耳栓をしていたのをすっかり忘れていたのでした。 今、思い出すと笑い話ですが、一時はどうなることか、と。 寿命が数か月か縮まったことは間違いありませぬ。 いろいろなことはあったものの、薬を真面目に飲み続け、金曜日と土曜日で、難聴や耳鳴りがほぼ気にならない程度に回復しました。 治療開始してから5日目。もしかしたら、1週間で完治できるかもしれない。 その頃は、次の朝がくるのが楽しみでしたね。 そして、治療開始から6日目の日曜日。 朝起きたら、世界がぐるぐる回っています。今回、突発性難聴になって、はじめて経験するめまいでした。 一般に、突発性難聴の患者さんの半数近くはめまいが伴うと言われています。めまいは回転性のものが多く、その症状が重いほど回復が難しいらしい。 私が病気になっても、比較的楽観的でいられたのはめまいが起きなかったからというのもあります。それほど症状が重くないなら、治るかもしれないと…。 ところが、ここでめまいとは、また振り出しに戻ってしまったのではないか。 そんな不安に襲われつつ、吐き気をこらえながら午前中は寝ていました。目をつぶってしまえば、ぐるぐる回る景色を見ないですみますからね。 それでも昼になればお腹がすいてくる。 今から思うと、あのめまいの状況で、よくパスタを全部平らげることができたと…。 めまいに耐えていると、ようやく午後には症状が治まってきました。そんな長時間、めまいに襲われたことがなかったので、立ち上がる気力も失せていましたね。 何とか立て直し、夕方、本を読んでいると、左耳から突然ピーという電子音が聞こえたのです。 先週の土曜日の夜、その音とともに、突発性難聴のスイッチが入って発症したのでした。 その瞬間、また元のように聞こえづらい状態に。 この一週間、真面目に薬を飲んだのは何だったんじゃと思いましたね。 ところが、その後すぐ、左耳から耳鳴りや耳の詰まった感じが治まりはじめたのです。あのピーという電子音は、突発性難聴のスイッチが切られる音だったのかも。 そして、状態が改善したまま本日に至ります。 まだ耳鼻科へ検査に行ってないので、どこまで改善したかはわかりません。しかし、聞こえ方はほぼ元の状態に戻ったのではないか。 耳にイヤホンをさして、左右の耳で、さまざまな音楽を聴き比べても、それほど大きな違いはない。発症した当時、左耳は、まったく聞こえない音域があったのですよ。 あとは、耳が多少詰まった感じと、数十メートル先でかすかに鳴り響いている風鈴のような音色の耳鳴りだけですかね。 これから暑くなるので、耳の中に風鈴があるのも悪くないかもしれませんが…。 完治しなくても、今の状態なら支障なく暮らして行けそうです。いろいろご心配をおかけいたしました。 不幸中の幸いだったのは、当初の症状がそれほど重くなかったこと。重くなければ、治療費はリーズナブル、しかも1週間の服薬だけで完治することも可能だと感じました。 そして、突発性難聴の48時間ルールに従ったことは、良かったとしか言いようがありませぬ。発症から48時間以内に治療を行うべきという鉄則は、今回身をもって体験しました。突然、片耳が聞こえづらくなるなどの違和感を覚えたら、突発性難聴の可能性があります。 すべてを投げ出して耳鼻科へGO!ですよ。 最後になりましたが、病気になってから、ネットの先人たちの文章がどれだけ参考になり、励まされたかわかりません。 特に、突発性難聴を発症したとき、すべてを投げ出して耳鼻科へ行くようアドバイスしてくれた記事。そして、めまいが発生したとき、回復期にはめまいが生じることがあるというネット掲載の学術論文には励まされました。 突発性難聴のネット記事を書かれた方たちすべてに感謝です。 今回の拙文は、とてもそこまでのインパクトはありませんが、突発性難聴を発症された方の一助になれば幸いです。
2018年04月03日
コメント(0)
-
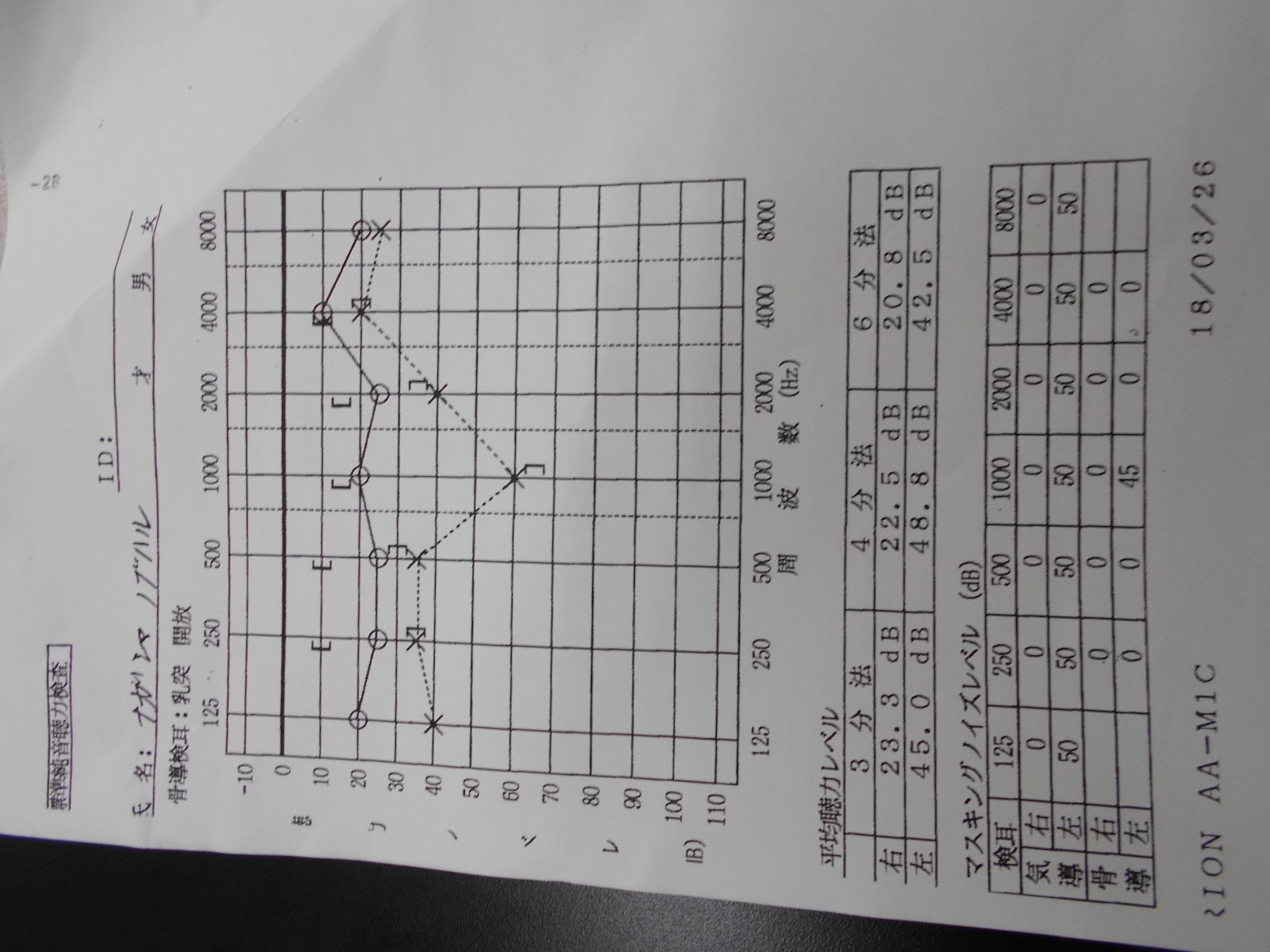
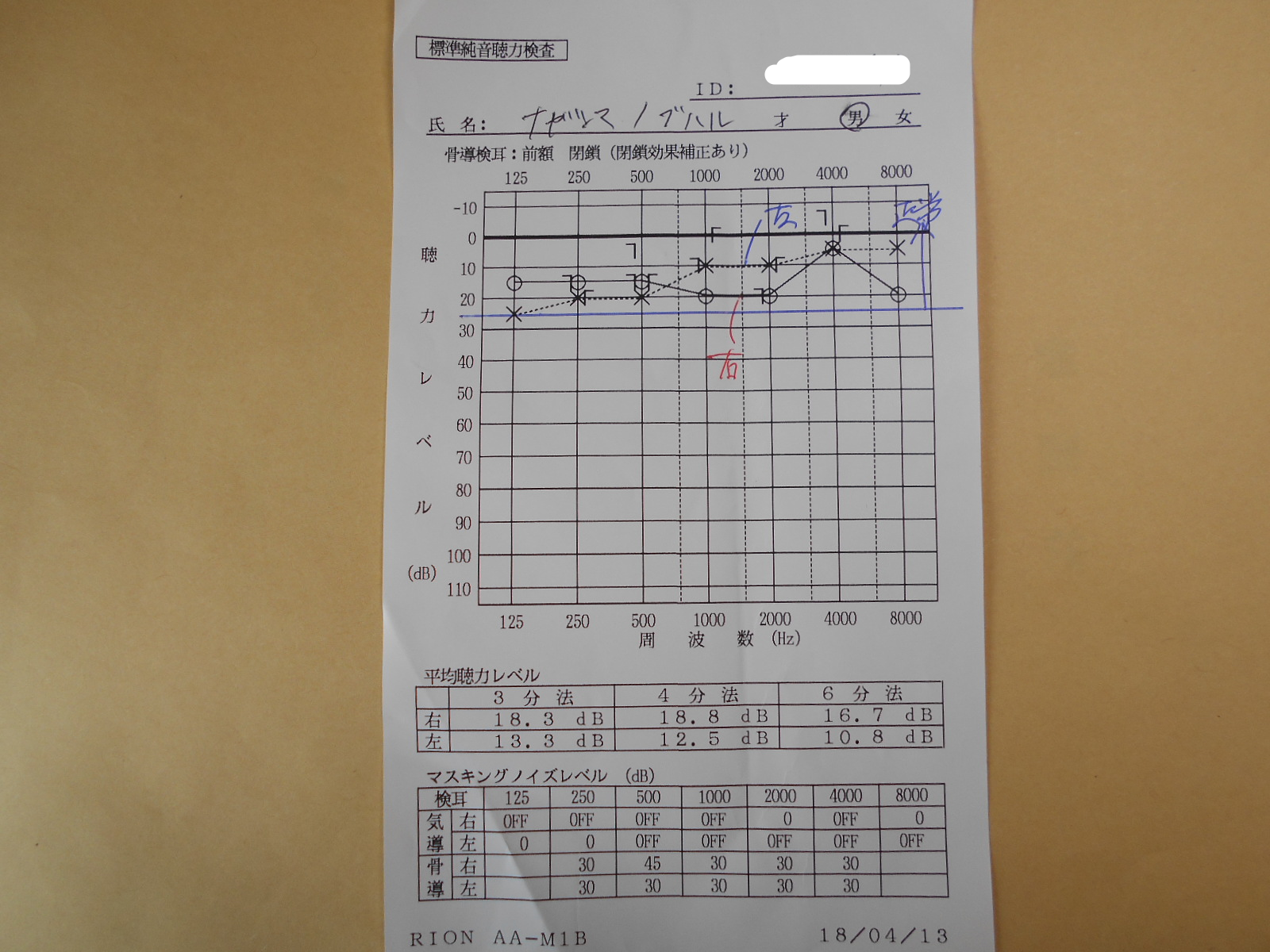
原因不明の難病・突発性難聴になってしまった件
平成30年3月24日、午後11時30分頃、「今日も一日歩いて疲れたから、早めに寝よう」と考えていたとき、突然、左の耳に異変が…。 スイッチが入ったように、ピーという音がいきなり聞こえたのです。ただ、前にも同じような耳鳴りの経験があったので、寝れば治るだろうとそのまま寝てしまいました。 翌朝、枕もとで、けたたましいカラスの鳴き声が。思わず飛び起きて、周りを見回してしまいました。 まるで、部屋の中に数羽のカラスがいて、一斉に大声で鳴き始めたような臨場感。すぐそばで羽ばたく音も聞こえて、一瞬、カラスに取り囲まれたのか、と思ってしまいましたね。 もちろん、そこにあるのはいつもの汚い部屋の風景。 悪い夢を見たのかと思ったものの、まだカラスの鳴き声がすぐそばで聞こえている。 朝食を食べているときも、水が流れる音、誰かの話し声、車の走行音、子供たちが走る音など、日頃はあまり聞こえない音が耳に飛び込んでくるのですよ。 疲れているのかもしれない。 気分を変えてみようと、外出することにしました。ついでに、図書館へ寄って、本を返そうかと。 外へ出て、道路を歩いていると、音の大洪水が押し寄せてきました。 いつもは閑静な住宅街の道。行きかう歩行者もそれほど多くない。なのに、老人たちの話声や子供たちの笑い声、犬が吠えている声などがすぐ近くに聞こえるのです。 そこへ救急車のサイレンが…。 すぐ近くに聞こえたので、立ち止まって救急車を探してしまいました。ところが、周りを見回しても姿が見えない。 普通、これだけ近くにサイレンが聞こえたら、歩行者は立ち止まって注目しますよね。 ところが、誰も立ち止まらず、何事もなかったように歩いているのです。 これは、ちょっとヤバイかも。 古い神社の境内にあるベンチで落ち込んでいると、突然、背中の近くで赤ちゃんの泣き声が…。 見回すと、赤ちゃんはいなくて、傍にお地蔵さまが佇んでいるのでした。 昔の怪談に出てくるようなシチュエーションですが、自分の体がどういう状態になっているのかは薄々気づいていました。 これは、耳の病気であり、伝音部ではなく、感音部に障害が起きているのだと…。 ちなみに、伝音難聴は、外耳や中耳など音を伝える部分に機能障害があるケース。感音難聴は、内耳や聴神経など音を感じる部分に障害があるケースです。 上記の何の脈絡もない音の数々は、小さくても実際に耳に入っている音なのでしょう。道路に川が流れているように感じても、下を流れる下水の音かもしれないと思いました。 これら大量の音を脳が取捨選択しているから、私たちはパニックを起こさないでいられるのですね。 難聴は耳が聞こえづらい状態ですが、こんな変な聞こえ方をしているのは、耳が拾った音の信号を脳へ伝える神経に障害が起きているのではないか。 すると、突発性難聴という病気が思い当たります。 片耳だけに起きた障害であることと、突然発症したという点からも明らか。 突発性難聴という病気を知らなかった昔の人は、上記の症状から、怪談話を創作したのかもしれませんね。 それはそうと、そんなことを考えている場合ではありませぬ。 医療ライターをしていることを思い出し、昔書いた病気の本を取り出して「突発性難聴」の項を読んでみました。こちらのブログでも以前紹介した文章です。 それは、こちら。 そういえば、浜崎あゆみさんもこの病気を発症されたのでしたね。最近では、キンキの堂本剛さんも。 その時点で、自分が、こんな有名人がなる病気にかかるのかと思いました。しかし、突発性難聴は、私の年代が一番多いものの、老若男女かかわらず、誰でも突然発症する特徴があるのですよ。 病気の治療で、一番大切なのは、発症後なるべく早く治療を開始すること。 文章を書いたときは、まさか自分が発症するとは思ってなかったのですが、その言葉の重みをひしひしと感じます。 なるべく早くとは、少し抽象的ですが、ネットで検索すると、遅くとも1週間。ベストなのは48時間以内に治療を開始することだとか。 1ヶ月を経過すると、回復の見込みは大幅に減少するのですか。 今日は日曜日なので、仕事の終わった明日の午後でも耳鼻科に行こうと考えてその日は寝たのでした。 翌朝起きると、意外に調子は悪くない。 相変わらず、難聴や耳鳴りは続いていましたが、少し昨日より改善したような。 結構仕事がたまっているので、2~3日後でも大丈夫だよね、などと考え始めました。 この時期は、花粉症患者で耳鼻科は超満員になっているだろうし…。 それでも手遅れになって後悔はしたくなかったので、ネット検索で受診の時期を調べてみました。 すると、ヒットしたのはこのページ。『48時間が勝負! 発症すると怖い『突発性難聴』は全て投げ捨て病院へ』 読んでいるうちに、青くなり、冷や汗がたれていることに気づきました。 そのまま事務所を飛び出し、近場の耳鼻咽喉科へGO! 案の定、耳鼻科の待合室は、花粉症患者であふれんばかり。こっちは難病で来ているのに、花粉症程度で受診するなよな…などと、日頃花粉症で大騒ぎしているくせに勝手なことを考えつつ、待つこと一時間半。 ようやく順番が回ってくると、医師は問診の後、耳を診察しました。そのあと、聴力検査。 折れ線グラフの上が正常な右耳です。そして、下が病気の左耳。左耳は、中等度の難聴に当たるらしい。 検査結果を見て、医師は思った通り、突発性難聴だと病名を告げました。そして、なんと「これは、難しいかもしれない」というコメントが。 48時間以内に受診すれば回復すると思い、割と、気楽に構えていたのですよ。実際は、それより10時間も早い38時間で受診したのに。 突発性難聴の完治率は、3分の1らしい。3人に1人は症状が改善するものの、難聴や耳鳴りの後遺症が残るのだとか。 なんと、3人に1人は、ちゃんと治療しても治らないのですか。 もちろん、上記の完治率は知っていましたが、治療しなかった人が治らないのだと思っていました。 医学が進歩した現在でも、治療しても3人に1人も治らない病気があるなんて。 この先、どうなったかはまた次回。実はまだ治療中ですので、治るかどうかはわかりませぬ。 こういう過酷な状況に陥っていても宣伝です。「セーラー服と糖尿病」「セーラー服と糖尿病2」好評発売中。 突発性難聴と糖尿病は関係ないと思われるかもしれませぬ。しかし、糖尿病は、この病気の治療方針に影響を与える病気なのですよ。 是非、ご覧ください。
2018年03月29日
コメント(2)
-

シリーズ第2弾!「 セーラー服と糖尿病2 糖尿病の食事指導編 」出版のご案内
こんにちは。 先月発売の「セーラー服と糖尿病」に続くシリーズ第2弾!「セーラー服と糖尿病2 糖尿病の食事指導編」が出版されました。「セーラー服と糖尿病」シリーズは、医療の専門家と女子高生の会話形式です。忙しい人でも簡単に、糖尿病のメカニズムを理解できるという意図で作られました。 ビジネス書のノウハウと罪のないユーモアで、通勤電車の車内や休憩時間など、どこでも気軽に読むことができるのが特徴ですよ。 本書のサブタイトルは、「実例と会話形式で、誰でもやさしく糖尿病の食事療法の基礎知識が身につく」。 糖尿病のメカニズムを勉強したあとは、いよいよ糖尿病対策の実践編ですね。 前作でも書いたように、糖尿病は、他の病気よりも、患者さんが自主的に治療に参加する部分が大きい病気と言えます。 その中でも、食事療法は、2型糖尿病の人に特に重要で、きちんと続ければ薬物療法より効果があるという報告もあります。 糖尿病予備軍の人にとっては、食事と運動に注意するだけで、この先健康な人生を送れると言っても過言ではありませぬ。 三度の食事の際、食べるものが自分の体にどんな影響を及ぼすのかを知っているか、知らないかは、ほんのちょっとした違いです。 しかし、食事は、生きている限り毎日するもの。多少煩わしくても毎日健康を考えて食べていれば、数年後には大きな差になります。 そのひと手間が、かけがえのない健康を手に入れるパスポートではないでしょうか。 本文は、以下のサンプルの通り、ほとんどが会話形式。所どころ、シュールなユーモアが散りばめられていますが…。 今回は、新キャラクターとして、管理栄養士の先生が登場します。前作では、院長先生が女子高生にやられっぱなしでしたが、今回はどうなりますか。 ◆本文より◆< カロリー計算しなくても、血糖値を下げる裏技 > ♥ なっちゃん「うちのお父さんみたいな糖尿病予備軍の人たちが簡単にできる食事のコツってないですか?カロリー計算をしなくて、血糖値が下げられればベストなんですけど」 本来はきちんとカロリー計算をして血糖値をコントロールするのがベストなの。ただ、カロリー計算をするのが面倒だという理由で、食事に気をつけていない人も少なからずいるみたいね。 もっとも、会社に勤めている人たちはお付き合いもあるし、ばっちりカロリー計算をした食事メニューを作っても長期間にわたって守れる人は多くないのもわかるような気もするわ。♥ なっちゃん「そうですよ。もっと簡単で、ベストとは言えないまでもベターな方法を教えてください」 カロリーを抑えることはもちろんだけど、バランスよく食べることが大事なのよ。それはさっき話した、糖質にたんぱく質、脂質、それからビタミンとミネラルを加えた5大栄養素と食物繊維をまんべんなく摂ることね。♥ なっちゃん「でも、それらをまんべんなく食べようと思ったらやっぱりカロリー計算が必要になってくるんですね」 もちろん『食品交換表』を使って完璧にやればベストに近いんだけど、もしそれが大変だったら、洋食や中華から和食中心の食生活に切り替えられればベターなバランスになると思うわ。 ♥ なっちゃん「なるほど、洋食や中華はおいしいけれど、こってりした料理が多いですからね」 洋食や中華は、たんぱく質や脂肪が多い傾向があるのよ。それに対して和食はあっさりした料理が主流だから、自然にカロリーを少なくできるわけ。昔から「一汁三菜」って言われる和食は、栄養のバランスのとれたヘルシー食なのよ。♥ なっちゃん「そういえば昔は糖尿病になる人が少なかったんですよね。和食だから当然主食はご飯ですね。あと、おかずは、どんなものを食べたらいいんですか?」 (以下略)◆目次より◆はじめに登場キャラクター紹介第1章 お父さんの血糖値は、食事でコントロールできるの?1.血糖値は、やみくもに下げるだけじゃいけない2.お父さんに適した1日の食事量はどんだけ?3.無理なく1か月で1kgやせるには、どうすればいいの?< 糖尿病にならないためのチェックポイント1 >第2章 血糖値を改善するには何を食べればいいの?1.「食品交換表」の6つのグループって、何?2.血糖値管理のキモ・糖質を多く含む食品とは3.体の細胞を作る必須の成分・たんぱく質を多く含む食品とは4.肥満の元凶?脂質をまったく食べなかったらどうなるの?5.脂質にも、正義の味方と悪玉がいるってホント?6.ビタミン、ミネラル、食物繊維が豊富なおすすめの野菜とは7.なぜ食物繊維が、血糖値の改善に効果があるの?8.体によい食物繊維の摂取量が、昔より大幅に減ってしまった理由< 糖尿病にならないためのチェックポイント2 >第3章 血糖値が改善するには、どれくらい食べてもいいの?1.「食品交換表」のモノサシが、80Kcal=1単位の理由2.血糖値の管理には、何をどれだけ食べるかだけではなく、いつ食べるかも重要3.「食品交換表」で、バランスとカロリーを考えた献立の作り方4.食品の量とカロリーの微妙な関係5.血糖値を上げにくい食事の仕方6.カロリー計算しなくても、血糖値を下げる裏技7.血糖値が高い人は、高血圧にも御用心< 糖尿病にならないためのチェックポイント3 >第4章 知っているのと知らないのでは大違い、血糖値に効くノウハウ集1.外食料理の主役を肉から魚に変えると、こんなお得が2.外食の傾向と対策3.飲み物や果物の中には、意外と高カロリーのものが…。4.太らないお勧めのおやつって、何?5.アルコールの傾向と対策< 糖尿病にならないためのチェックポイント4 > 血糖値が気になる方にお勧めの糖尿病予防の入門書です。「セーラー服と糖尿病: 実例と会話形式で、誰でもやさしく楽しく糖尿病の食事療法の基礎知識が身につく」 是非、ご覧いただければ幸いです。 よろしくお願い申し上げます。 永嶋 信晴
2018年03月22日
コメント(0)
-

尿から糖が出たからといって、糖尿病とは限らない。「セーラー服と糖尿病」より。
こんにちは。 本日はまた、拙著「セーラー服と糖尿病」の話題から。 本書の最大の特徴は、誰でも簡単に、糖尿病のメカニズムを理解できるよう、医師と素人代表の女子高生との会話形式であること。 そこで、今回は本文からのサンプル原稿をご紹介しようか、と…。 登場キャラクターは以下の二人。なっちゃん(本名:樋口奈津子) 医療に興味を持ち、将来看護師になることを夢見ている元気な女子高生。おじいさんが脳卒中で入院したとき、毎日お見舞いに通っているうちに院長先生と仲良くなる。今回は、お父さんの血糖値のことで院長先生からアドバイスを受けることになったものの…。病院の院長先生 医学博士で、数多くの成人病の診察を行ってきたベテラン医師。わかりやすい説明と気さくな人柄で地域の患者さんからの信頼は厚い。しかし、現代っ子のなっちゃんにいつも振り回される。 ここから、サンプル原稿ですよ。♡ なっちゃん「糖尿病って、有名な病気ですけど、そもそもどんな病気なんですか。病名からすると、おしっこが甘くなるイメージですけど」 糖尿病は、病名から「尿に糖が出る病気」だと思っている人が多いけれど、血液の中の糖分が多いことが問題なんだ。おしっこに糖が出るのは、血液中の糖分が高くなった結果として出てしまうわけ。ただ、おしっこから糖が出たからといって、必ず糖尿病だと言うわけでもない。♡ なっちゃん「じゃ、糖尿病というネーミングが当てはまらないじゃないですか」 糖尿病という名前がつけられたのは、18世紀なんだよ。尿がたくさん出て、その尿には甘みがあるということで、ディアベテス・メリトスと西洋で名づけられた。ディアベテスは絶えまなく水が流れ出るという意味、そしてメリトスは蜂蜜という意味だ。「糖尿病」というネーミングは、その日本語訳だよ。♡ なっちゃん「日本語より、外国の言葉のほうがロマンチックに感じるわ」 ところが20世紀に入って、血液中の糖分を正確に測れるようになってくると、血液中の糖分が増えなくても尿に糖が出るグループがいることがわかったんだ。♡ なっちゃん「えっ? そういう人たちは、血液中の糖分が正常だから糖尿病ではないということですか」 その通り。健康な人は、血液中の糖分は腎臓で再吸収されて尿の中には出てこない。ところが、生まれつき腎臓の再吸収能力が低い人は、血糖値が正常でも尿の中に糖分が出てくることがある。これは腎臓の病気で、糖尿病ではないんだ。話が難しくなってくるからこれくらいにしておくけど。♡ なっちゃん「つまりおしっこから糖が出たからといって、糖尿病とは限らないということですね。だったら、こんなまぎらわしい名前をつけなければよかったんですよ」 だから、かつては血糖値が高い状態を言う「高血糖病」という病名に変えたらどうかという意見もあったんだ。だけど、糖尿病というネーミングが古くから世間に浸透していたから、いまさらということで反対する人たちが多かった。♡ なっちゃん「確かに、見栄晴や谷隼人、宮崎美子が一時芸名を変えて、また元に戻したことがありましたね。やっぱり一度イメージが定着すると変えるのは難しいのかも」 相変わらず芸能通だね。♡ なっちゃん「そんなことより、ホントにこのままだとお父さんが糖尿病になる可能性があるのですか。少し太ってきただけで、あとは前と全然変わりませんよ。血糖値が少しくらい高くても、お腹が痛いとか、どこかがかゆいとかなければ大丈夫なような気もしますけど…」 血糖値は、多少高くても、自覚症状のまったくない人がほとんどなんだ。病気が進んで糖尿病になっても、よほど悪くならない限り自分が病気だとは気づかない。♡ なっちゃん「最初は自覚症状がないなんて、ガンみたいですね。でも、ガンほど怖い病気とは思えないんですけど」 ガンはもちろん怖い病気だけど、最近は検査や治療法が進歩して、早期発見して適切な治療を行えば完治させることも可能になった。ところが糖尿病は、境界型糖尿病で早期に治療をはじめた場合を除いて、現時点では、一度病気になると完全に治るということはないんだよ。♡ なっちゃん「えっ?不治の病なんですか?」 また極端だね。糖尿病は、遺伝的な体質をベースにして、いろんな誘因が働いて発症すると言われているんだ。遺伝的な体質は一生変わることがない。だから、一時的に血糖値が下がっても、一生自分で気をつけていかなければならないという意味だよ。♡ なっちゃん「えっ? 糖尿病って遺伝するんですか? と言うことは、もしお父さんがこのまま糖尿病になったら、私も糖尿病になるかもしれないんですよね。これは大変。今日から何としてもやせさせないと」 話は最後まで聞いてよ。糖尿病になりやすい体質が遺伝すると言ったけど、病気そのものが遺伝するとは言ってないよ。なりやすい体質に、いろんな要因が重なることによって発症するんだ。だから、もし糖尿病になりやすい体質があったとしても、その要因をシャットアウトすることで、糖尿病になる可能性をぐっと下げることができるんだよ。♡ なっちゃん「そうか。私はお父さんと違って大食いしませんからね。でも、自覚症状はほとんどないんですよね。だったら無理に努力しないで、ハニーブラッドのまま生きてゆくのも一つの生き方だと思うんですけど」 何?ハニーブラッドって。ルー大柴みたいな英語だね。検査結果を見て、「また、血糖値が高めだ」と落ち込むだけの影響だったら、何も言わないよ。残念ながら血糖値が高いまま放っておくと、困ったことが体に起きてくるんだ。♡ なっちゃん「甘い雰囲気に誘われて、異性が集まってきて困る、みたいな?」 だったら良いんだけどね。血糖値が高い状態が続くと、体中の毛細血管が徐々に障害を受ける。同時に動脈硬化が進んで、いろんな合併症を引き起こすんだ。♡ なっちゃん「えっ? たとえばどんな病気ですか?」( 本書へ続く。) …ということで、血糖値が気になる方にお勧めの糖尿病予防の入門書。 「セーラー服と糖尿病: 血糖値の上がったお父さんを救うため、女子高生が糖尿病の謎に挑む」 ご興味のある方は是非。 よろしくお願い申し上げます。 永嶋 信晴
2018年03月02日
コメント(0)
-

糖尿病予防の最短ルートは内臓脂肪を減らすこと。「セーラー服と糖尿病」より。
こんにちは。 本日はまた、拙著「セーラー服と糖尿病」の話題から。 私は、今から15年ほど前、糖尿病予備軍であった時代があります。 当時、周りから急に「太ったね」と言われていましたが、個人的にはまったくその実感がありませんでした。 毎日、筋トレやウォーキングを続けており、ウエストは増えたものの、お腹の脂肪を手でつまむことはできない状態。 太ったというより、体が大きくなったという認識でした。体重が増えたのは筋肉がついたからだろうと思っていたのです。 ところが、数か月後、たまたま健康診断で血液検査をして、その結果に青くなりました。 ほぼすべての数値が基準をオーバーしており、中でも血糖値は、医師から、このままでは確実に糖尿病になると言われるレベルでした。 そのときになってようやく、昼食後、激しい睡魔に襲われるなどの不調があったことに気づいたのです。 内臓脂肪は、皮下脂肪と違って指でつまむことはできません。本人は太ったという認識がないのですよ。 恐ろしいのは、医師が指摘する糖尿病の数々の弊害でした。 幸いにも、当時は医療関係の仕事をしており、医師からアドバイスを受けたり、豊富な医学書を読んだりできる環境にあったこと。 健康を取り戻すために、まず取り組んだのが糖尿病のメカニズムを理解することでした。 糖尿病は、他の病気よりも、食事や運動など患者が自主的に治療に参加する部分が大きい病気と言えます。発病や悪化する仕組みを理解すれば、糖尿病を予防するインセンティブが維持できると考えたのです。 医師の指示も、病気のメカニズムがわかっていれば、納得して受け入れることができるのではないでしょうか。 結果的に、この取り組みは大成功でした。 薬に頼ることなく、半年で血糖値を正常値に下げることができました。そればかりか、その後15年間、一度も血糖値が基準値を超えたことがありません。 体重も、増えそうになると、すぐ自主規制して、無理なく減量に取り組むことができます。 これらの成果はすべて、糖尿病のメカニズムを理解したことで、内臓脂肪を増やす生活習慣に対処できているからだと感じています。 昨年の国民健康栄養調査によれば、糖尿病の可能性を否定できない人たちが初めて1,000万人の大台に乗ったというニュースが注目を集めました。 ところが、同じ調査で、糖尿病患者は増えているものの、糖尿病予備軍が前回調査時より100万人も減ったそうです。 その理由として、2008年度から始まったメタボ検診による予防効果が出ているのではないかと考えられています。 メタボ検診の大きな目的は、内臓脂肪を減らそうというもの。 詳しい評価はまだ先ですが、今回の調査結果は、内臓脂肪を減らすことが糖尿病を回避する最短ルートを示していると言えるのではないでしょうか。 ただ、病気のメカニズムを理解するのが予防に効果的と言っても、専門書的な内容の本を読むには敷居が高いと感じる人たちも多いでしょう。糖尿病世代と言われる中高年は皆忙しく、使える時間も限られています。 そこで本書では、誰でも簡単に、糖尿病のメカニズムを理解できるよう、医師と素人代表の女子高生との会話形式にしました。 医師のアドバイスのもとに血糖値が改善してゆく過程がリアルに感じられるよう、実例にあげた登場人物のおとうさんの身長、体重、血液検査の数値は、私が糖尿病予備軍であった頃の数値です。 このようにビジネス書のノウハウを生かし、素人目線で書かれた病気の本は少ないような。 かつて、四苦八苦しながら糖尿病の本を読んでいるとき、罪のないユーモアをまじえつつ、気軽に寝転びながら読める入門書があったらいいなと思いました。一度、最低限の知識と病気全体のイメージをつかんでしまえば、専門家の書かれた本も意外とすんなり頭に入ってくるのではないか、と。 …ということで、医学の進歩についていくのに悪戦苦闘しながら完成したのが本書「セーラー服と糖尿病」です。 登場キャラクターは以下の二人。なっちゃん(本名:樋口奈津子) 医療に興味を持ち、将来看護師になることを夢見ている元気な女子高生。おじいさんが脳卒中で入院したとき、毎日お見舞いに通っているうちに院長先生と仲良くなる。今回は、お父さんの血糖値のことで院長先生からアドバイスを受けることになったものの…。病院の院長先生 医学博士で、数多くの成人病の診察を行ってきたベテラン医師。わかりやすい説明と気さくな人柄で地域の患者さんからの信頼は厚い。しかし、現代っ子のなっちゃんにいつも振り回される。 樋口奈津子というネーミングは、文学史に興味のある人はピンとくるかもしれませぬ。リアルの樋口さんも、台東区にある彼女の記念館へ行って残された手紙などを見ると、結構キャビキャビギャルだったのがわかります。 血糖値が気になる方にお勧めの糖尿病予防の入門書。 「セーラー服と糖尿病: 血糖値の上がったお父さんを救うため、女子高生が糖尿病の謎に挑む」 ご興味のある方は是非。 よろしくお願い申し上げます。 永嶋 信晴
2018年02月24日
コメント(0)
-

血糖値が気になる方に。「セーラー服と糖尿病」出版のご案内
こんにちは。 本日は、新刊「セーラー服と糖尿病」のご紹介です。 タイトルは、一世を風靡した映画と小説「セーラー服と機関銃」のパクリなのは一目瞭然。 ふざけたタイトルだと怒られそうですが、個人的には、この本のイメージをもっともよく表している言葉だと気に入っておりまする。 本書のキャッチフレーズは、「実例と会話形式で、誰でもやさしく楽しく糖尿病予防の知識が身につく」というもの。 糖尿病は、他の病気よりも、食事療法や運動療法など、患者さんが自主的に治療に参加する部分が大きい病気だと言えます。 血糖値をうまく管理している人は、糖尿病のメカニズムに習熟しているケースが少なくありません。 同じように、糖尿病の仕組みを理解することで、日々襲ってくる発病や悪化のリスクに自ら対処することができるのではないでしょうか。 ということで、本書は、忙しい人でも簡単に、糖尿病のメカニズムを理解できるよう、医師と素人代表の女子高生との会話形式にしてみたのです。 会話形式で、硬い内容をわかりやすく解説した本として、かつて、経済のニュースがよくわかる本のシリーズがありました。 もちろん、それも意識したのですが、このスタイルを思いついたキッカケは、ある有名脚本家の喜劇の台本です。 図書館で借りて、ニタニタ笑いながら読んでいるうちに、登場人物のセリフや内容がすっかり頭に入っていることに気づいたのです。 この形式で実用書を作ったら、わかりにくい事柄も、すんなり理解できるのではないか、と。 当時は、今より8キロ以上も太っていて、血液検査を受けたら、このままでは確実に糖尿病になる、と言われていました。 本の中で、実例にあげた登場人物の身長、体重、血糖値などは、実際に糖尿病の予備軍であった私の数値です。 原稿を書き進めるにしたがって、医師のアドバイスのもとに血糖値が改善してゆく過程がリンクしていたのを覚えています。 結果的に、薬に頼ることなく、半年で血糖値を正常値に下げることができました。 そればかりか、その後15年間、一度も血糖値が基準値を超えたことがありません。体重も、増えそうになると、すぐ自主規制して、無理なく減量に取り組むことができます。 これらの成果はすべて、糖尿病のメカニズムを理解したことで、日々襲ってくるリスクに対処できているからだと感じています。 当時の原稿をリライトしてみて、糖尿病治療の進歩に驚きましたね。 出版の直前まで、何度も原稿の書き直しを余儀なくされました。2018年は戌年ですが、まさに医学の進歩もドッグイヤーだと実感した次第です。 さて、本文は、以下のサンプルの通り、ほとんどが会話形式。所どころ、シュールなユーモアが散りばめられていますが…。◆本文より◆< 血糖値の再検査って、どんなことをするの? > ♥ なっちゃん「ところで先生、今度お父さんが受ける血糖値の再検査って、どんなことをするのですか?」 再検査でよく行われるのは、「ブドウ糖負荷試験」だよ。これは、空腹時の血糖値を調べてから75グラムのブドウ糖溶液を飲んで、1時間後と2時間後の血糖値を調べるんだ。♥ なっちゃん「そんな甘いものを飲んだら、血糖値が上がってしまうじゃないですか。なんか、まずそうだし…」 食後の血糖値の上がり具合を調べる検査だから、当然だよ。それにサイダーみたいな味で、結構おいしくて飲みやすいと言われている。♥ なっちゃん「血糖値の検査って、いつもお腹がすいているときにするんですね。それはブドウ糖溶液をおいしく感じてもらうためですか?」 新しい解釈だけど違うね。ブドウ糖負荷試験は、糖尿病かどうかを診断するために行うんだ。糖尿病の人は、健康な人に比べて血糖値が大きく変動することがある。たとえば、空腹のときは誰でも血糖値が下がるわけ。糖尿病の患者さんでも、健康な人と同じくらいまで下がることがあるんだよ。♥ なっちゃん「お腹がすいているときは、健康な人か糖尿病の人か、見分けがつかないこともあるんですか」 そう。そのため、糖尿病の検査をするときは、条件を一定にして行う必要があるんだ。ブドウ糖溶液を飲むと誰でも血糖値が上昇するよね。ただ、健康な人は、それほど血糖値は上がらないし、2時間も過ぎれば元に戻る。ところが糖尿病の患者さんは、一度上がった血糖値がなかなか下がらないんだ。♥ なっちゃん「どうして下がらないんですか?」 (以下略)◆目次より◆はじめに登場キャラクター紹介プロローグ第1章 なぜ、お父さんの血糖値が上がったの?1.血糖値の意味と正常範囲2.おしっこから糖が出たからといって、糖尿病とは限らない3.血糖値が高いままだと、どんな病気が起きるの?4.糖尿病が命にかかわる病気と言われる理由5.糖尿病になると、痛みに鈍感になるってホント?6.血糖値の再検査って、どんなことをするの?糖尿病にならないためのチェックポイント1第2章 お父さんの血糖値を上げた犯人は誰だ!1.お父さんの再検査の結果は…。2.一夜漬けで血糖値を下げたのが見破られた理由3.お父さんの一日のカロリー摂取量は?4.糖尿病予防のため、一日に食べてよい量の目安を知るには5.三度の食事やおやつ以外のつまみ食いにご用心6.血糖値を下げる唯一のホルモンって何?7.血糖値の管理人は、島で作られる?糖尿病にならないためのチェックポイント2第3章 糖尿病は、大きく4つのタイプに分けられる1.糖尿病は、ブドウ糖の誘導係員に問題あり?2.日本で最も多い糖尿病のタイプは、どんな要因で発症するの?3.ほかの病気が原因となって発病する糖尿病もある4.省エネ設計の民族の悲劇5.日本で糖尿病が急増している理由糖尿病にならないためのチェックポイント3第4章 糖尿病のリスク要因を知って、対策を立てよう1.どうして年を取ると、糖尿病になりやすいの?2.食べ過ぎや肥満のほかにも、こんな糖尿病の危険因子が…3.糖尿病と生活習慣の深い関係4.皮下脂肪と内臓脂肪、糖尿病になりやすいのはどっち?5.メタボが、命にかかわる病気の誘因となる理由6.忘れた人も多い?メタボリックシンドロームの診断基準7.リスクは高いけれど、食事と運動で改善しやすい内臓脂肪糖尿病にならないためのチェックポイント4著者プロフィール ビジネス書のノウハウと罪のないユーモアで、通勤電車の車内や休憩時間など、どこでも気軽に読むことができますよ。 血糖値が気になる方にお勧めの糖尿病予防の入門書です。「 セーラー服と糖尿病: 血糖値の上がったお父さんを救うため、女子高生が糖尿病の謎に挑む 」 ご興味のある方は是非。 よろしくお願い申し上げます。 永嶋 信晴
2018年02月19日
コメント(0)
-
胆石症は、胆嚢炎、胆管炎とコラボで起きる場合もある
明けましておめでとうございます。 昨年は大変お世話になり、ありがとうございました。 本年もよろしくお願い致します。 お正月は、例年通り、戦国時代の山城へ初詣に行ってきました。 今年は、前から行きたかった、埼玉の名城・小倉城をチョイス。 戦国時代の関東には珍しい石垣があるというということで、城ヲタクの間では人気のある城のひとつですね。ただ、ネックは最寄駅から延々と歩かなければいけないこと。 それでも、足には自信があるので、遠回りして嵐山渓谷の景観を楽しみつつ、お昼過ぎには到着することができました。 今年は、崖から落ちたり、イノシシに遭遇したりすることなく、じっくりと城跡を堪能できて良かったです。 思いのほか順調に行ったので、そこから別の城跡を見ようと色気を出したのですよ。 ところが、その後、道を間違えて山奥へ迷い込んだり、強風の中、田んぼの畦道を延々と歩いたり…。ようやく駅にたどり着いたときはヘトヘトになっていました。 あれから3日たった今、風邪をひいて、朝からティッシュを箱の半分も使う羽目に。 花粉シーズンの前なのに、体中の鼻水をすべて使い果たしてしまった感じです。正月に無茶をして、年の初めに出鼻をくじかれるのは毎年のことですが…。 来年の正月は、安らかに過ごしたいと思う今日この頃。 さて、今年最初の病気予防のネタは、胆石症です。 人間ドックで胆石を指摘され、驚いたという人は少なくないでしょう。 体の中で石が作られるとは驚きですが、石は肝臓で作られた胆汁の成分が変化して固まったものです。 作られる成分によって、コレステロール結石、カルシウム結石、ビリルビン結石などに分類されます。最近は、食生活の欧米化に伴い、コレステロール結石が多くなってきました。 胆石がよく作られる胆嚢は、茄子のような形をした器官で、肝臓の下に張り付くような形であります。 肝臓で作られた胆汁は、一度胆嚢の中に濃縮して貯蔵され、必要に応じて胆嚢は収縮して胆汁を十二指腸へ送り出し、腸における脂肪分の消化を助けているのです。 胆汁の通り道を総称して胆道と言い、便の色が茶色いのは胆汁の色に由来しています。 胆石症は、胆嚢や胆道の中に石ができる病気ですが、その詳しい原因はわかっていません。 一般に、加齢や高脂血症、糖尿病、肥満、妊娠などが原因になると言われています。女性に多く見られ、経口避妊薬や急激なダイエットも影響していると考えられています。 胆石があると、胆道の胆汁の流れが滞り、腸内の細菌が逆流して胆嚢や胆管が細菌に感染しやすくなります。 これが胆嚢炎や胆管炎で、胆石症と合併することが多い理由です。 胆石症は無症状のことが多いですが、胆道に結石が詰まると、右の上腹部に激痛が襲います。 また吐き気や嘔吐、悪寒、発熱などが起きることがあります。胆のう炎、胆管炎の症状も、胆石症とほぼ同じで、右上腹部痛や発熱、黄疸などの症状が現れます。 <今日のポイント > ●超音波検査で発見されやすい ・胆石は肝臓で作られる胆汁の成分が変化して固まった物・食生活の欧米化に伴い、コレステロール結石が増える・腸内の細菌が逆流し、胆嚢や胆管が細菌に感染する 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2018年01月05日
コメント(0)
-
腸閉塞は、放置するとショック状態を起こすこともある
こんにちは。 あっという間に師走になってしまいました。 今日は久しぶりに、病気予防のネタです。 本日の病気のテーマは、腸閉塞。 腸閉塞は、小腸や大腸の腸管が、さまざまな原因によって塞がってしまう病気です。 食べ物や消化液、糞便、ガスなどが腸を通過できなくなり、やがて便や排ガスが腸の中に充満してしまうのです。 原因は、腸管の中が塞がる機械性腸閉塞と腸管の麻痺やけいれんで起こる機能的閉塞の二種類に分けられます。 機械性腸閉塞はさらに、単純性腸閉塞と複雑性腸閉塞に分けられます。 前者は、手術後の腸の癒着や腫瘍、胆石や便が詰まって起きるもので、後者は腸がねじれる腸捻転や腸重積のように腸管の血行障害を起こすものです。 症状は、腹痛や吐き気、嘔吐、お腹が張るなどで、さらに重くなるとお腹が張って呼吸がしにくくなったり、脱水症状が起きたりすることもあります。 治療しないと腹膜炎や腸内の細菌が増殖して血管に入ると敗血症やショック状態を起こし、命にかかわる状態にもなりかねません。 腸閉塞には確実な予防法はありませんが、腸に負担をかけないよう暴飲暴食や便秘を避け、よく噛んで食べる、お腹を冷やさないことなどが大切です。 治療はまず、腸にたまったガスや液体などを排出する必要があります。 そこで、鼻から胃や腸にイレウス管という吸引チューブを挿入し、腸の中に溜まっているものを吸い出して腸管の内圧を下げる、持続的腸吸引法を行います。 大腸がんなどで単純性腸閉塞症が起きている場合は、開腹手術によって詰まった部分を除去し、腸管内を便が通過できるようにします。 複雑性腸閉塞や重症の腸閉塞は、緊急手術が必要になることもあります。 <今日のポイント > ●まず腸管の内圧を下げる治療 ・治療しないと、腹膜炎や敗血症を起こすこともある・治療には、腸にたまったものを排出する持続的腸吸引法・複雑性や重症の腸閉塞は、緊急手術が必要になることも 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年12月25日
コメント(0)
-
虫垂炎は治療が遅れ、重症化すると厄介な病気に
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、虫垂炎。虫垂とは、いわゆる「盲腸」ですね。 虫垂は、大腸の入り口部分にある盲腸の先に付く十センチ足らずの突起です。 そこに炎症が起きるのが虫垂炎で、昔から盲腸炎と呼ばれるポピュラーな病気です。 炎症が起きる原因について昔からさまざまな学説がありますが、詳しいことはわかっていません。 一般には便や異物、腫瘍、細菌、ウイルスの感染などで虫垂が詰まり、虫垂への細菌感染が生じて発症するのではないかと考えられています。 従って虫垂炎の予防には、食物繊維を豊富に含んだ食物を多く摂って、便通を良くすることが大切です。 虫垂炎は、十代から三十歳くらいの青少年期に多く発病します。 症状は、最初上腹部が痛み、吐き気や嘔吐、微熱があります。 痛みはやがて虫垂のある右下腹部に移って激しくなり、吐き気や嘔吐などの症状も強くなります。 治療が遅れると、虫垂は破裂し、細菌を含んだ腸の内容物が腹腔内へ漏れ出して腹膜炎を起こして死に至ることもあります。 合併症を起こす危険もあり、腹痛が始まったら我慢せずに早めに受診することが大切です。 治療は、手術して虫垂を取ってしまうのが一般的です。 最近は、腹部に数箇所穴をあけて、虫垂を切除する腹腔鏡下虫垂切除術がよく行われるようになりました。 ただ、炎症が強いときなどは開腹手術になります。 腹腔鏡手術は、開腹手術に比べて体への負担や傷痕が小さく、入院期間も短いというメリットがありますが、全身麻酔のデメリットや執刀医の技量に左右されやすい点もよく理解して手術法を選択する必要があります。 <今日のポイント > ●早めに受診することが必要 ・予防には、便通を良くしておくことが大切・治療が遅れると、腹膜炎を起こして死に至ることも・治療は、手術が一般的 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年12月16日
コメント(0)
-
胃ポリープ、大腸ポリープは、がんのリスクに対処する治療が行われる
こんにちは。 本日は久しぶりに、病気予防のネタです。 病気のテーマは、以前書いた胃と大腸のポリープの予防と治療法。前回の記事はこちらをご覧ください。 さて、胃と大腸のポリープは、がんのリスクに対処した治療が行われます。 大腸ポリープは、がん化しやすい線種ポリープが多く、積極的な切除が検討されます。 これに対して胃ポリープは、がんになることが少なく、2センチ以上の大きさのものや出血しているものを除き、半年に一度くらい検査をしながら経過観察をすることが少なくありません。 便潜血検査や大腸内視鏡検査などで大腸ポリープが発見されると、基本的に5ミリ以上の大きさのポリープは切除の対象になります。 大腸ポリープの治療には、内視鏡治療や手術がありますが、もっとも多いのは、隆起したタイプのポリープに行われる内視鏡的ポリープ切除術です。 これは、肛門から内視鏡を入れ、先端からループ状のワイヤーを出して隆起したポリープの茎の部分にまきつけ、高周波電流を流す事で焼き切る方法です。 切除する時の痛みはありません。 最近では、ポリープを拡大して見られる拡大内視鏡も登場し、その場で、良性か悪性かを判断できるようになりました。 茎のないタイプのポリープには、ポリープの下に生理食塩水を注入して盛り上げ、ワイヤーを引っかけて焼き切る内視鏡的粘膜切除術が行われます。 ポリープが大きかったり、ガンの進行が疑われたりする場合は手術が選択されますが、その場合も開腹しないで腹部に小さな孔をあけて行う腹腔鏡手術が行われるケースが増えてきました。 胃と腸のポリープの予防には、動物性脂肪を避け、食物繊維が多く含まれたものを食べることなどが大切です。 <今日のポイント > ●がんのリスクに対処する治療 ・隆起したタイプのポリープには内視鏡的ポリープ切除術・茎のないタイプのポリープには内視鏡的粘膜切除術・予防には、動物性脂肪を避け、食物繊維を摂る食生活を 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年11月30日
コメント(0)
-

ウォーキングと血管年齢の深い関係 With 世田谷線沿線の歴史散歩
こんにちは。 前回、NHKの「ガッテン」で紹介されたアンチエイジングのノウハウを、自分の体で人体実験していると書きました。 今も、くねくね体操やガニガニ体操を毎日実践しています。ほかにも、過去の回で紹介されたノウハウも、すべて継続しているのですよ。 ただ、どれくらい効果があがっているのか、自分ではよくわかりませんでした。 ところが、先日、血管年齢を調べてもらったところ、信じられない数字が…。 一瞬、器械が故障しているのではないかと思いましたね。 見た目は年相応だし、老眼も年々進んでおりまする。パソコン作業のし過ぎで、肩こりや首こりはすごいし、ストレスがたまると血圧もグンと上がってしまう。 それでも、血管年齢は32歳なのだとか。なんと、実年齢との差は、26歳。 測ってくれた人も驚いていました。 うれしいけど、見た目年齢が32歳なら良かったのに…。 ただ、そう言われてみれば、3万歩のウォーキング程度なら翌日に疲れが残らないし、100メートルダッシュしても、鼻呼吸のまま歩き続けられる。 もしかして、アンチエイジングの成果なのかも。 そういえば10年前に測ってもらったときは、血管年齢が29歳と言われたことを思い出しました。そのときも、器械が故障していると信じて疑わなかったのですが。 ここ10年で、私の血管は、3歳年をとったことになるのですな。 単純計算では、このまま行けば、100歳のとき、40代半ばの血管年齢ですか。 ほとんどSFの世界で、まさに捕らぬ狸の皮算用…。 それはともかく、原因は何かと言われても、正直よくわかりませぬ。 ガッテン以外にも、昔、家庭医学の本を書いたときに、古今東西のアンチエイジングのノウハウを集め、自分の人体実験のメニューに加えて行ったのです。 個々の効果を数値化できていれば、ノーベル賞級の研究テーマなのですが。もっとも、血管年齢以上に、精神年齢が十代前半と、もっとも若返ったような。 血管年齢が若い理由で、これだけは間違いないと思えるのは、やはりウォーキングの効用でしょうね。 子供時代から、人より多く歩いていましたから。 ただ、それは健康のためというより、電車賃を節約するためというせこい理由でした。今でも、目的地まで3キロくらいなら、電車やバスより徒歩を選択しておりまする。 ほかにも、血管年齢に効くアンチエイジング法はいろいろありますが、それはまたいずれ。 …ということで、アンチエイジングに間違いなく効果のあるお散歩ネタです。 実は、お散歩の内容を思い出しながら文章にするのも、脳みそのアンチエイジングにはとても良いそうですね。 今の仕事が一段落したら、また新作にチャレンジしたいです。『 色とりどりのかわいい電車が走る街・吉田松陰ゆかりの東京都世田谷区を歩く 』 それは、こちら。 よろしくお願い致します。
2017年10月26日
コメント(0)
-
がんのリスクに違いがある-胃と大腸のポリープ
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、胃と大腸のポリープです。 ポリープは、皮膚や粘膜から盛り上がってできたイボ状の病変で、大きく分けて腫瘍性と非腫瘍性の二つがあります。 最初は粟粒のように小さいのですが、次第に大きくなって図のようにさまざまな形になります。 胃の粘膜にできるものを胃ポリープ、大腸の粘膜にできるものを大腸ポリープと言います。 胃ポリープに特有の症状はなく、発生の原因も不明ですが、ピロリ菌による胃の慢性炎症が関係しているのではないかと言われています。 最近は、胃の集団検診や内視鏡検査によって、胃ポリープが発見される機会が増えてきました。 胃ポリープは、胃の上皮の過形成から起きる非腫瘍性の過形成ポリープと腫瘍性の胃腺種ポリープに分けられます。 胃腺種ポリープは、がんに進行する危険がありますが、胃ポリープのほとんどは、がんに発展することの少ない良性の過形成ポリープです。 大腸ポリープも、腫瘍性である腺腫ポリープと、非腫瘍性である炎症性、過形成性ポリープに分けられます。 胃ポリープと同じくほとんど無症状ですが、血便や下血、粘液便が見られることがあります。 最近は、大腸がん検診での便潜血検査で発見される人が多くなりました。 大腸ポリープの場合問題なのは、将来がんになる可能性の高い腺種ポリープが、全体の七〇~八〇パーセントを占めていることです。 腺腫は大きくなればなるほどがん化する危険性が高くなり、放置すれば六~七年くらいでがんになりやすいと言われています。 <今日のポイント > ●大腸ポリープとがんの深い関係 ・初期はほとんど自覚症状のない胃と大腸のポリープ・胃ポリープは、がんになることの少ない良性がほとんど・大腸ポリープは、がん化率が高い腺種ポリープが多い 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年10月21日
コメント(0)
-
かつて手術が主流だった胃潰瘍の治療法も変化が…
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 少し間が空いてしまいましたが、本日の病気のテーマは、前回に引き続き、慢性胃炎と胃潰瘍。 今日は、それらの予防・治療法をお伝えしたいと思います。 かつて慢性胃炎の原因は、ストレスや胃酸過多、老化現象と捉えられていた時期がありました。 しかし最近の研究によって、慢性胃炎の原因のほとんどがピロリ菌の長期感染だと言われています。 胃潰瘍も、ストレスやタバコ、飲酒、消炎鎮痛薬などの原因に加え、ピロリ菌の感染が発生に大きく関係しているのです。 慢性胃炎や胃潰瘍の予防には、ストレスやタバコなどを避けるとともに、暴飲暴食やアルコールなどの刺激物、塩分、脂っこい料理、香辛料を控えることも大切です。 慢性胃炎の治療は、上記の病気を悪化させる要因を遠ざけるための生活・食事指導が基本で、ほかには症状を改善するための薬剤療法があります。 薬は主に、胃酸分泌抑制薬が使用され、症状に応じて胃粘膜保護薬や運動機能改善薬などが処方されます。 胃潰瘍も、生活・食事指導が中心で、胃酸分泌抑制薬や粘膜の防御因子増強剤などを用いて治療します。 最近は胃潰瘍の薬物療法による治療効果が高く、胃に穴があいた場合を除き、手術が行われることはほとんどなくなりました。 ピロリ菌の感染がある場合は、三種類の薬を一週間服用することにより除菌します。 除菌療法によって慢性胃炎や胃潰瘍の再発率が劇的に減少するということで、根本的治療と位置づけられています。 除菌が成功したかどうかを判定する検査は、除菌療法が終了して四週間以上たってから行われます。 除菌の成功率は八十%以上で、不成功の場合は再度、除菌療法が検討されます。 <今日のポイント > ●ピロリ菌の除菌によって根本治療も ・慢性胃炎、胃潰瘍の治療は、生活・食事指導が基本・ピロリ菌の除菌療法は、三種類の薬を一週間服用する・除菌の成功率は八〇%以上で、再チャレンジも可能 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年10月07日
コメント(0)
-
ピロリ菌と慢性胃炎、胃潰瘍の深い関係
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、胃の粘膜に炎症が起きる慢性胃炎と、胃壁に潰瘍ができる胃潰瘍。 まずは、病気のメカニズムから。 胃は、強い酸性の消化液を分泌して、食物を吸収しやすい粥状にしたり、殺菌を行ったりしています。 しかし胃液が、自分の胃を消化することはありません。健康な胃の粘膜は粘液を分泌し、薄いベールで被って胃そのものを守っているからです。 ところが、さまざまな原因で粘液の分泌のバランスが崩れると、胃壁が溶けてしまいます。 そのもっとも大きな原因が、ヘリコバクター・ピロリ菌の長期感染です。 ピロリ菌は、数本の尻尾を持つらせん状の細菌で、胃粘膜のひだの間に棲みついています。 毒素を分泌して胃粘膜を保護する粘液を分解し、粘膜を薄くしたり、細菌感染による免疫反応によって胃粘膜を傷つけたりするのです。 この菌は、胃潰瘍やそれまで謎とされてきた慢性胃炎の発症に大きく関係していると言われています。 1982年にピロリ菌を発見したウォレンとマーシャルは、ノーベル医学生理学賞を受賞しました。 慢性胃炎になると、胃の痛みや胃もたれの状態が続き、何十年にもわたってゆっくり進行します。 初期は表層性胃炎といい、胃の粘膜が赤く充血します。 ところが表層性胃炎が何年も続くと萎縮性胃炎に変わり、胃の粘膜は萎縮して薄くなって、血管が透けて見えたり白っぽくなったりします。 胃潰瘍の症状は、胸焼けやみぞおちのあたりに痛みを感じ、ひどくなると潰瘍からの出血によって吐血や下血が見られるようになります。 胃の粘膜の上皮だけが傷ついた症状をびらん、粘膜下層までえぐれてしまった場合が胃潰瘍です。 <今日のポイント > ●ピロリ菌発見者はノーベル賞受賞 ・健康な胃の粘膜は、粘液を分泌して胃を守っている・慢性胃炎は、何十年にもわたってゆっくり進行する・胃潰瘍は、胃の粘膜の下層までえぐれてしまった状態 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年09月23日
コメント(0)
-
強い刺激が食べ物の通り道に加えられて起こる食道炎、食道がんの予防・治療法
こんにちは。 本日は久しぶりに、病気予防のネタです。前回は、食道炎と食道がんのメカニズムに触れました。 今回は、それらの予防・治療法を取り上げたいと思います。 食道炎の中でもっとも多い逆流性食道炎を予防するには、何と言っても胃液や十二指腸液、胃の内容物を逆流させないことです。 そのためには胃を膨張させるような暴飲暴食、早食いを避け、油っこい物や甘い物、酸っぱい物など胸焼けを起こしやすい物、タバコやアルコールをなるべく控えるようにします。 また、食後すぐに横にならないで、寝るときは上半身が少し高くなるようにすると逆流を防ぐことができます。 食道炎の治療は、胃酸の分泌を減らしたり、食道の粘膜を保護したり、胃腸の機能を調整したりするなど原因にあった薬が使用されます。 それでも改善しない場合は、逆流防止の手術が検討されます。 食道がんの予防は、前頁で述べた危険因子をなるべく避けることが大切です。 タバコ、アルコール度数の高いお酒、熱い食べ物、塩分や刺激のある食べ物を避けて、ビタミンや食物繊維、緑黄色野菜などをたくさん食べると良いのは他のがんの予防対策と同じです。 食道がんは進行度に応じて治療法が検討されます。 ガンの深さが粘膜までの早期がんは、のどから内視鏡を胃内に入れて切除する粘膜切除術が可能です。 がんが粘膜の下層に達している場合は、従来の食道全部と周囲のリンパ節を摘出し、胃管をのどまで引き上げて食道の代わりとする開胸手術が行われます。 最近では開胸せずに胸腔鏡を用いて食道を切除して再建する手術も行われるようになりました。 抗がん薬を併用した化学療法や放射線療法は、早期食道がんや手術後の再発予防、手術が難しい場合などに行われます。 <今日のポイント > ●治療は、手術、化学・放射線療法 ・逆流性食道炎の予防は、胃液などを逆流させないこと・早期食道がんは、負担が少ない内視鏡手術が可能・最近は胸腔鏡を用いた食道切除と再建手術も行われる 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年09月15日
コメント(0)
-
食道炎から食道がんになることも
こんにちは。 少し間が空いてしまいましたが、今回から「お腹の病気」シリーズに突入です。 その最初のテーマは、食道炎と食道がん。 食道は、お腹というより胸にあるイメージですが、どちらも消化器の病気ですので、お腹の病気にしました。 さて、私たちの喉の上部と胃をつないでいる食道に炎症が起きるのが食道炎。 炎症の原因は、細菌、薬剤、酸やアルカリの誤飲などさまざまですが、もっとも多いのは胃液や十二指腸液の逆流です。 胃液は通常、胃の中にあって食道を逆流することはありません。 しかし、加齢によって食道から胃へ食物を送り込む機能が衰えたり、脂肪摂取量の増加で胃酸が出過ぎたり、食道裂孔ヘルニアになったりすると、食道はその強い酸に負けて炎症を起こしてしまうのです。 この状態を逆流性食道炎と言い、胸やけや胸の痛みなどの症状が現れます。 なお、食道裂孔ヘルニアとは、胸部と腹部を隔てる横隔膜を貫いて食道が通る穴から、本来、腹部内にあるべき胃の一部が胸部側へ飛び出してしまった状態です。 食道に発生するがんが食道がんで、かつて世界的な指揮者や有名な歌手の入院で注目を集めましたね。 食道がんは、早期では自覚症状がないケースがほとんどで、定期的な検査が大切です。 胸に食物がつかえる感じやしみる感じを訴えて来院したときはかなり進行しているケースも少なくありません。 食道がんの危険因子として、タバコ、アルコール、年齢五十才以上、男性、肥満、熱いものや辛いものを好むなどがあげられます。 食道が刺激を受けやすい逆流性食道炎の患者さんも注意が必要で、この病気を治療することが予防に繋がります。 とくに飲酒で顔が赤くなる人が大量に飲むと、発がん物質のアセトアルデヒドが大量に出来てリスクが急上昇すると言われています。 <今日のポイント > ●食道炎が原因の食道がんが急増中 ・食道炎で多いのは胃液などが逆流する逆流性食道炎・逆流性食道炎が食道がんのリスク要因にも・飲酒で顔が赤くなる人が大量に飲むとリスクが急上昇 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年09月01日
コメント(0)
-
乳がんのリスク要因とその予防・治療法
こんにちは。 少し間が空いてしまいましたが、本日のテーマは、前回に引き続いて乳がん。 今回は、その予防と治療法です。 乳がんのリスク要因として、エストロゲンの影響やがんの家族歴、高身長などがありますが、予防対策を立てやすいのが肥満。 脂肪組織は、エストロゲンの量を増やすので、適正体重に減量することは即予防につながります。 肥満解消には、食事制限だけではなく、乳がんを予防すると言われる大豆イソフラボンが含まれた豆腐、納豆などの食材を使ったヘルシーメニューで行うと一石二鳥です。 大豆イソフラボンは活性酸素の働きを抑えだけではなく、エストロゲンの働きを抑える作用もあると言われています。 ほかに、緑黄色野菜を多く摂ったり、アルコールを制限したりすることも乳がんの予防に効果的です。 乳がんの治療は、手術、放射線などの局所療法、ホルモン療法、化学療法などの全身療法の中から単独あるいは組み合わせて行われます。 通常は、まず手術による治療法が検討されます。 従来は、乳房と胸の筋肉、わきの下のリンパ節を完全に取ってしまう乳房切除術(全摘術)が一般的でしたが、早期の乳がんに対しては乳房部分切除術として、しこりの部分だけを取り除き、残した乳腺に放射線をかけるという温存療法が盛んに行われるようになりました。 これによって、術後の患者さんの腕の痛みやむくみなどの障害が少なくなっています。 術後の再発予防のために、抗がん薬や女性ホルモンの働きを抑えるホルモン薬による治療を加えると、再発の危険性を下げることもわかってきました 最近は、副作用が少なく、よく効く薬が開発されて再発後の治療に効果を上げています。 <今日のポイント > ●治療はまず手術が検討される・肥満解消や大豆イソフラボン、緑黄色野菜の摂取で予防・温存療法で、術後の障害が少なくなっている・術後の再発予防には抗がん薬やホルモン薬などが使用 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年08月18日
コメント(0)
-
乳がんが年々増加している理由
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日のテーマは、ブログでも話題になった乳がん。 乳がんは、日本の女性の二十人に一人がなると言われ、死亡者は年間一万人を越えました。 その半数が三十代から五十代の若い人たちで、病気になる女性は年々増加しています。 乳がん発生のメカニズムはまだ明らかになっていませんが、増加の原因として、女性ホルモンの一種であるエストロゲンの影響が考えられています。 食生活が欧米化し、高カロリー、高脂肪食によって初潮が早くなり、閉経の時期も遅くなりました。 またライフスタイルの変化によって、妊娠の未経験や初産年齢が遅くなり、エストロゲンの影響を受ける期間が長くなったのです。 脂肪組織でエストロゲンが作られているため、閉経後の肥満も乳がんの発症に関係すると言われています。 また、成長期にエストロゲンが早く分泌された人は、身長も高くなると言われており、高身長もリスク要因と考えられています。 乳房は、乳腺と呼ばれる腺組織と脂肪によって作られています。 初期の乳がんはこの乳腺を構成している乳管内のみにある非浸潤がんですが、やがて乳管をやぶって外に広がり、周囲の健康な細胞を破壊するようになります。これを浸潤がんといいます。 乳がんはほとんど、乳房のしこりという症状で発見されます。 できやすい場所は、乳房の外側の上方が半数を占め、次いで内側上方です。 しこりは、通常、表面がでこぼこしていて硬く、押しても痛みはありません。 早期に発見できれば完治も可能ですので、乳房の自己チェックやマンモグラフィーなどの定期的な乳がん検診がとても大切です。 <今日のポイント > ●多くは乳房のしこりで発見される ・日本の女性の二十人に一人が乳がんになると言われる・発症原因は不明だが、エストロゲンががんの増殖に影響・自己チェックやマンモグラフィーなどの定期的な検診を 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年08月05日
コメント(0)
-
肺がんの予防・治療法
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日のテーマは、前回に続き肺がんの予防・治療法。 肺がんの予防は、言うまでもなく禁煙です。 肺がんの発症は、過去から現在までの喫煙量に関係しています。 その総量を割り出す目安として、 一日当たりのタバコの本数と喫煙年数を掛け合わせたブリンクマン指数がよく用いられます。 この指数が、四〇〇以上で肺がんが発生しやすい状況になり、六〇〇以上の人は肺がんになるリスクが非常に高くなります。 しかし、禁煙により、非喫煙者と同程度の肺の状態に復帰できると言われています。 肺がんの治療は、外科療法や放射線療法、抗がん剤による化学療法などを単独または組み合わせて行います。 手術は、がんの大きさやリンパ節への転移の有無、肺以外の他の臓器への浸潤や肺機能の程度によって手術法が異なります。 一般的に行われるのは、肺葉の切除で、最近は胸に一cmくらいの穴を三~四カ所開け、そこから器具を挿入して行う胸腔鏡手術が行われる機会も増え、患者さんの負担も軽減できるようになりました。 がんが広範囲にわたっている場合や、他の臓器に転移している場合には、局所的には放射線療法、全身的には化学療法、免疫療法などが行われます。 放射線療法については、呼吸で肺が動いても、自動追尾して狙った位置に放射線を当てることができる装置が開発され話題になりました。 また、治療の範囲も限られますが、気管支鏡を見ながらがんの患部にレーザー光線を当てるレーザー治療も注目を集めています。 どちらの治療法も副作用や後遺症の問題が少ないことから、手術に替わる根治療法として期待が持たれています。 <今日のポイント > ●早期発見で治療の選択肢が広がる ・発症は、過去から現在までの喫煙量に関係・禁煙すれば、非喫煙者と同程度の肺の状態に復帰できる・患者さんの負担や副作用、後遺症の少ない治療法が模索 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年07月29日
コメント(0)
-
肺がんにならないためには
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日のテーマは、日本人の死因一位のがんの中でもっとも死亡者数が多いと言われる肺がんです。 肺がんの死亡率が高いのは、発見されたときはすでに進行した状態で、早期でないと治療が難しい厄介ながんだからです。 肺がんには大きく分けて四つの種類があり、発生頻度の高い順に並べると、肺胞や気管支の腺細胞にできる腺がん、気管支の偏平上皮にできる偏平上皮がん、肺門部付近の太い気管支にできる小細胞がん、主に肺の末梢にできる大細胞がん、となります。 このうち偏平上皮がんと小細胞がんは発症にタバコとの関係が深く、小細胞がんと大細胞がんは転移しやすい悪性度の高いがんと言われています。 肺がんを発症すると、咳が続いたり、痰に血が混じったり、呼吸困難や胸の痛みなどの症状が表れますが、初期ではほとんど自覚症状がありません。 医学が進んだ現代でも致命的な経過をたどることも多く、定期的にCTや胸部X線写真を撮るなどの対策が必要です。 肺がんになる最大の原因はタバコです。 日本では、肺がん患者のうち男性で七〇%、女性では二〇%が、喫煙が原因で肺がんになると言われています。 また、喫煙の開始年齢が早いほど肺がんの発生率が高く、自分はタバコを吸わなくても周囲がタバコを吸うことによる受動喫煙、アスベスト、大気汚染、加齢、遺伝なども発症に影響すると考えられています。 四十歳以上の男性喫煙者で、近親者にがん患者のいる人はリスクが高いですが、腺がんは、非喫煙者の女性が発症するケースもあるので注意しましょう。 <今日のポイント > ●悪性度の異なる四つの種類のがん ・腺がん、偏平上皮がん、小細胞がん、大細胞がんがある・喫煙、受動喫煙、アスベスト、遺伝などが発症に影響・腺がんは、非喫煙者の女性が発症するケースも 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年07月22日
コメント(0)
-
肺のなかに空気が異常にたまる病気、肺気腫
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日のテーマは、肺胞が破壊されて呼吸困難に陥る病気・肺気腫。 肺気腫の患者さんの大部分はヘビースモーカーで、別名タバコ病とも言われています。 昔、長期の喫煙が、肺気腫や慢性気管支炎などのCOPD(慢性閉塞性肺疾患)の原因となるというコマーシャルでも注目を集めました。 長年、タバコや大気汚染など有害な気体を吸い込み続けると、肺にある肺胞の細胞が壊れ、肺胞同士がつぶれてくっつきあいます。 やがて肺に空気がたまって膨れ上がったまま戻らない状態になり、新たに息を吸い込みづらくなります。 さらに肺胞の破壊が進むと、酸素と二酸化炭素のガス交換がしにくくなって肺の機能が衰え、心臓にも悪影響を及ぼすのです。 十分な呼吸ができないために、少しでも体を動かすと息切れが起き、咳や痰が出て痩せてくるなどの症状もあります。 肺気腫の予防や治療には禁煙が鉄則です。進行した肺気腫にはあまり有効な治療法はありませんが、現在の機能を最大限活用しようとする呼吸筋のリハビリテーションのほか、気管支を拡張する薬、痰をとる薬などが処方されます。 体の中に酸素を十分得ることができない呼吸不全の患者さんには在宅酸素療法が行われます。 これは、鼻カニュラという酸素吸入のための装置を用いて少量の酸素を一日中吸入する方法で、死亡率が低下し、制限されていた社会参加も可能になりました。 症例によっては、肺の気腫化した部分を縫い縮めて肺を小さくし、呼吸筋を動きやすくする肺容量減少手術が検討されることもあります。 <今日のポイント > ●予防や治療には禁煙が鉄則 ・タバコなどを吸い続けた結果、肺胞の細胞が破壊される・進行すると肺の機能が衰え、心臓にも悪影響を及ぼす・在宅酸素療法によって死亡率が低下し、社会参加も可能に 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年07月15日
コメント(0)
-
肺炎・肺結核の予防、治療法とは
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日のテーマは、肺炎と肺結核の予防・治療法。 肺炎は、細菌やウイルス、マイコプラズマという微生物、カビなどが肺に炎症を引き起こす病気です。 健康な人は、肺炎の原因となるこれらの病原体が口や鼻から入っても、喉で排除するのですが、風邪などでのどに炎症が起こっていると、そのまま肺に入ってしまいます。 肺炎の予防には、インフルエンザや風邪に注意する、歯磨きで口の中を清潔にする、高齢者の場合、肺炎球菌ワクチンを接種することなどが大切です。 とくに高齢者に多い誤嚥性肺炎の予防には、これに合わせて、免疫力を高め、誤嚥を防ぐ訓練をすることが求められます。 治療は、病原体の種類によって予防や治療法は異なってきますが、まず安静と保温、水分の補給が第一です。 その上で解熱剤、鎮痛剤、痰の排出を促す薬、咳止めなどの対処療法、肺炎の原因の細菌やウイルスなどを取り除く原因療法が行われます。 結核はほとんど空気感染で、咳やくしゃみによる飛沫に含まれる結核菌を吸い込むことにより感染します。 結核の症状は、咳や発熱などで、肺炎と同じく風邪に間違われることが少なくありません。 予防には、栄養、休養、睡眠を十分とって基礎体力を維持するとともに、胸部X線写真などによって早期発見、早期治療が大切です。 結核の治療は服薬が中心で、三~四種類の薬を同時に数ヶ月間服用することが原則です。 結核菌はしぶといので、大切なのは全部の薬を確実に飲むことです。 もし忘れると結核菌が耐性になり、薬が効かなくなってしまうので注意する必要があります。 <今日のポイント > ●栄養、休養、睡眠で免疫力アップを ・喉の炎症が、病原菌が肺に入って炎症を起こす原因に・誤嚥性肺炎の予防は、口内の清潔や誤嚥を防ぐ訓練を・結核は、処方された全部の薬を確実に飲むことが鉄則 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年07月08日
コメント(0)
-
肺炎や肺結核は、免疫力の低下が発症の大きな原因
こんにちは。 また久々になってしまいましたが、土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日のテーマは、肺炎と肺結核。 結核や肺炎の患者は、明治から昭和初期まで非常に多く、戦後すぐには日本人の死亡原因の1位と2位を占めました。 その後、抗生物質をはじめとする治療法の進歩や栄養状態の改善などによって、結核や肺炎の死亡率は急激に減少しました。 ところが現在、肺炎の死亡率がジワジワ上昇しています。 一時は忘れ去られたような状態だった結核も、再び猛威を振るいつつあり、平成11年には当時の厚生省が「結核緊急事態宣言」を出しました。 最近になって、どちらの病気も増えている大きな理由が、高齢者の増加です。 とくに肺炎の死亡者の九五%は、六五才以上の高齢者が占めています。 肺炎の原因となる細菌やウイルスは、呼吸をするときに鼻や口から体の中に侵入します。 しかし、高齢となって免疫力が落ちてくると、細菌の感染力に負けてしまうのです。 とくに、細菌の繁殖した食物や唾液が気管に入ることによって起こる誤嚥性肺炎は、ものを飲み込んだり、吐き出したりする能力の低下した高齢者にとって、恐ろしい病気です。 結核が増えている理由の一つに、昔結核菌に感染した高齢者が数十年を経て発病しているケースがあります。 通常、結核に感染しても、発病する人は多くありません。 しかし、高齢や糖尿病、腎臓病の人工透析、抗がん剤治療などで免疫力が落ちてくると、再び封じ込められていた結核菌が活動を始めるのです。 ほかにも、ここ数十年、結核の流行が起きていないため、結核菌に免疫力のない若者が増えている点が理由として考えられます。 <今日のポイント > ●加齢が発症の原因にもなる ・誤嚥性肺炎は細菌のついた食物や唾液が気管に入る・結核は感染した高齢者の免疫の低下により再び活動・結核菌に免疫力のない若者が増えている 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年07月01日
コメント(0)
-
気管支炎と気管支喘息の予防・治療法
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日のテーマは、気管支炎 気管支喘息の予防・治療法。 急性と慢性の気管支炎では症状が違うように、治療法も異なります。 急性気管支炎は、風邪やインフルエンザなどの感染症が原因の場合が多く、咳止め薬や痰を取る薬などを使って症状を抑制したり、細菌感染の場合は抗生物質を使用したりして治療します。 一週間程度で回復しますが、予防には風邪などの感染症に注意することが大切です。 慢性気管支炎の詳しい原因はわかっていませんが、タバコや加齢、外分泌機能の低下、汚れた空気に接する機会の多い、などが発症に関係していると考えられています。 治療は禁煙のほかに、体位を変えたり、薬剤を吸入したりして効果的に痰を出すなどの対処療法が中心となり、根治は難しいと言われています。 部屋の清掃・換気などの生活習慣の改善や空気のきれいな場所への転地療法などで悪化を防ぐことが大切です。 気管支喘息は、ダニやハウスダストなどのアレルゲンが気管支に吸い込まれて粘膜でアレルギー反応が起き、ヒスタミンなどの刺激物質が発生するのが主な原因です。 この刺激物質が気管支を収縮させるのです。他にも、排気ガスなどの空気の汚れやアスピリンなどの薬、食事、飲酒、タバコ、ストレス、ホルモンの分泌の変化なども気管支喘息の要因になると考えられています。 治療には、発作を起こす原因が特定できる場合は、それを除去することが大切です。 また、喘息の発作を抑える薬や吸入ステロイド薬など、気道の炎症を抑制し症状を改善させる薬を使って喘息をコントロールします。 <今日のポイント > ●症状は似ていても原因はさまざま ・急性気管支炎の原因のほとんどは風邪やインフルエンザ・慢性気管支炎は、禁煙と汚れた空気対策が大切・気管支喘息は、発作の原因となるアレルゲンの特定を 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年06月17日
コメント(0)
-
気管支の粘膜に炎症がおきる気管支炎と気管支喘息
こんにちは。 2週間ぶりになってしまいましたが、土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、悪化すると呼吸困難に陥る病気、気管支炎と気管支喘息です。 まずは、病気のメカニズムから。 気管支は、肺の中にあって気管の分岐点から肺胞までの部分で、そこに炎症が起きるのが気管支炎です。 急性気管支炎と慢性気管支炎があり、急性の症状は、のどの痛みや咳、痰、発熱、鼻水、頭痛、筋肉の痛みなどです。 急性気管支炎の原因は、風邪やインフルエンザが多く、ほかに刺激性のガスや粉塵、空気中の異物の刺激などがあります。 ただ、これらの病気や刺激が治まると気管支の症状も改善します。 これに対して慢性気管支炎は、炎症が数ヶ月から数年に及びます。 「慢性持続性の咳や痰が二年以上、少なくとも一年のうちに三ヶ月以上続く」という定義にあるように、粘っこい痰が特徴で、痰が絡む頑固な咳が続きます。 普段の呼吸がゼイゼイ、ヒューヒューと聞こえ、息切れもするようになります。 炎症期間が長くなると、粘液腺が肥大、増加して粘液量が増加し、そのため気管支が狭くなって呼吸困難に陥ることも少なくありません。 痰が大量に分泌されて気道をふさぐ慢性気管支炎と似た症状を表すのが気管支喘息です。 気管支炎が、風邪などの合併症として発症することが多いのに対して、気管支喘息は、主にアレルギー性の炎症により、気管支が急激に収縮を起こして狭くなるのが特徴です。 喘息の発作が起こると、空気の通り道である気管支の粘膜がさまざまな刺激に過敏に反応し、炎症を起こしてむくみます。 発作は、薬によって治まりますが、激しい発作が続いたりしてコントロールが悪い場合は、呼吸困難に陥って死亡することもあります。 <今日のポイント > ●悪化すると呼吸困難に陥る ・気管支炎には急性と慢性があり、症状が異なる・慢性気管支炎と気管支喘息は、大量の痰が特徴・重症の場合は、呼吸困難に陥って死亡することも 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年06月10日
コメント(0)
-
立ち仕事の女性はとくに気をつけたい下肢静脈瘤
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、足の静脈が異常に膨れて蛇行した状態になる下肢静脈瘤。 まずは、病気のメカニズムから。 足の静脈が太く浮き出て目立つ下肢静脈瘤は、女性に多く、むくみや痛み、美容上の問題で悩んでいる人は少なくありません。 原因は、足の静脈内にある薄い膜のような弁の故障です。 弁が壊れると、足の下のほうに血液がよどんで溜まり、静脈がコブのように膨らんできます。 壊れる原因について詳しいことはわかっていません。 しかし立ち仕事の人や妊娠を経験した女性、高齢者や肥満の人に静脈瘤が多く、これらの要因が静脈を押さえることにより、静脈が拡張して弁が壊れるのではないかと考えられています。 下肢静脈瘤の予防で大切なのは、足に血液を溜めないことです。 足の血液は、足の筋肉が動くことによって心臓方向へ押し流されます。 日常的に立ったままの状態を長時間続けることを避け、積極的に歩き回ったり、その場で足踏みや屈伸運動をしたりしましょう。 また風呂上りなどに足先から太もものに向けてのマッサージや足を心臓より高くした体勢の就寝も、血行が良くなって静脈瘤の予防になります。 治療には、保存治療と手術治療があります。 軽症の場合は、医療用の弾力ストッキングなどを使って、静脈瘤のなかに血液が溜まらないようにします。 ただ進行を防ぐ効果はありますが、治す効果は期待できません。 症状がひどい場合は、手術で静脈を抜去したり、静脈を縛ったり、血管の中からレーザーを照射して血管を閉塞させたり、血管を固める薬を静脈瘤の場所に注入したりするなどさまざまな選択肢から治療法が検討されます。 <今日のポイント > ●足の血行を良くすることが大切 ・原因は、脚の静脈内にある弁の故障・予防のポイントは、足に血液を溜めないこと・治療は、手術やレーザー治療、硬化療法など 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年05月20日
コメント(0)
-
大動脈瘤が破裂したら、救急車が間に合わないことも
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、体に爆弾をかかえているような危険な病気・大動脈瘤です。 まずは、病気のメカニズムから。 大動脈は、全身に血液を送るために胴体を上下に貫く太いパイプです。 横隔膜の上にあるのが胸部大動脈、その下から両足に向かって二股に分かれるまでを腹部大動脈と呼びます。 大動脈には、心臓から直接送り出された血液が通るので強い圧力がかかります。 動脈硬化などで血管の壁がもろくなっていると、やがて大動脈の一部がコブのように膨らんできます。 この状態を大動脈瘤と言い、コブが破裂すると体の中で大出血が起こります。 その状態になると強烈な胸痛や腹痛が起き、死に至るケースが多い怖い病気です。作家の司馬遼太郎さんもこの病気で亡くなられました。 予防は大動脈瘤が発生しないように、高血圧や動脈硬化を避ける生活習慣の改善を心がけます。 治療は、動脈瘤が破裂した場合は緊急手術が行われますが、症状がなくてもある程度大きい動脈瘤は、切除して人工血管に置き換える手術が行われます。 一部の大動脈瘤を除いて、破裂防止のための手術の安全性は高くなってきました。 ただ、直径が約5センチ未満の動脈瘤が破裂することは滅多にないので、降圧剤で血圧を下げながら検査を行い、今後の治療法を検討します。 最近では、開腹せずに太腿の動脈から長く細いガイドワイヤーを大動脈に挿入して動脈瘤の内側まで進め、膨張性のワイヤーでできたステントに人工血管を縫着したステントグラフトを留置する治療も盛んに行われるようになりました。 開腹手術にくらべて負担が少なく、術後経過も良好なケースが多いと言われています。 <今日のポイント > ●無症状のまま大きくなることも ・大動脈瘤が破裂すると、死に至るケースが多い・症状がなくてもある程度大きい動脈瘤は、手術が必要・開腹しないで行うステントグラフト留置治療が広がる 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年05月13日
コメント(0)
-
肥大型と拡張型で治療成績に差がある特発性心筋症
こんにちは。 連休もあって、久々の更新になってしまいました。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、特発性心筋症。 まずは、病気のメカニズムから。 特発性心筋症は、心筋に障害が起き心臓の機能に異常をきたす病気です。厚生労働省から指定を受けている難病の一つで、心臓の壁が厚くなる肥大型心筋症と心臓の壁は厚くならずに内部の空間が拡大する拡張型心筋症の二種類があります。肥大型心筋症は、とくに心臓の左心室の壁が厚くなるため、左心室の内部が狭くなって心房から心室へ血液が流れ込みにくくなります。一般に自覚症状がないことも多いですが、突然死や急性心不全によって発見されることもあり、家族に同じ病気のある人はとくに注意が必要です。拡張型心筋症は、心室の壁が薄く伸び、心臓内部の空間が大きくなって心臓のポンプ機能が著しく低下します。どちらも最初は自覚症状があまりなく、疲れや息切れを感じる程度です。しかし進行すると、とくに拡張型は重症になりやすく、うっ血性の心不全や不整脈を起こし、突然死を起こすことも珍しくありません。特発性心筋症の詳しい原因はわかっておらず、明確な予防策は打ち出されていないのが現状です。 どちらの心筋症も、内科的な治療では心不全や不整脈、血栓予防などの薬が用いられますが、これらは対症療法で、病気の進行を遅らせることしかできません。 重症の特発性心筋症の根本治療は、心臓移植しかありませんでした。 しかし最近、拡張型心筋症の治療に、病気の原因物質を除去して病気の改善を図る免疫吸着療法が行われて注目を集めています。 ただ、効果の原因が未解明な部分も多く、今後の臨床研究に期待がもたれます。 <今日のポイント > ●拡張型心筋症の新しい治療法 ・詳しい原因はわからず、予防策は打ち出されていない・内科的な治療は対症療法にとどまるのが現状・心臓移植に替わる根本治療として免疫吸着療法が注目 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年05月06日
コメント(0)
-
心臓の聴診が早期発見につながる心臓弁膜症
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、心臓弁膜症。 まずは、病気のメカニズムから。 心臓は、四つの部屋に分かれ、それぞれの部屋の出口に弁があって血液の逆流を防いでいます。 心臓はよくポンプにたとえられますが、弁はバルブの役目を果たすことで、効率よくポンプが働くよう助けています。 これらの弁が故障して、心臓が効率よくポンプの機能を果たせなくなった状態が心臓弁膜症です。 四つの弁の中では、大動脈弁と僧帽弁によく起こり、聴診をすると、弁をこするような雑音があるのが特徴です。 弁膜症は、軽症のうちは自覚症状がほとんどありません。 しかし病気が進むと、動悸や息切れ、呼吸困難、疲労感、下肢のむくみなどの症状が現れます。 弁膜症の予防は、先天的な理由のほか、リウマチ熱の後遺症として起きる場合が多いので対処が難しいと言われます。最近はリウマチ熱に代わり、動脈硬化や弁の変性が原因の弁膜症が増えてきました。 治療は、大きく分けて薬物による内科的治療と外科手術があります。 内科的治療は、強心剤や利尿剤、血管拡張剤などの薬を用いて、症状を緩和したり、進行を抑えたりします。 薬でよくならないときは弁の変化の程度を見ながら、弁の悪い部分を修復する弁形成術や弁を人工弁に取り替える弁置換術が検討されます。 替える弁には豚や牛などを用いた「生体弁」と、特殊カーボン製の「機械弁」があります。 機械弁は耐久性があるのですが、血栓を防ぐ抗凝固薬を一生飲み続けなければなりません。 これに対処するために、患者自身の心膜を用いて大動脈弁を作る大動脈弁形成術が注目を集めています。 <今日のポイント > ●治療法や弁の種類には一長一短が ・治療は、大きく分けて内科的治療と外科手術がある・弁の変化の程度を見て弁形成術や弁置換術が検討される・患者の自己心膜を用いて弁を作る大動脈弁形成術に注目永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年04月15日
コメント(0)
-
心不全は、重症度に合わせた治療が行われる
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、心不全。 名前は有名だけど、詳しく説明してくれと言われると困ってしまう病気ではないでしょうか。 心不全は、心臓のポンプ機能が低下して、全身に十分な酸素が送れなくなったために起こる状態です。 急激に心臓のポンプ機能が悪化する急性心不全と徐々に悪化する慢性心不全に分けられます。 急性心不全を起こす原因は、急性の心筋梗塞が多く、慢性心不全は、弁膜症や高血圧などが原因となります。 どちらも心臓に還ってくる血液がたまり、肺のうっ血や肝臓の腫れ、腹水、足のむくみなどが起きやすくなります。 心不全の治療で大切なのは、まず原因となっている病気の治療を行うことです。そして低下したポンプ機能を回復させるとともに、心不全を悪化させる要因にしっかり対処することです。 心不全の症状が軽い場合は、動脈系の血管を広げたり、心臓を休ませたりして心臓の負担を軽くする作用の薬を使って治療します。 また重症度に応じて、心臓のポンプ機能を回復させるための強心薬やむくみをとるための利尿剤、心臓の負担を軽くするための血管拡張薬などを使います。 心不全を悪化させないために、普段から塩分や水分量のコントロールに十分注意を払う必要があります。 また心不全のさまざまな原因に対処するために、外科手術が検討されることもあります。 心不全の原因となる病気は、ほとんど高血圧と動脈硬化に由来します。 そのため、心不全の予防には、塩分や高コレステロールの食事、タバコを控えたり、適度な運動を行って肥満を予防したりするなど高血圧や動脈硬化を予防するライフスタイルが求められます。 <今日のポイント > ●塩分や水分量に注意 ・心不全には急性と慢性がある・原因となる病気のほとんどは高血圧と動脈硬化・高血圧と動脈硬化の予防が心不全の予防につながる永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年04月08日
コメント(0)
-
痛みの持続時間に差がある心筋梗塞と狭心症の治療法
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、心臓に供給される血液が不足して起きる心筋梗塞と狭心症。 心筋梗塞と狭心症は、どちらも虚血性心疾患と呼ばれ、心臓に供給される血液が不足して起きる病気です。 原因のほとんどは動脈硬化ですが、心筋梗塞が冠動脈の血流が停止して心筋が壊死するのに対し、狭心症は冠動脈が狭くなって一時的に血流が減少する点が違います。 従って狭心症は心筋の壊死を伴わないため、痛みの程度や時間は心筋梗塞ほどではありません。 どちらの病気の予防法も動脈硬化の対策とほぼ同じで、高血圧や脂質異常症、糖尿病、肥満、タバコ、ストレスなどを治療したり、避けたりすることが大切です。 心筋梗塞で倒れた場合、いかに早くCCUと呼ばれる心臓専門の設備を備えた病院に運び、血栓を溶解する酵素を冠状動脈に注入して血流を回復できるがカギとなります。 とくに発作から六時間以内に治療に入れれば生存率が高くなると言われています。 心筋梗塞の手術治療には、風船つきのカテーテルを冠動脈に挿入して狭くなった部分を広げたり、冠動脈にステントという小器具を挿入して広げた状態にしたりする心臓カテーテル治療があります。 上記の治療が難しい場合は、冠動脈に自分の体の中から新しいバイパス血管を移植して、血流を回復する冠動脈バイパス手術などが行われることもあります。 狭心症の治療は、心筋の酸素需要の増加を抑えたり、狭くなった冠動脈を拡張したりする薬剤療法のほか、心筋梗塞と同じようにカテーテルを利用した冠動脈形成術やバイパス血管を移植する冠動脈バイパス手術などが行われます。 <今日のポイント > ●心筋梗塞はメタボの終着駅の一つ ・予防法は、どちらの病気も動脈硬化の対策とほぼ同じ・心筋梗塞はいかに早く血流を回復させるかが救命のカギ・外科治療は心臓カテーテル治療や冠動脈バイパス手術 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年03月25日
コメント(0)
-
神経痛のさまざまな治療法とは
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、神経痛のさまざまな治療法。 神経痛の予防には、ビタミンの摂取や軽い運動、体を温めるのがいいと言われています。 神経痛は、体に張り巡らされている神経系に沿うように、全身のあらゆる場所に発生します。 それぞれの痛みの原因と症状をしっかりと確認し、薬や理学療法、神経ブロック、手術、鍼灸などから適切な治療法を選択することが求められます。 ちなみに神経ブロックとは、痛む場所の神経の近くに局所麻酔薬を注射し、一時的に神経の興奮を抑えて痛みで傷ついた部分を治療する方法です。 対症療法ではなく、人間の持つ自然治癒力をサポートすることで、効率よく痛みを和らげる治療方法だと言われています。 神経痛のひとつである三叉神経痛は、抗けいれん薬や神経ブロックなどの治療が行われます。 動脈の位置の異常による三叉神経痛の痛みが激しいときは、耳の後部を小さく切開して、血管と神経とが触れないように小さなスポンジを埋めこむ微小血管減圧手術が行われることがあります。 また、ガンマナイフを使用して、脳の中の神経が圧迫されている部分に多方面から放射線を集中的に照射する治療法も注目を集めています。 肋間神経痛は、痛みが重くなければ家庭で安静にしたり、処方された鎮痛剤で対処したりします。 痛みが激しい場合は、神経ブロックや肋間神経を圧迫している部分を手術で切除する場合もあります。 坐骨神経痛は、下半身にサポーターをつけて痛みを和らげたり、ストレッチ体操をしたりするのも予防や対策に効果的と言われています。 痛みが強い場合は、神経ブロックや坐骨神経痛の原因ともなっている椎間板ヘルニアなどの手術が検討されます。 <今日のポイント > ●神経痛は、誤診されやすい病気の一つ ・神経ブロックは対症療法としての効果だけではない・痛みの強い三叉神経痛は、手術やガンマナイフ治療も・坐骨神経痛は、椎間板ヘルニアなどの手術も検討。 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年03月04日
コメント(0)
-
神経痛は、お年寄りだけの病気ではない
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、本来は体を守るための痛みの感覚が、目的とは関係無しに痛みを起こす神経痛。 神経は、脳と脊髄からなる中枢神経と、中枢神経から全身に伸びる末梢神経があります。 末梢神経は、中枢神経を経由して脳へ情報を送ったり、逆のルートで脳から情報を受け取ったりする役割がありますが、痛みを感じるのも大切な機能のひとつです。 その末梢神経がなんらかの刺激を受け、神経の走行に沿って激しい痛みが起きるのが神経痛です。 高齢者の病気というイメージがありますが、二十代の若者や子供も発症することもあって、必ずしもお年寄りの病気とは言えません。 神経痛にはさまざまな種類があり、痛みが起きる場所によって名前が付けられています。 三叉神経痛は、突然、激しい痛みが目の周りや額、頬など顔の半分に走る病気です。三叉神経は、顔面の感覚を脳に伝えるもっとも太い脳神経で、眼神経、上顎神経、下顎神経の三本の枝に分かれています。 このうちどれか一本に、腫瘍などで神経が圧迫されて起きることが多いですが、原因不明のケースも少なくありません。 肋間神経痛は、背中から胸にかけて締め付けられるような鋭い痛みが走ります。あばら骨の間にある肋間神経が、脊椎から出るところで骨に触れたりして、神経が圧迫、刺激されて痛みが起こると考えられています。 挫骨神経痛は、足を曲げるなど体を動かしたときに、お尻、太ももの後面、ふくらはぎに鋭い痛みが走ります。 原因のほとんどは腰椎椎間板ヘルニアで、坐骨神経の神経根がヘルニアに触れ、腰を動かすたびに刺激を受けて痛みが起きるものです。 <今日のポイント > ●身体中に激しい痛みが起こる・痛みが目の周りや額、頬など顔の半分に走る三叉神経痛・背中や胸に締め付けられるような痛みが走る肋間神経痛・お尻や足に鋭い痛みが走る挫骨神経痛 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年02月18日
コメント(0)
-
モハメド・アリも苦しんだ病気・パーキンソン病
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、五十歳を過ぎて手足の震えから始まることが多いパーキンソン病です。 脳は体のコントロールセンターだと言われますが、その指令は、脳の中で作られる神経伝達物質によって行われています。 中脳にある黒質という部分では、神経伝達物質の一つであるドーパミンを作って、運動の調整や学習など様々な役割のある大脳基底核と連絡しています。 このドーパミンが減少しバランスが崩れて起こるのが、パーキンソン病です。 ドーパミンを作る黒質は、メラニン色素によって黒く見えるのですが、この病気になると、加齢による減少以上のスピードで脱落・変性し、色が薄くなって減ってゆきます。 結果的に神経間の情報伝達がうまく行かなくなってさまざまな症状が現れるのです。 主な症状は、手足がふるえる、筋肉がこわばって関節が動かしにくくなる、動作が遅くなる、体のバランスが悪くなるなどがあり、厚生労働省の特定疾患にも指定されています。 残念ながら、パーキンソン病は原因が不明のため完治は難しいですが、L-ドーパなどの脳内で不足しているドーパミンを補う薬を使うことで症状は改善します。 ただしL-ドーパは、長く使っていると効きが悪くなったり、不随意運動など異常な運動が現れたりするようになります。 このため高齢者や認知症の患者以外は、まずドパミンアゴニストという薬を使ってL-ドーパの開始時期をできるだけ遅らせるようにします。 薬による治療が難しい場合は手術が検討されますが、外科的治療はあくまで症状を改善させるものであって、パーキンソン病を完治させるものではないのが現状です。 <今日のポイント > ●特定疾患に指定されている難病 ・中脳にある黒質の細胞が減る原因は不明・ドーパミンを補う薬を使うことで症状は改善・外科的治療は、あくまで症状を改善させるもの 永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年02月11日
コメント(2)
-
大脳の神経細胞のネットワーク異常によって、さまざまな発作が起きる病気・てんかん
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、一頃、話題になった「てんかん」です。 脳神経細胞はお互い電気信号によって通信しています。てんかんは、この脳のネットワークに、一時的に異常放電が発生して発作が起きる病気です。 てんかんの原因はさまざまですが、原因が明確な「症候性てんかん」と特定の原因が不明確な「特発性てんかん」に大きく分けられます。 「症候性てんかん」の原因として、脳の血管障害や生まれたときの仮死・低酸素状態、脳炎、脳腫瘍などが考えられます。 発作には、脳全体に放電が起きる全般発作と脳の一部分に放電が起きる部分発作があります。 全般発作には、突然意識を失って倒れけいれんが起きる大発作、数秒から十数秒の瞬間的に意識が失われる小発作などの症状があります。また部分発作は、身体の一部分にけいれんやしびれ、幻視、幻聴、感覚・感情の異常などの症状が起こります。 てんかん発作は子供に起きるケースが多く、神経疾患では最も多い疾患の一つです。 てんかんは、抗てんかん薬による内科的治療によって、発作を八割近くコントロールできるようになりました。 しかし抗てんかん薬は長期間にわたって服用する必要があり、勝手に薬を止めると発作を起こして外傷などの危険もあるので注意が必要です。 ただ「難治性てんかん」と呼ばれる薬でコントロールできないてんかんもあって、その場合は手術による治療も検討されます。 「難治性てんかん」の種類によっては、手術成績が良好だと知られており、今後、有力な治療手段の一つとして期待が持たれています。 <今日のポイント > ●百万人の患者さんがいると推定 ・てんかん発作は子供に起きるケースが多い・抗てんかん薬によって、ある程度発作をコントロールできる・難治性てんかんの種類によっては、手術が有効な場合も永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年02月04日
コメント(0)
-
頭痛の原因は、脳の疾患よりも他の要因が多い
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 2週間ぶりですが、本日の病気のテーマは、頭痛と片頭痛。 以前、脳卒中や脳腫瘍の項で頭痛が特徴の一つだと述べました。 しかし、頭痛の症状を訴えて来院する患者さんから脳疾患が発見される確率は一割くらいだと言われています。 残りの九割の患者さんの頭痛原因で、もっとも多いのが緊張型頭痛や片頭痛と呼ばれる病気です。 緊張型頭痛は、頭や首、肩の筋肉の異常緊張から来る頭痛で、肩こりのある中高年に起きやすいのが特徴です。 一方、片頭痛は、若い女性に多く、脳の血管の一部にけいれんが起こり、血液の流れが悪くなって、血管が広がるときその反動で痛みが起きます。 緊張型頭痛の症状が、後頭部が重くなったり、こめかみや頭が締め付けられたりするような痛みなのに対し、片頭痛は頭の片側や両側に、ズキズキした拍動性の痛みが襲うのが特徴で、吐き気を伴うことも少なくありません。 緊張型頭痛、片頭痛、どちらも精神的なストレス、過労、睡眠不足が原因で発症することが多く、片頭痛では特定の食べ物が誘因になることもあります。 緊張型頭痛の大半は、市販の鎮痛薬で痛みを和らげることが可能で、マッサージやストレッチが痛みの予防や緩和に効果があります。 ただ、重症の頭痛には、強い鎮痛作用のある処方薬が必要です。 片頭痛の治療には、痛みを予防したり、止めたり、和らげたりする三つのタイプの薬を使い分けて対処します。 痛みを起こす原因を遠ざけるとともに、抗うつ薬や抗不安薬、凝った筋肉をほぐす筋弛緩薬が予防に効果があると言われています。 <今日のポイント > ●経験したことのない頭痛は要注意 ・頭痛の原因を探り、それを避ける努力をすることが大切・肩凝りが原因の緊張型頭痛にはストレッチが効果的・特定の食べ物が誘因の片頭痛は、それを避ける工夫を永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年01月28日
コメント(0)
-
脳腫瘍の治療は、後遺症をいかに抑えるかがカギとなる
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日の病気のテーマは、脳腫瘍。 脳腫瘍は頭の骨の中にできる腫瘍で、脳の組織自体から発生する原発性脳腫瘍と他の臓器のがんが脳へ転移してきた転移性脳腫瘍の二つの種類に分けられます。 ほかにも、良性と悪性(がん)という分け方があります。 良性腫瘍は、大きくなると脳を圧迫したり、場所によっては重い症状を起こしたりすることがありますが、脳へ浸潤することはないので手術で摘出できれば完治することも可能です。 しかし悪性腫瘍には、転移性脳腫瘍とグリオーマといわれる神経膠腫があり、脳の組織に浸潤しながら大きくなる特徴があります。 外科手術で取り除く方法もありますが、後遺症を残さず行うには細心の注意と高度の技術が必要です。 そのために、手術中に実際に脳の重要な部分に電気刺激を行って機能を手術場で確かめる術中モニタリングと、手術前の患者さんの画像を元に手術場所を確認する術中ナビゲーションが注目を集めています。 治療は、患者さんのこれからの生活に配慮しながら腫瘍をできるだけ手術で摘出した後に、放射線療法を開始するのが一般的です。 化学療法は、一部の悪性脳腫瘍の治療に効果がありますが、副作用も少なくありません。そこで脳腫瘍は、外科手術、放射線療法、化学療法などを組み合わせた治療が行われます。 最近では、脳の正常な部分への線量を少なくしながら、病変部に可能な限り多くの線量をかけるガンマナイフやサイバーナイフなど定位放射線治療が広がっており、転移性脳腫瘍にも効果をあげています。 <今日のポイント > ●悪性の場合は緊急の治療が必要 ・悪性腫瘍は脳の組織に浸潤しながら大きくなる・後遺症を残さない手術を行うための術中システムが注目を集める・ガンマナイフやサイバーナイフなど定位放射線治療が増えている永嶋信晴著 よくわかる「病」の予防と治療を一部改訂
2017年01月14日
コメント(0)
-
若者に負けない、中高年ならではの脳の使い方
こんにちは。 本日は人類の永遠のテーマ・アンチエイジングについて書きたいと思います。 若い頃に比べて物覚えが悪くなったり、物忘れが多くなったりしてきたと嘆いている人は多いのではないでしょうか。 年をとっても頭がクリアでいたい人には、若者の記憶力抜群の脳はうらやましいものです。 しかし中高年には、記憶力や反射神経が低下しても、それを補って余りある脳の働きがあるのをご存知でしょうか。 中高年ならではの脳の使い方を駆使することにより、若者の脳にも互角に勝負できるのです。 脳生理学者として有名な大島清氏によると、人間の知性には、「流動的知性」と「結晶的知性」の二つがあるそうです。 流動的知性には、記憶力や連想の速度などがあり、年をとるに従って衰えてゆきます。 それに対して結晶的知性には、言語能力や知識、発想の豊かさなどがあって、蓄積によって磨かれてゆくのです。 つまり、流動的知性は加齢とともに衰えるのに対し、結晶的知性は、努力すれば加齢とともに磨かれます。 まだまだ若い者には負けないぜ!と思ったら、中高年お得意の長年にわたって蓄えられた情報の量、すなわち結晶的知性で勝負すればいいわけです。 それは、パソコンのCPUとハードディスクの関係に似ていると思いませんか。 若い人の脳は、買ったばかりの新型パソコン。 CPUやハードディスクの容量は大きいのですが、ハードディスクにあまり書き込まれていない状態です。 これに対して、中年の脳は使い込まれたパソコンです。 CPUが古くて情報の伝達速度が遅いし、容量が少なくなっていますが、今まで入力した情報がハードディスクに満載です。 長年、慣れ親しんできたパソコンを使ってきた人にとって、使いようによっては買い換えたばかりの高性能パソコンよりずっと能率が上がるのではないでしょうか。 しかし脳がうまく働かないと、せっかく入力した情報がうまく取り出せません。 パソコンで検索するみたいに、すぐ情報が取り出せる状態にしたいのなら、結晶的知性を磨くことが大切です。 そのためには、連想力を鍛えることです。つまり連想力は、記憶の検索エンジンの能力をアップさせることになるのです。 永嶋信晴著 よくわかる「病」の基本としくみを一部改訂
2016年12月05日
コメント(2)
-
「手洗いの父」と呼ばれた医師を知っていますか?
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日は、病気予防の基本、衛生がテーマ。 私たちがちょっとした怪我をしたとき、まずやることは化膿しないように傷口を清潔にすることです。 ところが、「傷が化膿するのは、傷が治るために必要なこと」と考えられていた時代があるのをご存知でしょうか。 随分昔のことのように思われがちですが、そんなに古い話ではありません。 つい160年ほど前まではそれが常識と思われていて、当時は、「傷口がいつも通り化膿」したあと、どういう治療法をすればいいかについて考えられていました。 ですから当時の病院は、現代のように徹底した衛生管理という概念はありません。院内は膿の臭いが充満し、メスについた血液や膿は上着の裾で拭き取りながら、素手で手術を行うこともあったようです。 当時の外科医が黒い服を着ていたのは、汚れが目立たないのが理由のひとつでした。 とくに深刻だったのは、妊婦の死亡率の高さです。当時、多くの妊婦が産褥熱で死に、出産に際してそれは避けられないものだと考えられていました。 ちなみ産褥熱とは、分娩およびその前後に、分娩の際に生じた傷を介して細菌に感染して起こる発熱性の病気です。 このような状況に対して、敢然と戦いを挑んだのが、オーストリアのウィーン総合病院の産科医ゼンメルワイスでした。 彼は、自分が所属している第1産科の産褥熱による死亡率が13%なのに対し、助産婦が所属する第2産科が2%と大きな差があることに注目します。 医師と助産婦と何が違うのかと考えた末、彼が最後に行き着いたのは「医師の手」でした。 産科医は、妊産婦を診察するだけでなく病理解剖も行います。 しかし助産婦が解剖を行なう事はありません。当時は手術や分娩の際に手を洗う習慣は無く、素手で解剖を行なったあと、出産に立ち合う事も少なくなかったのです。 ゼンメルワイスは、解剖を行ったときに何かが医者の手に付いて、それが産褥熱を起こすのだと考えました。 その後、分娩の前には必ず手を洗うことを徹底させた結果、産褥熱による死亡者は激減しました。 彼は現在、「院内感染予防の父」と呼ばれ尊敬を集めています。しかし彼の主張は、当時の医学界からはなかなか受け入れられませんでした。 永嶋信晴著 よくわかる「病」の基本としくみを一部改訂
2016年11月26日
コメント(0)
-
運動って、どうして体にいいの?
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日は、運動がどうして体にいいのか、考えてみようか、と…。 ダイエットが目的で、ジョギングなど運動をされている方は多いと思います。 ただ、運動しているからとカロリーの高いものを同時に食べていては決してやせません。 体重を1kg減らすためには、約7,000kcalのエネルギーを消費しないといけませんが、そのためには35時間も歩き続ける必要があるくらい人間は省エネ体質だからです。 やせるための効率を考えれば食事が中心になりますが、運動は健康の維持に欠かせません。肥満を防ぐだけではなく、運動は心肺機能や筋肉、骨を鍛えて体力が向上します。 また骨粗しょう症や認知症の予防、それからストレス解消にも効果があることをご存知でしょうか。また、血糖値が高い人には、インスリンの力を借りずにブドウ糖が細胞の中に取り込まれるメリットがあります。 つまり、インスリンを節約しながら血糖値を下げることができるのです。 運動によって筋肉がつけば、基礎代謝が増えて太りにくい体質にもなります。 筋肉を車のエンジンにたとえてみましょう。 一般に、エンジンの排気量が大きくなるほど、ガソリン、すなわちエネルギーをたくさん必要とします。 だから同じカロリーの食事を摂っても、筋肉の多い人のほうが大量にエネルギーを消費する、つまり太りにくいのです。 また運動には、末梢血管の血液の循環を良くしたり、血圧を下げたりする効果があり、悪玉コレステロールを減少させ、善玉コレステロールを増やす効果もあると報告されています。 このように、運動はダイエットだけではなく、生活習慣病に克つ薬でもあるのです。 さて、運動で上記のようなメリットが得たいと思ったら、有酸素運動をお勧めします。 有酸素運動は、簡単にいえば息を吸いながら行う運動で、歩いたり、自転車で走ったり、ゆっくり泳いだりも皆、有酸素運動です。 ただ、月1回程度では効果は期待できません。運動の効果は、2~3日からせいぜい1週間で、それ以降はほとんどなくなってしまうのです。 最低でも週3日以上、1回に30分以上は行うようにしましょう。 永嶋信晴著 よくわかる「病」の基本としくみを一部改訂
2016年11月12日
コメント(0)
-
医療界に、画像診断革命があったのを知っていますか?
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日は、病気診断の検査の話題です。 普通の健康診断で、つらい検査といったら何が思い浮かぶでしょうか。 一般的には血液検査のときの採血針の痛み、あるいは胃のレントゲン検査のときに飲むバリウムが嫌だという人もいるでしょう。 再検査となると、なんと言っても胃カメラをあげる人が少なくありません。それでも、昔の胃カメラから比べたら格段に楽になったといいます。 当時は現在のものよりずっと太く、飲み込むのに一苦労でした。当時の胃カメラを飲んだことのある人は、胸に太い棒を押し込まれるような気分だったと言います。 それ以上に大変だったのは、CTやMRIといった画像診断機器がなかった頃の脳の診断法でした。それほど古くはなく、今から40年ほど前の話です。 当時、頭を強く打つなどして脳内出血が疑われる患者さんは、脳血管撮影法という検査を受けていました。 これは、首の頚動脈に太い注射針を刺し、そこから造影剤を注入して脳内の血管の出血部分や損傷部分を診断する方法です。 その検査をうけないと手術する場所を特定できませんでした。 ところが、この検査がものすごく痛いのです。頚動脈に直接、針を刺す痛みと、造影剤を注入するときも頭がガンガンして激痛が走ります。 また、医師にとっても悪い部分を正確につかみにくく、検査による事故で半身マヒか言語障害が起きたり、不慣れな若手の脳外科医にあたったりした患者さんは、死に至ることも度々ありました。 手術を行うための検査の段階から命がけだったのです。 ところが現在は、CTやMRIで、たちまちのうちに正確な診断ができます。 その結果、手術などの治療がスピーディーにできるようになりました。検査のための痛みはまったくなく、頭部を機械の丸い穴の中に入れ、5~10分ぐらい寝台に横になっているだけで簡単に検査ができるのです。 CTが発明されたのは1972年で、医療現場でCTにはじめてお目にかかったのは、1975年頃です。 その後猛スピードで日本中に普及して行きました。 脳卒中の死亡率が減少した大きな理由のひとつが検査機器の進歩といっても過言ではありません。 永嶋信晴著 よくわかる「病」の基本としくみを一部改訂
2016年11月05日
コメント(0)
-
現代医療に感謝したくなる理由
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 手術を受けるとき、術後の痛みがどれくらいだろうと不安になる人は多いのではないでしょうか。 最近は、硬膜外麻酔の管を留置し、この管から痛み止めの薬を体に送り込んで術後の鎮痛を行う方法が広く用いられるようになりました。 都知事選で話題を集めた鳥越俊太郎さんが、かつて、この方法によって、肝臓がんの手術後の元気な姿をテレビでご覧になった方も多いと思います。 現代医療の進歩は、痛みの対策に対してもめざましいものがあります。 しかし、つい160年ほど前までは、「手術で痛いのは当然」と考えられていたのをご存知でしょうか。 今でも、痛いのは当たり前だと思われるかもしれませんが、当時の痛みの激しさは私たちの想像を超えています。 当時の外科は、外傷の治療が主流でした。戦争や事故などの負傷者の多くが敗血症で亡くなったと言われています。ちなみに敗血症は、血液やリンパ管の中に病原菌が侵入し、その毒素にために激烈な中毒症状を起こす病気です。 当時、敗血症から命を助ける唯一の方法は、怪我をした部分の手足を切断することでした。それをなんと、麻酔なしで行っていたのです。 しかも、止血は、焼きごてを出血する部位に押し当てる方法が一般的でした。当然、多くの患者は大暴れし、失神したり、ショック死したりする人も少なくなかったと言います。 患者の苦しみを少しでも減らすため、外科医は素早く手足を切断することができる手術道具を工夫したり、強い酒を飲ませたりしました。 ほかにも、葉巻を肛門に差し込んでニコチンの作用を利用したりする方法も行われたようですが、あまり効果はなかったようです。 このような状況で、手術の痛みを少なくする方法にチャレンジしたのは、ウェルズという歯科医師でした。 彼は笑気ガスを使い、痛みなく抜歯をしようと公開実験を行いますが、患者が暴れだして失敗します。 今でも親知らずを抜くとき、飛び上がるような痛みを感じる人もいますから、痛みに対する個人差もあったのでしょうか。 やがて、彼の弟子のモートンによって改良され、無痛手術は成功しました。治療時の痛みに関しては、つくづく今の時代に生きていてよかったと感謝したくなります。 永嶋信晴著 よくわかる「病」の基本としくみを一部改訂
2016年10月29日
コメント(0)
-
最近の注射は痛くなくなった、ってホント?
こんにちは。 土日は、以前書いた原稿の中から、病気予防をテーマにお送りしています。 本日は少し目先を変えて、注射の話題です。 久しぶりに注射をした人がいて、最近の注射はあまり痛くないねと驚いていました。 確かに、子供の頃に学校でうけた予防接種の注射に比べれば、格段に痛くないような気がします。 今は、看護師さんが採血するとき、「少しチクッとしますよ」と言うフレーズをよく耳にします。 しかし、昭和40年代の注射は、「少しチクッ」というより、「思わずギュッ」と目を閉じてしまうような痛さでした。 現在の注射は、針を刺す瞬間に少し痛みを感じる程度ですが、当時の注射はそのあとがさらに痛くなります。 先生が太い針を、力を込めて腕に押し込み、そして針を抜くときも肉が引っ張られるような痛みを感じたものです。 注射の順番を並んで待っているとき、終わった子に、痛かったかどうか尋ねた経験はありませんか。 予防注射の時期がくると、数日前から憂鬱になる子も少なくありませんでした。 最近の注射が痛くなくなったのは、針が昔より細くなったのと、針先の加工技術が進歩して、刺した時の針と皮膚の摩擦が減っているためと言われます。 確かに、昔の注射よりスムーズに体の中に針が入っていくのが実感できます。 これくらいの痛みでしたら、最近の子は、注射に対する拒絶反応が昔より少ないのだろうかと考えたりします。 注射の針は、細くなればなるほど痛みが小さくなります。 蚊に刺されたとき、私たちが痛みを感じないのはその針の細さが理由の一つです。 その点に注目して、日本人が開発した直径0.2ミリの注射針が話題を集めました。 最新の研究はもっと進み、髪の毛の1000分の1の細さしかない新しい注射針が開発されたそうです。 これくらい細くなると、薬剤成分の微粒子を細胞内にピンポイントで直接注入することが可能になるとのことでした。 また、注射針自体を使わない予防接種も期待できそうです。これは、京都薬科大や北海道大などのグループが動物実験に成功したもので、薬物に電気を帯びさせ、電流を使って皮膚に吸収させる手法です。 針をつかわないわけですから皮膚を傷つけません。痛みもまったくないとのことで、注射の嫌いな人にとっては、一日も早い実現を望みたいところです。永嶋信晴著 よくわかる「病」の基本としくみを一部改訂
2016年10月08日
コメント(0)
全63件 (63件中 1-50件目)











