公費 0
[病気の話] カテゴリの記事
全13件 (13件中 1-13件目)
1
-

肺炎
12月に多くなる疾患として「肺炎」があります。今回は、新型コロナウイルス感染による肺炎でなく、通常の肺炎についてまとめてみました。高齢者の肺炎による死亡が増加肺炎は肺に炎症を起こす病気で、肺炎で亡くなる人は、国内では年間およそ12万人と推計されます。その数は増加しており、2011年には、がん、心臓病に次いで、肺炎が日本人の死因第3位になりました。死亡する人のほとんどが65歳以上の高齢者で、特に入院中や介護を受けている人に多く発症します。ただし、元気に過ごしている高齢者も安心はできません。特に、75歳以上の後期高齢者は、肺炎をきっかけに体力が低下し、介護が必要になったり、亡くなることもあります。なぜ肺炎が重症化するのか?肺炎は、特に75歳以上の高齢者のほか、肺や気管支などの呼吸器系の疾患、心臓や肝臓、腎臓病、糖尿病、がん、関節リウマチなどの病気があると発症しやすくなります。また、ステロイド薬、免疫抑制薬、生物学的製剤など薬を使っている場合も、免疫機能が低下し感染症を起こしやすくなります。これらの要因がある場合は、発症すると重症化しやすく命に関わる状態になることが多いのです。かぜやインフルエンザのあとに起こりやすい肺炎を起こす病原微生物は、人の生活環境に存在していて体内に住みついています。ただし、すべての人に肺炎が起こるわけでなく、人の身体には病原微生物の感染や増殖を抑える仕組みがあるのです。喉から肺につながる気管や気管支には、表面を粘膜におおわれた繊毛細胞があります。健康ならば病原微生物が気管や気管支に侵入しても、粘液に付着して繊毛細胞によって痰として口のほうへ排出されます。そして、飲み込まれて胃で消化されてしまいます。しかし、かぜやインフルエンザに感染し、それらのウイルスが気管に感染すると、繊毛細胞が破壊されてはがれ落ちてしまいます。そこに病原微生物が付着すると 感染し増殖しやすくなり肺にまで達してしまうと、肺炎が起こりやすくなります。はがれた繊毛細胞が元に戻るには、約3週間かかると考えられています。なので、かぜやインフルエンザにかかってしばらくの間は肺炎を起こしやすい状態になっているのです。かぜとの違いは?肺炎は、症状がかぜとよく似ているため、気づかずに放置しているケースが多く、その結果、重症化して死亡することがあります。実際にはかぜと肺炎の症状には次のような違いがあります。かぜ:熱が出ても38℃未満のことが多い。3~4日ほどで症状が軽減する。鼻水、くしゃみ、のどの痛みなどを伴う。痰は多くは無色透明で息苦しさや胸の痛みは通常起こらない。肺炎:38℃以上の発熱や強いせきが3~4日以上続いて軽減しない。黄色や緑色のうみのような痰がでる。息苦しさや胸の痛みなどが起こる。高齢者や重い持病がある人は、体力や免疫機能が低下しているので、こうした肺炎の典型的な症状が出ないことがあります。ハアハアと呼吸が浅く速い何となく元気がない体が異常にだるい食欲がないといった症状も肺炎の可能性があるため注意が必要です。本人が体調の変化に気づいていないこともあるので、周りの人がいつもと違う様子を見逃さないようにしなければなりません。肺炎の原因・最も多い肺炎の原因は「肺炎球菌」肺炎を起こす原因には、細菌やウイルスなど病原微生物の感染、関節リウマチ、薬の副作用、羽毛やカビなどによるアレルギーなどさまざまです。肺炎を起こす原因として最も多いのが病原微生物の感染で、その中で最も多いのが肺炎球菌です。日本人では、高齢者の3~5%の鼻やのどの奥に住み着いていると考えられています。こうした人が、かぜなどをきっかけに免疫機能が低下したり、「誤えん」といって食べ物や唾液と一緒に肺炎球菌を気管に吸い込んでしまうと、肺炎を発症しやすくなります。肺炎球菌による肺炎の治療は抗生物質の投与が基本で、重症化していなければ多くの場合は回復します。重症化すると命に関わることが少なくありません。肺炎が重症化しやすい高齢者や持病がある人は、予防のために肺炎球菌ワクチンを接種しておくことが重要です。肺炎球菌ワクチンの受け方肺炎球菌ワクチンには23価ワクチンと13価ワクチンの2種類があります。23価ワクチン:23種類の肺炎球菌に対して効果があり、重症化する可能性のある肺炎球菌による肺炎のうちの約70%に対し高い予防効果があります。13価ワクチン:13種類の肺炎球菌に対して効果があります。ワクチンは身体に免疫を記憶させる作用があり、より長期的な予防効果が期待できます。65歳以上でこれまで23価ワクチンを接種したことのない人は、定期接種といって公費助成で1回、23価ワクチンを受けられます。受けられるタイミングは、65歳、70歳、75歳というように5歳おきのタイミングです。接種は1回でいいと思われることがありますが、そうでなく23価ワクチンの予防効果は約5年と考えられているので、65歳になったら早めに定期接種をすませ、その後も5年おきに自費で接種するのが理想的です。また、60~64歳でも、心臓や腎臓、呼吸器の病気、HIVによる障害により日常生活に大きな支障がある人も定期接種を1回受けることができます。13価ワクチンは、成人の場合は任意接種で自費で受けることになります。肺炎のリスクが高い高齢者は23価ワクチンに加えて13価ワクチンも接種すると予防効果がより高まると考えられています。実際に13価ワクチンを接種した方がいいか、いつ接種するのがいいかなどについては、かかりつけ医に相談してください。インフルエンザワクチンの接種も毎年受けることがすすめられます。乳幼児には13価ワクチンの定期接種があります。いずれの場合も、市区町村にある保健所や指定された医療機関で受けることができます。詳しい場所や受けられる時期については、住まいの市区町村に問い合わせるなどして確認してください。引用:NHK健康チャンネルNHK健康番組100選 【きょうの健康】 息苦しさは危険信号 DVD
2021.12.05
コメント(0)
-

感染性胃腸炎
感染性胃腸炎とは感染性胃腸炎とは、細菌やウイルスなどの病原体による感染症です。ウイルス感染による胃腸炎が多く、毎年秋から冬にかけて流行します。原因と感染経路原因となる病原体には、ノロウイルス(Noro virus)、ロタウイルス(Rota virus)などのウイルスのほか、細菌や寄生虫もあります。感染経路は、病原体が付着した手で口に触れることによる感染(接触感染)、汚染された食品を食べることによる感染(経口感染)があります。症状病原体により異なりますが、潜伏期間は1~3日程度です。ノロウイルスによる胃腸炎では、主な症状は吐き気、おう吐、下痢、発熱、腹痛であり、小児ではおう吐、成人では下痢が多いです。有症期間は平均24~48時間です。ロタウイルスによる胃腸炎では、おう吐、下痢、発熱がみられ、乳児ではけいれんを起こすこともあります。有症期間は平均5~6日です。感染しても発症しない場合や、軽い風邪のような症状の場合もあります。 治療特別な治療法は無く、症状に応じた対症療法が行われます。乳幼児や高齢者では下痢等による脱水症状を生じることがありますので早めに医療機関を受診することが大切です。特に高齢者は、誤嚥(おう吐物が気管に入る)により肺炎を起こすことがあるため、体調の変化に注意しましょう。おう吐の症状がおさまったら少しずつ水分を補給し、安静に努め、回復期には消化しやすい食事をとるよう心がけましょう。予防のポイントロタウイルスによる感染症については、予防接種ワクチンがあり、乳幼児を中心に接種を受けることが行われています(任意接種)。ノロウイルスについては、予防接種はありません。トイレの後や、調理・食事の前には、石けんと流水で十分に手を洗いましょう。便やおう吐物を処理*する時は、使い捨て手袋、マスク、エプロンを着用し、処理後は石けんと流水で十分に手を洗いましょう。カキなどの二枚貝を調理するときは、中心部まで十分に加熱しましょう。*おう吐物処理の具体的な方法は こちら(家庭向けパンフレット)をご覧ください【参考:簡易なハイター等の薄め方】(市販の漂白剤:塩素濃度約5%の場合)0.02%・・・環境消毒*に使用0.1%・・・おう吐物・ふん便が付着した場合の処理に使用*家庭や施設において、発生時にトイレのドアノブや手すりなど、多くの人が触れる場所の消毒に使用(注)次亜塩素酸ナトリウムは金属を腐食させるため、金属部分に使用した場合は10分程度たったら水拭きしてください。また、塩素ガスが発生することがあるので、使用時は十分に換気をしてください。濃度(希釈倍率) 希釈方法0.02%(200ppm) 2リットルのペットボトル1本の水に10ml(原液をペットボトルのキャップ2杯)0.1%(1000ppm) 500mlのペットボトル1本の水に10ml(原液をペットボトルのキャップ2杯)検査・感染症法との関係通常は症状から診断されますが、検査診断は、迅速診断キットを用いた抗原検査や、病源体の検出によります。感染症法では、五類感染症(定点把握対象)として定められ、定点医療機関から毎週患者数が報告されています。また、ロタウイルスによる胃腸炎の場合は、基幹定点医療機関からも毎週患者数が報告されています。嘔吐物緊急凝固剤セット 178-W ゲロポン(R)-S【お取り寄せ】【郵便NG】
2021.10.31
コメント(0)
-

インフルエンザ
新型コロナウイルス感染が流行する以前ならインフルエンザに気を付けなければならない季節がやってきました。復習の意味でインフルエンザについてまとめてみました。症状典型的なインフルエンザでは、38度以上の発熱、鼻水、のどの痛み、せき、関節痛などが起こり、高齢者や乳幼児などがかかると、肺炎やインフルエンザ脳症などを起こすことがあります。抗インフルエンザ薬を早期に使うと発熱する日数を1日減らしたり重症化を防ぐ効果があります。インフルエンザウイルスの型インフルエンザウイルスは、A型、B型、C型の3つの型に分けられます。このうち、冬に流行する季節性のものは、A型とB型です。A型は大変異により数十年に一度大流行(パンデミック)を起こします。C型は、散発的に起こるもので、季節的な流行は起こしません。ウイルスの表面の「H」と「N」という突起の組み合わせによって、A型は144の亜型に分けられます。B型は2系統に分けられます。インフルエンザワクチン接種の効果インフルエンザを予防するうえで重要なのが、インフルエンザワクチンの接種です。ワクチンの効果については、年齢などにもよりますが、発症(症状発現)を約50~60%減少させる、重症化を防ぎ成人の入院を約70%減少させる、高齢者の死亡リスクを約80%減少させるといった報告があります。ワクチンを打った後にインフルエンザにかかるすることもありますが、ワクチンを打たないでかかるより重症化を抑えることができる、発熱期間も短くすることができるといったデータがありますので、単に予防するだけでなく、重症化を抑えるという観点からもワクチン接種が大切です。予防接種時のインフルエンザワクチン以前のインフルエンザワクチンは、A型2種とB型1種を合わせた3種ウイルス混合でした。しかし2015年から、B型が1種追加されて4種ウイルス混合になり、発症予防、重症化予防ともに効果が高くなると期待されています。このインフルエンザのワクチンは毎年つくりかえられます。世界中の国々で流行したインフルエンザウイルスの株から、次のシーズンにどんな株が流行するかが予測され、夏ごろまでにワクチンがつくられます。ワクチン接種後、約2週間してからウイルスと闘う「抗体」ができ、最も効果が高くなるのは、予防接種をしてから1~2か月後です。インフルエンザのピークがおおむね1月から2月ごろになりますので、11月末から12月の中旬ごろまでに計画的に予防接種を受けましょう。特に受験や旅行など大切な予定がある方は、その1~2か月前には済ませておくのが大切です。子どもの予防接種の回数とタイミング生後6か月以上13歳未満の子どもの場合は、基礎免疫が低いため2回の接種が推奨されています。一般的には1回目の予防接種から2~4週間空けて2回目を打つことになりますが、これまでのデータから4週間空けるのが最も効果的だと考えられています。抗体が上がり始めるのは2回目を受けた後で、2回目を打つまでに1か月間空きますので、1回目を早くすることが重要です。13歳以上の場合は、1回の予防接種で十分な抗体上昇が見込めるので、2回打つ必要はありません。インフルエンザの感染ルートインフルエンザの主な感染ルートは、せきやくしゃみ、会話による飛沫(ひまつ)感染と、ウイルスのついた手で口や鼻に触れることで感染する接触感染の2つと考えられてきました。せきで約90万個、くしゃみで約200万個の飛沫が発生するといわれており、5分間の会話でもせきと同程度の約90万個の飛沫が発生するとされています。近年、新たな第3の感染ルートが注目を集めています。それは「エアロゾル感染」と呼ばれるものです。「エアロゾル」とは、空気中に微粒子が安定して長く漂っている状態のことで、雲、タバコの煙、寒い時期の白い息のような状態です。空気中にインフルエンザウイルスを含んだ微粒子が安定して漂い、それを吸い込むことで感染するのではないかと考えられています。飛沫感染とエアロゾル感染は似ていますが、飛沫は水分を含んでいるために、口から飛び出した際に重力に引っ張られて下に落ちますので、空気中に漂うことはありません。自分でできるインフルエンザの予防正しい手洗いインフルエンザを予防するために大切なのが「手洗い」です。手についたインフルエンザウイルスを物理的に除去するために有効な方法です。「正しい手の洗い方」で予防効果を高めることができます。外出して戻ったときは、流水と石けんでしっかりと手洗いしましょう。また、インフルエンザウイルスはアルコールに弱いので、アルコール性の手指消毒剤を使うのも効果的です。マスク着用予防には「マスクの着用」も効果的です。飛んでくる飛沫を物理的に防御することができますし、逆に自分がインフルエンザウイルスをまき散らすことも予防でき、周囲への感染を防ぐことができます。一般的な不織布のマスクは、インフルエンザのエアロゾル感染の原因となる非常に小さな微粒子を50%~80%カットしてくれます。またマスクをすることによって、湿度を保ち、のどの粘膜を正常に保つことができることも、予防に役立ちます。人混みに出るときや、自分がせきが出る場合にはせきエチケットとして、マスクの着用を心がけましょう。湿度・温度・生活習慣で予防「室内の湿度・温度を適切に保つ」ことも予防につながります。インフルエンザウイルスが伝播しにくくなるよう、湿度は50~70%程度、温度は20~25℃程度を保ちましょう。さらに、抵抗力を下げないために、「規則正しい生活」を送りましょう。インフルエンザは、本来、健康で免疫力があれば自然に治る病気ですので、体調を保てるように適度な運動を行い、睡眠はしっかりとり、バランスの良い食事をとることが大切です。インフルエンザの治療症状が強くてインフルエンザかもしれないと思ったら、医療機関を受診しましょう。合併症を起こすリスクの高い人は早めの受診が勧められます。インフルエンザと診断された場合には、2日以内に抗インフルエンザ薬を使うと、発熱を1日減らす効果と重症化を予防する効果があります。現在、抗インフルエンザウイルス薬の中心はノイラミニダーゼ阻害薬です。ウイルスを細胞内に閉じ込めて他の細胞への広がりを防ぐ働きをする治療薬です。成人では1日2回、5日間服用するオセルタミビル(タミフル、オセルタミビル)、1日2回、5日間吸入するザナミビル(リレンザ)、1回の吸入で済むラニナミビル(イナビル)が中心です。9歳以下の子どもではオセルタミビルのシロップを使います。ペラミビル(ラピアクタ)は内服も吸入も難しい人にも使用できる点滴薬です。さらに2018年からエンドヌクレアーゼ阻害薬という新しい薬が承認され、治療薬の選択肢が増えました。ウイルスが増殖する際に必要な酵素を阻害することで、増殖そのものを抑える治療薬です。エンドヌクレアーゼ阻害薬には、バロキサビル(ゾフルーザ)という内服薬があります。オセルタミビルは5日間の服用が必要ですが、バロキサビルは1回だけの服用で済み、のみ忘れの心配が少ない利点があります。一方で、バロキサビルは耐性ウイルスが出現する割合が高いという報告もあり、日本感染症学会は2019年10月に「12歳以上と成人は、データが不足しているため、薬を推奨するかしないか現時点では決められない」「12歳未満の子どもは慎重に投与を検討する」「免疫不全患者や重症患者には積極的な投与をすすめない」という提言を出しています。インフルエンザ薬による異常行動への影響最近の研究で、インフルエンザ薬をのむ・のまないに関わらず異常行動が発生していることがわかっています。つまり、薬による影響ではなく、インフルエンザという疾患自体によって異常行動が起こっていると考えられます。実際に子どもでは、抗インフルエンザ薬を使用する・しないにかかわらず、インフルエンザそのものの影響により、急に走り出す、部屋から飛び出そうとするなどの異常行動を起こす恐れがありますので、少なくとも発症から2日間、異常行動を起こさないか、注意して見守ることが大切です。引用:NHK健康チャンネル「エンペックス気象計」環境管理温・湿度計(季節性インフルエンザ感染防止目安)TM-2584W【温度計】【ギフト】【御祝】【粗品】
2021.10.27
コメント(0)
-
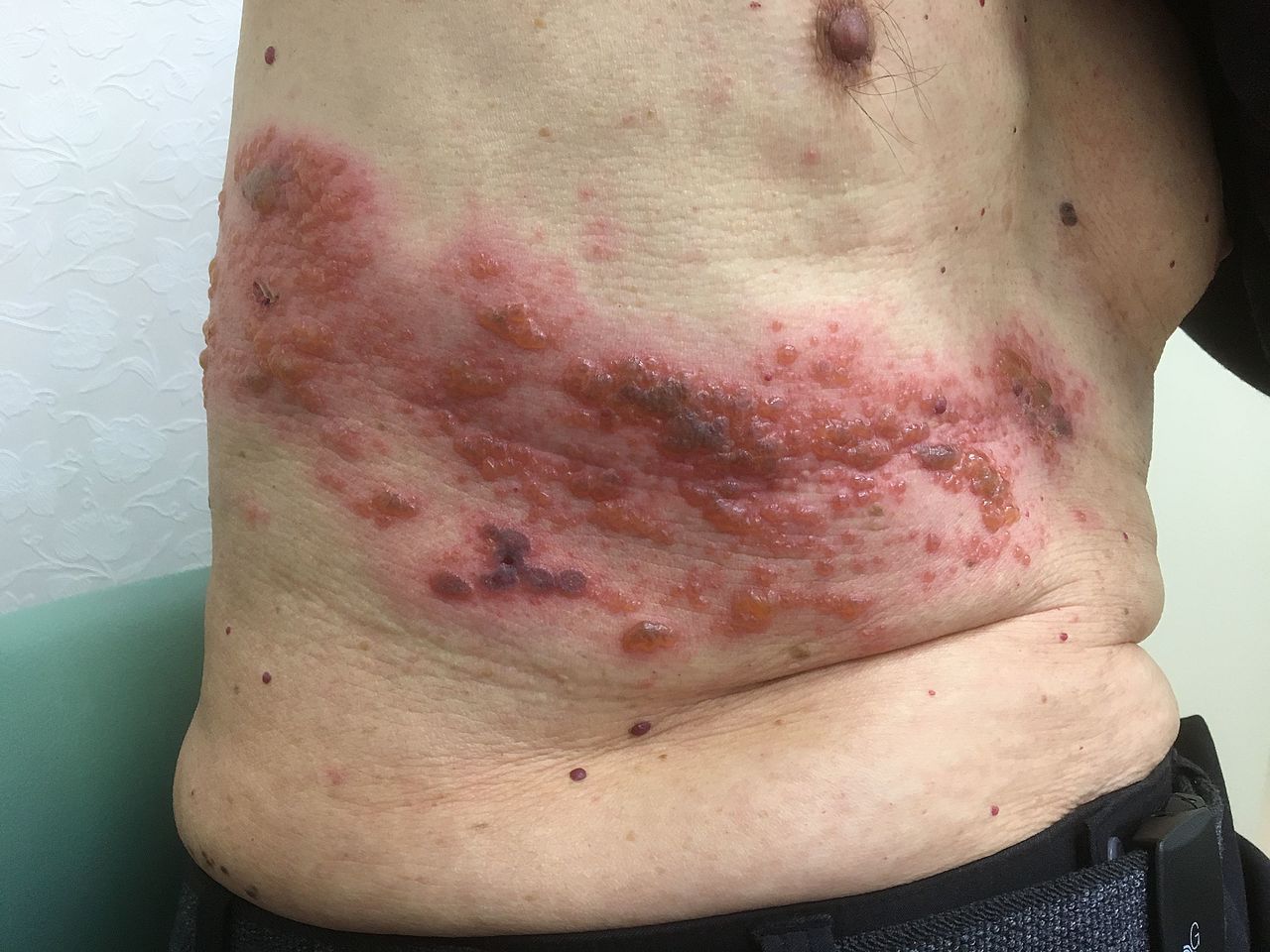
帯状疱疹
帯状疱疹(たいじょうほうしん、英: Herpes zoster, Zoster)とは、水痘・帯状疱疹ウイルス(英: Varicella-zoster virus)によって引き起こされるウイルス感染症の一種。疫学的知見「1年の中で特に起こりやすいという時期はない」とされていたが、宮崎県内の医療機関(開業医39施設と総合病院7施設)が1997-2006年に行った4万8388例(男2万181人、女2万8207人)に対する調査では、8月に多く冬は少なく、帯状疱疹と水痘の流行は逆の関係にある。この現象は、10年間毎年観測された。この調査とは別に、年齢的に水痘患者数の多い小児との接触の機会の多い、幼稚園や保育園の従事者には、帯状疱疹の患者数が少ないことも明らかになっている。これは、ウイルスとの接触によりブースター効果がおき、免疫価が高くなり帯状疱疹が発症し難くなっていると考えられる。一般的には、体調を崩しやすい季節の変わり目に多い。基本的には一生に1回であることが多いが、2回以上罹患する人もいる(発症部位は異なることが多い)。再発するのは5%以下。ただし、全身性エリテマトーデス(SLE)などの膠原病や後天性免疫不全症候群(AIDS)、骨髄疾患や免疫抑制薬などで、CD4の免疫機能が低下していると、短期間に何回も繰り返す。また、2014年10月より水痘ワクチンの1-2歳児を対象とした定期接種化が実施された事で、帯状疱疹患者の急増が認められているとの報告がある。帯状疱疹の活性化時期には、体液中に水痘ウイルスが存在する可能性があり、口腔内から検出されることもある。また皮膚と皮膚の接触感染は勿論、体液感染・飛沫感染・空気感染、物品を介しての伝染もある。妊娠中に帯状疱疹を発症しても、非妊娠時と経過は変わらず、先天奇形は起こらないと云われているが、帯状疱疹は胎児に感染するので、産婦人科での診察が必要である。高齢者の場合、神経痛が強く残ることがある。疱疹後神経痛、帯状疱疹後神経痛という。疼痛治癒は、場合により長びく。臨床所見原因帯状疱疹は、潜伏感染している水痘帯状疱疹ウイルスの再活性化が原因であって、他人から感染して発症するわけではない。しかし、水痘を罹患したことがない人物(特に子供・妊婦には注意が必要)には、接触感染などで水痘として感染する恐れがある。一度水痘に罹患すると、たとえ治癒しても水痘のウイルスが神経節中に潜伏している状態(潜伏感染)が続く(この状態自体に害はない)。ストレスや心労、老齢、抗がん剤治療・HIVの進行、太陽光等の刺激などにより、免疫力が低下すると、ウイルスが神経細胞を取り囲んでいるサテライト細胞の中で再度増殖する(再活性化する)ことがある。この増殖によって生じるのが帯状疱疹である。ウイルス再活性化のメカニズムは不明。60歳代を中心に50歳代から70歳代に多くみられるが、過労やストレスが引き金で若い人に発症することもある。年齢が若いから軽症ですむとはかぎらず、その患者の抵抗力により重症度が決定される。初期に軽症であっても、無理をすることでいくらでも重症化する疾患である。ごく稀に、骨髄移植に伴いドナーが保有していた病原体により移植後に発症する事がある。一般的な症状初期の発疹知覚神経の走行に一致して、皮疹出現の数日前から違和感や疼痛が出現することが多い(皮疹と同時、或いは出現後の事もある)。その後一般に帯状に紅色丘疹・浮腫性紅斑・紅暈を伴う小水疱が列序性に出現し、疼痛やそう痒感を伴う。神経痛・神経障害のみで皮疹が出ないという病態(zoster sine herpete)もある。2週間以上治癒しない場合、免疫機能の異常が考えられる。症状や発症部位によっては合併症として以下がある。三叉神経第一枝領域(前頭部・前額部)に発症した場合や、ウイルス血症から水痘のように全身に水疱が播種状に出現した場合は、ウイルス性髄膜炎合併のリスクが高い。鼻背や鼻翼に水疱を形成した場合をハッチンソン兆候と言い、三叉神経第一枝(眼神経)の枝である鼻毛様体神経が犯され、眼合併症(ぶどう膜炎・角膜炎)を来す可能性が高くなる。耳介やその周囲に水疱を形成した場合、聴神経の障害により眩暈・耳鳴が、顔面神経の障害により顔面神経麻痺(ラムゼイ・ハント症候群)に注意が必要である。臀部下方や外陰部に水疱を形成した場合、稀であるが仙髄に影響が及び、膀胱直腸障害(排尿障害・尿閉・便秘)を来すことがある。また、まれに特徴的な発疹を生じずに脊髄炎を起こした例や、歯槽骨の壊死・歯の脱落が発生することもある。なお、歯槽骨以外の骨の壊死の報告はない。帯状疱疹関連痛帯状疱疹関連痛(たいじょうほうしんかんれんつう)とは、帯状疱疹に伴う神経痛様疼痛の総称で、皮疹が生じている最中の激しい疼痛と、皮疹治癒後に継続する痛みである。なお、皮疹発症後1〜3カ月を越えて残る疼痛は、帯状疱疹後神経痛と呼ばれる。これは急性期の炎症によって、神経に強い損傷が生じたことで起きる。急性期の痛みは、皮膚の炎症や神経の炎症によるが、帯状疱疹後神経痛は神経の損傷によるものなので、痛みが残った場合は、ペインクリニックなどで麻酔科医による疼痛治療が必要になる。なおこの症状は、皮膚症状が重症な人、眠れないほどの痛みがある人、または高齢者ほど残り易いときれ、約30%が帯状疱疹後神経痛に移行するとの報告がある。診断・検査臨床症状と経過で容易に診断できる事が多いが、時に虫刺され、接触皮膚炎、単純ヘルペス、水痘、自己免疫性水疱症、熱傷などの疾患と鑑別を要することがある。帯状疱疹はどの部位にどの様な形で出るかも不明ということもあり、早めの兆候を見逃さず、症状を過小評価しないことが大切である。特に上記の眼・顔面神経麻痺・膀胱直腸障害は皮疹出現から1週間以上経過した後に出現することもあり、注意を要する。ツァンク試験(Tzanck試験)は、水疱内容物を塗抹標本とし、ギムザ染色を行い巨細胞を検出する検査で、帯状疱疹以外でも巨細胞は多々認められるが、迅速診断としての有用性は高い。確定診断としては水疱内容物のウイルス抗原を検出する方法、水疱内容物や血液中のウイルスDNAを検出する方法、血清IgG抗体価の上昇を確認する方法があるが、通常は行われない。一般のVZVモノクローナル抗体はHSVでも抗原抗体反応(交叉反応)を起こす。治療アシクロビル、ビダラビン、バラシクロビル、ファムシクロビルなどの抗ウイルス薬が有効で、点滴や内服による治療により治癒までの期間短縮が期待できる。ただし、抗ウイルス薬は水痘・帯状疱疹ウイルスの増殖抑制効果しかなく、病初期に投与しないと効果が期待できない。よって、病初期以外は症状を緩和する対症療法が主となる。同時に安静にし体力を回復することも大切である。適切な治療が行われれば、早ければ1週間ほどで水疱は痂皮化し治癒する。程度により水疱部が瘢痕化することもある。帯状疱疹の出現している時の急性期疼痛に対しては、アセトアミノフェン、リン酸コデイン、アミトリプチリンが欧米で使用されている。また、副腎皮質ステロイドの全身投与も急性期の疼痛を除去する作用がある。帯状疱疹関連痛(神経痛様疼痛)は、治癒した後も後遺症として残ることがある。眼と関係する顔面神経で神経痛様疼痛が発症した際に、適切な治療をしなければ視力に影響が出ることがある。神経痛様疼痛に対する治療法は確立していないが、疼痛に対し漢方薬による疼痛緩和療法や鍼灸療法などが行われる事もある。現在では必要に応じ対症療法として神経節ブロック、理学療法、非ステロイド性抗炎症薬、抗うつ薬、抗けいれん薬、レーザー治療などを行う。帯状疱疹後神経痛の治療法具体例として以下のようなものが挙げられる。※印は保険適応外である。薬物療法ワクシニアウイルス接種家兎皮膚抽出液(ノイロトロピン)抗うつ薬(アミトリプチリン単独、および神経ブロックの併用)。アミトリプチリンは日本では1961年に薬価収載された抗うつ薬だが、2016年2月、「末梢性神経障害性疼痛」の効能が追加された。非オピオイドアセトアミノフェン非ステロイド系抗炎症薬 ※オピオイド (トラマドール)麻薬 (コデイン、モルヒネ、フェンタニル)漢方薬(補中益気湯、桂枝加朮附湯など) ※塩酸メキシレチン ※プレガバリン(2013年2月より、効能は「神経障害性疼痛、線維筋痛症に伴う疼痛」)局所療法カプサイシン、アスピリン、硝酸イソソルビドなどの外用 ※神経ブロックイオントフォレーシス ※低出力レーザー[23][24] ※予防水痘ワクチン・帯状疱疹ワクチン上記の通り、帯状疱疹は潜伏感染している水痘帯状疱疹ウイルスの再活性化によって引き起こされるため、そもそも水痘に罹患しなければ、帯状疱疹は発症しない(水痘ワクチンにより、帯状疱疹を発症する例もあるが、非接種と比較して非常に稀な確率である)。2014年(平成26年)10月1日より、水痘ワクチンが定期接種になり、今後は水痘罹患者が、将来的には帯状疱疹発症者の低下が期待される。なおワクチンによる免疫は、3年から11年で減弱するとされている。アメリカ合衆国での研究では、水痘ワクチンを数万人の50歳以上の成人に接種することで、帯状疱疹の発症を対照群の半分に、主観的に痛みを残す人を3分の1に減らすことができたデータもある。2006年に、米国では60歳以上を対象とする帯状疱疹ワクチンとして承認された。このワクチンはいわゆる「水ぼうそうのワクチン(水痘ワクチン)」のことであり、数十年前に日本で研究開発された水痘ワクチン「ビケン」である。アメリカ合衆国のみならず、欧州連合など30カ国以上で「帯状疱疹の予防目的」で広く使われている。日本でも2004年(平成16年)4月に接種対象者として「水痘ウイルスに対して免疫能が低下した高齢者」が追加され、2016年(平成28年)3月には効果・効能として「50歳以上の者に対する帯状疱疹の予防」が追加されたが、費用は自由診療となる。免疫力が落ちてくる60代以上の高齢者で、帯状疱疹をしたことがない人には、帯状疱疹後神経痛を回避するためにも、水痘ワクチンの使用が推奨される。免疫抑制剤を使用することになった患者で、帯状疱疹ワクチン接種を受けたもの・受けていないものを対照に前向きコホート研究を行った研究がある。帯状疱疹の発生率は免疫抑制剤使用後において、水痘ワクチン接種により、約42%低下した。2018年(平成30年)3月23日、ジャパンワクチンおよびグラクソ・スミスクラインは、世界初となる帯状疱疹サブユニットワクチン(不活化ワクチン)の「シングリックス(Shingrix)」を開発し、日本での製造承認を受けた。2020年(令和2年)1月から流通が始まり、50歳以上の成人に2か月間隔で2回接種される。今後、帯状疱疹の予防目的としての水痘生ワクチンの使用は減少し、サブユニットワクチンに移行するものと思われる。出典: フリー百科事典『ウィキペディア(Wikipedia)』帯状疱疹・単純ヘルペスがわかる本 最新知識で正しい予防・確かな治療 / 本田まりこ 【本】
2020.09.13
コメント(0)
-

腎細胞癌
腎細胞癌(じんさいぼうがん、英: Renal cell carcinoma)は、腎臓に発生する悪性腫瘍のひとつであり、尿細管上皮細胞ががん化したものである。別名グラヴィッツ腫瘍(Grawitz's tumor)。分類淡明細胞型 (clear cell)最も一般的で、70%の確率で見られる。その名の通り光顕的に細胞質が明るい腫瘍細胞として見える。染色体3pの欠損、VHL遺伝子の欠損がしばしば認められる。顆粒細胞型 (granular cell)15%の確率で見られる。好酸性顆粒状細胞(ミトコンドリアの多い細胞)から成る。染色体・遺伝子異常の現れ方は淡明細胞型と変わりがない。UICCワークショップ腎細胞癌分類においては、両者を区別する必要がないとして「顆粒細胞型」という分類の廃止を勧告している。色素嫌性型 (chromophobe)嚢胞随伴性予後は良好。乳頭状 (papillary)肉腫様型 (sarcomatoid)(または紡錘型spindle)本来は上記いずれかの組織型であったものが、あまりにも脱分化が進んで元々の組織型が判らなくなったものである。当然、予後は最も不良。広義には、これらに加えて集合管癌 (collecting duct carcinoma)=集合管上皮細胞ががん化したものを含む。疫学腎細胞癌は男性5.6/100,000人、女性4.1/100,000人の確率で見られる。20歳までに見られることは稀で、小児科腎腫瘍では2%を占めるのみである。40歳以降、特に60代から70代にかけて好発する。von Hippel-Lindau病などの遺伝病との関係も示唆されているが定かではない。喫煙は本症の主要な危険因子であり,30%増大させる。その他に肥満(特に女性)、カドミウム、一部の解熱鎮痛薬の長期使用(アセトアミノフェン、フェナセチン)なども本症の危険因子である。症状血尿、側腹部腫瘤、疼痛、体重減少、腹痛、食欲不振、低色素性貧血、肝機能障害、合併症、腫瘍随伴性症候群、高カルシウム血症、多血症、高血圧本症は転移が多いことで有名な悪性腫瘍であり、特に肺転移、骨転移、肝転移を起こしやすい。なかでも肺転移が最も多い。検査血液検査、腹部CT、腹部MRI、腎エコー(超音波検査)現在、腎癌のスクリーニング検査として効率的で、早期発見を可能とする特異的腫瘍マーカーは存在しない。腎癌のスクリーニングには腹部超音波検査が汎用されており、腎腫瘤病変が疑われた場合、確定診断にダイナミック造影CT検査が有用である。治療外科治療(根治的)腎摘除術腎部分切除術【腎摘除術と腎部分切除術の選択】 T1a(腫瘍径が4cm以下のもの)では両術式の制癌性は同等で 、腎摘除術では腎機能低下など合併症のために全生存率が低下する。これらをはじめとした複数の研究報告を踏まえ、以下の治療指針が原則になっている(腎癌診療ガイドライン2017年版 2019年改訂版)。T1aにはできる限り腎部分切除術を行う。T1b(腫瘍径が4cmを超えるが7cm以下のもの)に対しても、可能であれば腎部分切除術を選択する。T2以上(腫瘍径が7cmを超えるもの)では腎摘除術を行う。また、単腎であったり、両腎に腫瘍が存在していたりする場合は、腎機能温存のために部分切除術を考慮する必要がある。【転移を有する患者における原発巣摘除の意義】 CARMENA試験において、スニチニブ単独での全生存期間は腎摘除後にスニチニブを行った場合に劣らないことが示された。SURTIME試験では、腎摘除後にスニチニブを投与する群とスニチニブ3サイクル実施後に腎摘除を行いスニチニブを継続する群が比較され、主要評価項目の無増悪生存期間では両群間に差はなかったが、副次評価項目の全生存期間はスニチニブ3サイクル実施後腎摘除群が優れていた。ただし本試験は症例登録に難航し、途中で登録を打ち切ったことに注意が必要である。一方、免疫チェックポイント阻害薬を使用する場合の原発巣摘除の意義については、現時点ではエビデンスはない。腎癌診療ガイドラインでは、Poor risk患者やPerformance Status(PS)不良などの予後不良例では即時腎摘除術は慎重に判断すべきであり、PS良好や転移巣が小さいなどの予後良好例においては、十分な検討の上原発巣摘除を考慮すべきとされている。【転移を有する患者における転移巣摘除の意義】 後ろ向き研究では、転移巣切除による全生存期間の延長を示唆する結果が示されているが、バイアスに注意が必要である。不完全切除や脳転移、CRP高値、high grade腫瘍などが予後不良因子とされ、このような患者に対しては、転移巣切除の意義は乏しい。腎癌診療ガイドラインでは、PS良好で、無病期間が長く、完全切除が可能な場合など、注意深く選択された患者において生存率の向上が期待されるとしている。薬物療法【転移性腎癌のリスク分類】 様々なリスク分類が存在するが、薬物療法を施行する上で重要なのは、Memorial Sloan Kettering Cancer Center (MSKCC)分類とInternational Metastatic Renal Cell Carcinoma Database Consortium (IMDC)分類である。MSKCC分類はサイトカイン療法を受けた転移性腎癌患者の予後因子を、IMDC分類はVEGF (Vascular Endothelial Growth Factor)標的療法を受けた転移性腎癌患者の予後因子をもとに考案された。現在は免疫チェックポイント阻害薬を中心とした一次治療体系になっているが、これらの臨床試験で用いられたIMDC分類を用いて評価し、リスクに応じて薬剤を選択することがガイドラインで推奨されている。出典: フリー百科事典『ウィキペディア(Wikipedia)』【送料無料】 腎細胞癌および上部尿路癌の手術 新Urologic Surgeryシリーズ / 冨田善彦 【全集・双書】
2020.08.23
コメント(0)
-

注意欠陥・多動性障害
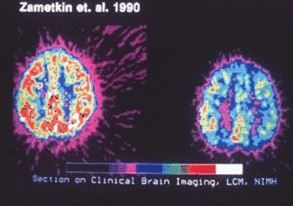
注意欠陥・多動性障害(ちゅういけっかん・たどうせいしょうがい、英: Attention-deficit hyperactivity disorder、ADHD)は、多動性(過活動)や衝動性、また不注意を症状の特徴とする神経発達症もしくは行動障害である。こうした症状は教室内で最年少だとか、正常な者、他の精神障害、薬物の影響でも一般的であるため、機能障害や苦痛を感じるなど重症で、幼い頃から症状があるなどの鑑別が必要とされる。概要精神医学的障害の一種である。「注意欠陥・多動性障害」という診断名は、1994年からのDSM-IVのものである。以前のDSM-IIIの注意欠陥障害(attention-deficit disorder:ADD)や、ICD-10の多動性障害(hyperkinetic disorder)を継承するもので、口語的には多動症(hyperactivity)などと呼ばれてきた。一般人にアスペルガー症候群と混同されがちだが、アスペルガー症候群は他者理解・共感力の欠如が症状が特徴である。2013年のDSM-5では、ADHDは訳語として、欠陥から欠如(けつじょ)に代わった注意欠如・多動性障害と、注意欠如・多動症が併記されている。注意欠如・多動性障害は、日本精神神経学会が2008年に示したもので、注意欠如・多動症は小児精神神経学会や日本児童青年精神医学会の示したDSM-5の翻訳案である。またDSM-5で成人への診断が追加された。診断その症状が、正常な機能と学習に影響を及ぼしている場合のみに診断する。症状は早い時期(6歳未満ごろ)から発症し、少なくとも6か月以上継続している必要がある。DSM-5はそれまでの7歳までの発症を12歳とし、遅発性の発症を含めたがこのことは誤診の可能性も増やしている。また、小児発症が成人ADHDの重要な診断基準であったが、2016年には小児期ADHDと成人期ADHDは異なる経過を持つ異なる2つの症候群だと示唆されている。つまりまだ明確となっていない部分がある。診断は、多くの精神障害と同様に問診等で行われやすいが誤診も起こしやすく、診断を補助するための評価尺度は存在し、生物学的指標はない。ADHDの医学的なあり方、アメリカでの推定有病率を数倍上回る診断数である過剰診断や、投薬に対する議論のため、ADHDに関する論争が盛んである。遺伝的要因が76%とされるが、分離が洗練されておらず家庭という環境要因が含まれてしまっていることに注意が必要である。また、重要な環境要因は、胎児期の薬物、アルコールおよびタバコの暴露、周産期の問題、そして頭部外傷である。出産以降の環境要因に因果関係は認められないが、病状を悪化させる可能性がある。学童期までの発症率は1 - 6%で男子の方が女子よりも高い。特に男子では多動性と衝動性しかみられず、特に女子では不注意しかみられない場合がある。ICD-10での多動性障害の発症率は学齢期で3〜7%であり、その内30%は青年期には多動と不注意は目立たたなくなり、40%は青年期以降も支障となる行動が持続し、残りの30%は感情障害やアルコール依存症などのより重篤な精神障害が合併する。ある調査では、約3割が大人になっても症状が続いていた。また、別の調査では、ADHD症状の深刻度は通常加齢とともに低下するが、約90%のADHD患者はいくつかの症状を成人期まで持続し続ける。治療では、世界保健機関や日本のガイドラインでは児童へは心理療法が優先される。心理療法では認知行動療法やソーシャルスキルトレーニング、また親の接し方の練習であるペアレント・トレーニングといったものがある。児童における大規模なMTA研究にて1年時点で見られた投薬の優位性は、2年以上の投薬では行動療法などと差が見られず疑問が呈されており、他の長期研究でも長期の投薬による利益は報告されていない。症状衝動性(impulsive)・過活動(hyperactive)・不注意(inattentive)などの症状が確認される。典型的には生まれつきのように症状が存在する。通常の人々にも広く一般的にみられる症状であるため、症状が合致するだけでは不十分であり、幼年から症状が継続し、発達過程において不適切に持続しており、特定の状況だけで見られないことがある。子供ではICD-10による多動性障害(たどうせいしょうがい)の診断名が適用されることもある。不注意(inattention)には、以下の症状などがある。簡単に気をそらされる、ケアレスミスする、物事を忘れるひとつの作業に集中し続けるのが難しいその作業が楽しくないと、数分後にはすぐに退屈になる過活動(hyperactive)・衝動性(impulsive)には、以下の症状などがある。 じっと座っていることができない 絶え間なく喋り続ける 黙ってじっとし続けられない 目的なく喋りつづける 他の人を遮って喋る 自分の話す順番を待つことが出来ない年齢が上がるにつれて見かけ上の「多動(落ち着きがない、イライラしているように見えるなど)」は減少するため、かつては子供だけの症状であり、成人になるにしたがって改善されると考えられていたが、近年は大人になっても残る可能性があると理解されている。その場合、大抵、一見して分かるような症状は弱くなっており、目に見える多動よりも、感情的、精神的な衝動性(言動に安定性がない、順序立てた考えよりも感情が先行しがち、会話で話が飛躍しやすい)や注意力や集中力の欠如(シャツをズボンから出し忘れる、シャツをズボンに入れ忘れる、ファスナーを締め忘れるといったミスが日常生活で頻発する、など)などが目立つようになるとされる。幼少期において、男子では多動性と衝動性のみ、特に女子では不注意のみの症状が目立ち問題視されやすいが逆にそれ以外の症状が見過ごされやすいため、問題視されにくい場合がある。過活動、衝動性が顕著でないADHDであって、不注意のみが目立つ場合、幼少期には周囲、または自分がADHDであることに気付かない場合も多い。原因2019年現在、決定的な原因は不明とされている。双子研究により、原因を遺伝要因と環境要因に分けることができるが、ADHDの遺伝要因(遺伝率)は約76%である。ADHDの子供の兄弟は、そうでない子供の兄弟より3倍から4倍ADHDになりやすい。抑制や自制に関する脳の神経回路が発達の段階で損なわれているということまでは確からしいが、その特定の部位や機能が損なわれる機序は仮説の域を出ない。貧困や教育様式など家庭という環境要因を遺伝要因から分離するのは困難であり、まだその分離が洗練されていないことに注意が必要である。離婚、貧困、教育様式、養育者の教育水準の低さ、社会福祉、性的虐待、睡眠不足、食品添加物、携帯電話の使用など様々な要因が挙げられ、それらが相互作用している。脳の部位説機能不全が疑われている脳の部位は、大きく3箇所ある。ADHDの子供達は健常児に比べてこれらの部位が有意に縮小している。右前頭前皮質 - 注意をそらさずに我慢すること、自意識や時間の意識に関連している大脳基底核の尾状核と淡蒼球 - 反射的な反応を抑える、皮質領域への神経入力を調節する小脳虫部 - 動機付け多くの研究者が、複数の遺伝子異常がこれらの部位の萎縮に関係しているのではないかと考えている。2018年、福井大学の研究グループはADHDと診断された120人の男児の脳を調査したところ、7割の男児の脳に眼窩前頭皮質の厚みが増して表面積が小さくなるなど、脳の約20か所で形態の特徴をみつけた。神経基盤説1990年に米国のNIMHのザメトキン (Zametkin) らのグループは、PETスキャンを用いて、ADHDの成人25人の脳の代謝活性を測定し、対象者群より低下していることを明らかにして、ADHDが神経学的な基盤を持っていることを目に見えるかたちで証明した。具体的には、健康な前頭前野は行動を注意深く選定し、大脳基底核は衝動性を抑える働きを持つが、ADHDのケースではそれがうまく働いていない。食事説食事とADHDとの関連性について指摘する報告がある。アメリカやイギリスでは食品添加物などを除去した食事の比較が行われている。2007年にイギリス政府は、食品添加物の合成保存料の安息香酸ナトリウムと数種類の合成着色料が子供にADHDを引き起こすという研究を受け、これらを含むことが多いドリンクやお菓子に注意を促している。2008年4月には、英国食品基準庁 (FSA) はADHDと関連の疑われる合成着色料のタール色素について2009年末までにメーカーが自主規制するよう勧告した。ガーディアン紙での報道では大手メーカーは2008年中にそれらを除去する。自主規制対象のタール色素:赤色40号、赤色102号、カルモイシン、黄色4号、黄色5号、キノリンイエロー2006年、5000人以上と規模の大きい研究で砂糖の多いソフトドリンクの摂取量と多動との相関関係が観察された。睡眠最近の睡眠科学では、睡眠がADHDの増加に大きく関わっていると言われている。有機リン系化合物の影響米国の子供を調査した結果、因果関係は不明であるものの、尿中のジアルキルリン酸塩(英語版)濃度、特に代謝物のジメチルアルキルホスフェート (DMAP) 濃度とADHDの診断率に関連が示された。診断よく使われている診断基準(統計調査用)は、アメリカ精神医学協会が定めたDSM-IV (1994) とその改訂版のDSM-IV-TR (2000) のAD/HDであり、不注意優勢型と多動衝動性優勢型と、その混合型という3つのタイプに分けられる。2013年にはDSM-5が出版されている。1994年に改訂されたWHOの診断基準のICD-10は、「多動性障害」の診断名であり、注意の障害と多動が基本的特徴で、この両者を診断の必要条件としている。ICD-10の「多動性障害」は、細部では若干の違いがあるものの、DSM-IVのADHDの「混合型」に匹敵する。DSM-IV-TRの診断基準不注意(活動に集中できない、気が散りやすい、物をなくしやすい、順序だてて活動に取り組めないなど)と多動-衝動性(ジッとしていられない、静かに遊べない、待つことが苦手で、他人の邪魔をしてしまう等)が同程度の年齢の発達水準に比べてより頻繁に、強く認められること症状のいくつかが7歳以前より認められること2つ以上の状況において(家庭、学校など)障害となっていること発達に応じた対人関係や学業的・職業的な機能が著しく障害されていること広汎性発達障害や統合失調症など他の発達障害・精神障害による不注意・多動-衝動性ではないこと上記すべてが満たされたときに診断される。DSM-IVではMRIや血液検査等の生物学的データを診断項目にしていない。DSM-5(2013)の診断基準も、ほぼ踏襲しているが、一部に変更があった。破壊的行動障害や反抗挑戦性障害と並列された分類から神経発達障害(先天的な脳の神経発達異常)のカテゴリーに移行。先行して日本で「発達障害者支援法」(2005)が採用する分類と同等になる。子供だけの障害という印象を薄め、年齢を問わず発症する障害との視点。7歳以前から12歳以前へと兆候が見られた年齢を引き上げた。自閉症スペクトラム障害との合併、併存を認めた。不注意優勢型と多動衝動性優勢型、混合型のタイプ分けを廃止。過去半年の症状から、混合状態、不注意優勢状態、多動性衝動性優勢状態を評価し、部分寛解もありうるとした。重症度を軽度・中度・重度の3段階に評価するようになった。一方、フランスの児童精神科医は生物学的医学に支配された考えではなく、DSMに対抗する診断分類であるCFTMEA(Classification Françaisedes Troubles Mentaux de L'Enfant et de L'Adolescent)を用い、症状の背景に心理社会的な原因を見る。成人ADHDADHDが報告された頃は、ADHDは子供特有の病気と考えられており、成長に従って多動が目立たなくなることから、ADHDの特徴も消失するものと考えられていた。しかしADHDの児童の追跡調査から、成人期に達しても多くの患者では不注意などの症状が残る事が明らかになった。 このことは医学界でも論争を呼んだが、現在では発達障害の特性はおおむね生涯に渡って持続するものであるという事が受け入れられている。ただし、うつ病などでADHDに似た症状が起ることがあるので、発達障害との鑑別には注意が必要である。評価尺度診断を補完するための評価尺度には、ADHD Rating Scale-IVやその日本語版ADHD-RSなどがある。成人ADHDでは22%に症状の誇張があり、誤診を避けるために、90%以上の感度のある尺度の使用が必要である。ほかの障害との併存と鑑別明らかな機能障害や苦痛を引き起こしていなければ、症状が正常な範囲である可能性がある。4歳では正常な未熟である。DSM-5では、発症年齢を12歳と遅くしたが、典型的には症状は生まれつきであるため、同様の症状を起こす他の原因と誤解が生じる可能性があり、成人では特に慎重であるべきで、遅発性では薬物が原因の症状だということも疑える。あるいは他の精神障害が原因となっていることもある。特に成人では、薬の娯楽目的、転売目的の場合で受診している場合がある。マイケル・ムーアは、映画シッコにおいて、重篤な疾患を抱えた大勢の国民が治療を受けられずに放置されているなか、あなたは不安症ではないか、注意欠陥障害ではないか、とメディアが国民の不安を煽る現状にも触れている。適応障害では、混乱した学校環境、家庭のストレスなどへの反応であるなど、特定の状況に生じている。両親や教師など周囲の大人が完ぺき主義、あるいは子供に過剰な期待をしており、そうした環境が破壊的な場合にADHDが過剰診断されやすいが、大人の期待の再構築、環境調整が必要となる。ADHDをもつ児童は、他の精神障害が並存する確率が66%増加する。関連障害として特異的発達障害(学習障害)や、軽症アスペルガー障害との合併を示すことがある。またその特性上周囲からのネガティブな打撃を受けやすく、二次的に情緒障害を引き起こす傾向があり、行為障害、反抗挑戦性障害、不登校やひきこもりを招きやすい。不眠症、閉塞性睡眠時無呼吸症候群のような睡眠障害は、ADHDに似た症状を起こすことがあり、疼痛も睡眠の問題を起こすことがある。他の発達障害学習障害(LD)はADHDを持つ子供の約20-30%に見られる。学習障害は発音・言語の発達と学習スキルの障害が含まれる。他の情緒障害トゥレット障害は、ADHDを持つ人においてさらに一般的である。反抗挑戦性障害 (ODD) と 素行障害 (CD)は、ADHD患者においてはそれぞれ約50%、20%ほどリスクが高い。素行障害では規則違反を起こし、反抗挑戦性障害では権力に逆らう。夜尿症 -一般の15歳以上で夜尿を起こす割合は1%程度とされているが、ADHDで夜尿症を発症する割合は約3割にものぼるとされる。気分障害うつ病は主に周りのネガティブな反応に対して二次障害として併発する。抑うつによる注意力散漫と鑑別する必要がある。双極性障害はうつ状態における注意力散漫、躁状態における易怒性や衝動性、気分の波など表面上の症状は類似している。またADHD患者の11%は双極性障害を併発している。重篤気分調節症は主に子供に対する双極性障害の過剰診断(英語版)を減らす目的でDSM-5に掲載された気分障害である。ADHD、双極性障害、反抗挑戦性障害に症状が類似している。パーソナリティ障害境界性パーソナリティ障害短時間に気分が急速に変化する、対人関係の障害、強い衝動性や自己破壊行動といった点で類似している。鑑別方法としてはADHDの場合は幼少期から特徴がみられる、見捨てられ不安が目立たないなどの違いがある。境界性パーソナリティ障害の患者の16.1%に成人ADHDが見られたとの報告もある。境界性パーソナリティ障害の患者の多くは虐待を経験しており、ADHDであることを知らずに親の抑圧的な教育を受けていることが原因の一つともいえる。一方では併存していると思われた例にADHDに対する薬物治療を開始したところ、敵意や猜疑心が消失したとの報告もあり、実際には誤診断されているケースもままあるとみられる。反社会性パーソナリティ障害行為障害を併発したADHD患者のうち一部は寛解せずに反社会性パーソナリティ障害に移行する。その他の疾患てんかんADHDを持つ児童のうち約3割が脳波異常、特にてんかんやナルコレプシー(以前は睡眠てんかんとも称した)に似た脳波を記録することが確認されている。甲状腺機能亢進症、薬物乱用、アルコール乱用などによる注意力低下や衝動性を除外する。また保護者におけるうつ病を確認し、存在すれば適切な処置を行う。過剰診断の問題2010年の米国では、ADHDと診断された児童450万のうち100万人が不適切な診断、誤診である可能性が指摘されている。製薬会社のマーケティングの影響で診断数は膨れ上がってきている。DSM-5(2013年)より、さらに成人への診断が緩和され診断が流行となり、薬の過剰処方がもたらされる可能性がある。仕事に飽きがきているとか、完ぺき主義とか、集中力や遂行能力に不満があるだけの正常な人にレッテルが貼られ、他の原因によって症状が出ている人、そうした原因を排除しない限り不当な精神刺激薬による治療によって問題が悪化しかねない。DSM-IVのアレン・フランセス編纂委員長は、製薬会社に利用されるような診断名の追加は退けたと思っていたが、マーケティングは容易くこれを突破してしまい[、DSM-IV発表以降、米国で注意欠陥障害が3倍に増加したことについて、「注意欠陥障害は過小評価されていると小児科医、小児精神科医、保護者、教師たちに思い込ませた製薬会社の力と、それまでは正常と考えられていた多くの子供が注意欠陥障害と診断されたことによるものです」と指摘している。カナダの研究によれば、注意欠陥障害の最も正確な予測因子の一つは入学月である。9月入学のカナダでは8月生まれの子供がクラスで最年少になるが、最年少ゆえの未成熟な行動が異常と判断されてしまう場合がある。こうした傾向はアメリカ、台湾、アイスランドの研究でも同様で、単なる未熟性が病気のように扱われてしまっている。フランセスは、「米国では、一般的な個性であって病気と見なすべきではない子供たちが、やたらに過剰診断され、過剰な薬物治療を受けているのです」と述べている。これは日本も同様である。注意障害雑誌を創刊し、またMTA研究を主導したキース・コナーズも、過剰診断と精神刺激薬の過剰処方に注意を促し、こうしたことは他の精神衛生上の問題を見えなくしてしまっていると感じていた。児童の権利に関する条約は、注意欠陥多動性障害(ADHD)が、薬物治療によって治療されるべき疾患であるとみなされていることを懸念し、診断数の推移の監視や調査研究が製薬会社と独立して行われるようにと提言している。アメリカでは製薬会社による販売促進によって、5%の推定有病率を超える、子供の15%がADHDの診断を受けており、投薬から明らかに恩恵を受ける子供の割合は1%を超えないと考えられる。例えばアデロールの製薬会社は、ヒーローが薬について言及している漫画を5万部配った。アメリカ疾病管理予防センター (CDC) は、行動療法が優先されるが、75%が投薬を受けていることに注意を促している。管理世界保健機関のガイドラインでは、児童青年のADHDへの第一選択肢は心理療法(心理教育、ペアレント・トレーニング、認知行動療法など)であり、薬物療法は児童青年精神科医の管理下でのみ行うことができ、かつ6歳未満に対しては投与してはならない。アメリカ疾病予防管理センター(CDC)は、4-5歳のADHDに対しては、薬物療法の前にまず心理療法を実施するよう勧告している。一方でCDCは、6–17歳のADHDに対しては、薬物療法と心理療法の両者を実施するよう勧告している。一方で英国国立医療技術評価機構(NICE)は、未就学児においては薬物療法を推奨しておらず、就学児童および青年においては第一選択ではなく重症の場合の選択としている。日本での2016年のADHDの治療ガイドライン4版は、薬物療法が中心となっていた以前の2008年3版と比較して、心理社会的治療が大幅に充足された。子供へのソーシャルスキルトレーニング (SST)、親へのペアレント・トレーニングなど心理社会的治療や、学校との連携など環境調整が優先され、薬物療法ありきの姿勢は推奨されない。アメリカ国立精神衛生研究所 (NIMH) が出資した、7歳から9歳の600人近い子供を追跡した大規模な研究であるMTA研究が実施された。それまでの研究に一般的な4か月以内の研究より長期であり、行動療法、薬物療法、またその併用を比較するための試験であった。14か月時点では薬物療法と併用では、他の方法よりも症状を改善しており、またこの時点で薬物療法の4%に精神刺激薬の重篤な副作用による中止があり、食欲喪失、睡眠の問題、泣き叫ぶ、反復運動といったもので、さらに薬物療法では身長と体重の成長に遅れがあった。3年後では、ほとんどの人々に改善が維持されていたものの、行動療法などとの治療利益には差がみられなくなっていた。並存疾患の発生率も3年後では差がない。8年後でも投薬した群に恩恵あったというわけではなかった。8年では医薬品を用いなかった人も同様の機能水準があったため2年以上の薬物療法には疑問が持たれた。医薬品を用いた人の医薬品の種類は91%が精神刺激薬(メチルフェニデートなど)を含む治療である[64]。14か月時点で投薬を受けていた人の61.5%は、8年の間に投薬を中止していた[19]。16年目では長期的な投薬は症状の重症度の低下に結びついておらず、1-2センチの身長の成長の抑制と関連していることが分かった。投薬や教育サービスはむしろ不利な傾向を示しており、問題が悪化した子供ではより多くの治療が施されたのではという議論も生じている。時間と共に全被験者に改善の傾向が見られた。フランスでは、心理療法や家族カウンセリングを実施し、実際に問題を解決すると真にADHDに診断される児童は少ない(0.5%)ということである。フランスでの心理社会的な手法は包括的に取り組まれ、食事では合成着色料、保存料、食物アレルギーが症状を悪化させていないかといったことにも着目し、子育ての方針においても子供を管理するために薬を使うのではなく、はっきりとしたルールの中で耐えることを学ばせることが定着している。心理療法家族には心理教育、ペアレント・トレーニングを行う。本人の症状をコントロールすることよりも本人の特性にあった環境を整えることが重要である。ペアレント・トレーニングは、症状を持つ児童への接し方を親が学ぶということである。児童青年のADHDには、WHOおよびNICEのガイドラインでは認知行動療法(CBT)およびソーシャルスキルトレーニング (SST) を提案している[17][66]。また成人においては、NICEは患者が薬物療法を希望しない、または薬物療法の効果が乏しい際にCBTを検討するとしている。認知行動療法に関してはセルフヘルプのできるワークブックも利用できる。SSTは困っていることを、上手にこなせるように実際に練習してみるということである。さらに、ADHDを持つ子供へは、Summer Treatment Program (STP) などの治療プログラムの実施が有効であり、参加したすべての子供に行動改善が認められ、ADHDの症状が有意に改善するとされている。また、ADHDを持つ成人へも、薬物療法と並行して、心理教育・動機付け面接技法・認知行動療法(活動スケジュール表の利用・問題解決法・認知再構成法などを含む)・ソーシャルスキルトレーニング (SST) などから構成される、ヤング・ブランハム・プログラムなどの治療プログラムを実施することが、認知・行動の改善と症状の治療に有効であるとされている。なお、二次的な症状として、不安障害やうつ病、不眠症などの症状が生じる場合も多く、その場合はADHDの治療と並行してそれらの症状への治療を行い本人をサポートする。認知行動療法ADHDの認知行動療法では、下記の技法などが用いられる。治療や支援を行う際には、本人の症状・年齢・環境・併存障害の有無等に応じて、下記の技法などを統合して包括的かつ効果的な介入プログラムを立てることが重要である。認知行動的介入随伴性マネジメント、ソーシャルスキルトレーニング (SST)、ペアレント・トレーニング、トークンエコノミー、活動スケジュール表の利用、問題解決法、仲間教示法、行動契約、教室行動マネジメント、先行条件の変更、学業スキル訓練(順序立てスキル、勉強スキル、ノート取り、行動と誤りのセルフモニタリング)行動的介入(後発事象のコントロール)正の強化、負の強化、罰、タイムアウト、消去法認知的介入認知再構成法、セルフトーク、葛藤解決、怒りのマネジメント法(アンガーマネジメント)社会的方法環境変容法注意をそらす物を周りに置かない。家庭での配慮家庭では、勉強をしているとき外的刺激を減らしたり、子供の注意がそれてしまった時に適切な導きを与えてやったり、頃合いを見計らって課題を与える、褒めることを中心にして親子関係を強化するなどが挙げられる。一例として、「勉強しなさい」と言うよりも机の上にその子供の注意を引きそうな本をさりげなく置いておく、新聞や科学雑誌を購読する等である。文化的配慮医学博士ジーン=コムズは、文化学博士・医療福祉士(医療ソーシャルワーカー)のデイヴィッド=ナイランドによる療法を高く評価し、重要なのは「何も疑問に思わずに従順に育つこと」ではなく、「勇気と文化に対する反抗心を持って育つこと」であると述べている。薬物療法WHOは、正しく診断されたADHDに対してはメチルフェニデート製剤の薬物療法を用いるとするが、薬物療法は対症療法であり根治を目指すものではなく、専門医の指示の下で行うべきであり、相談なくプライマリケアでは処方してはならないとしている。薬物療法は継続的な心理行動への包括的介入の一部でなければならない、とくに子供の場合は6歳以上で心理行動療法に効果がなかった場合に慎重に使う、としている。成人のADHDについては、NICEは薬物療法を第一選択肢とするべきだと勧告している(患者が心理療法を好んだ場合を除く)。薬物乱用ポテンシャルのある患者についてはアトモキセチンを提案している。MTA研究以外の長期的な研究も長期的な医薬品の利益を報告しておらず、3-5歳の子供を6年追跡したPATS研究では、投薬の恩恵は見いだせなかった。コクラン共同計画による小児ADHDにおけるメチルフェニデートの効果に関するシステマティックレビューでは、治療期間は平均75日と非常に短く、証拠の品質が低いので医薬品の影響の大きさを特定できなかった(有益なのか明らかとならなかった)。死亡や致死的な副作用は増加していないが、睡眠障害が1.6倍、食欲低下が3.6倍であり、副作用の評価のためにはより堅牢な試験が必要とされることが結論されている。成人ADHDでのメチルフェニデートのシステマティックレビューは批判のため2016年に撤回されており、不明確のリスク評価に対して信頼性が高いとしたり、11研究の内2つだけが抑うつなど並存疾患のある被験者をはっきりと残していたため一般的な効果であるかの妥当性が損なわれており、試験期間は1-7週間であり小児研究で観察されているように効果は時間と共に減少してもよく証拠の格下げにつながってもよかったといった理由があり、評価のために偏りのない長期研究が必要とされる。子供のためのADHD治療薬の承認のための試験では、精神病や躁病は1.48%に出現し、虫、昆虫、ヘビの幻覚が一般的であった。異なる条件である、うつ病、双極性障害、統合失調症の両親を持つ子供では、精神刺激薬の使用群(メチルフェニデートが83%)では62.5%が精神病症状を呈し、服用していない群では27.4%であった。ADHDの治療薬の使用と骨密度の低下が報告されており、この懸念から実施された動物研究ではメチルフェニデートが悪影響を与えることが観察された。成長抑制以外に長期的な害がよく知られていないため、2017年に動物試験におけるシステマティックレビューを実施したところ、α2受容体作動薬のクロニジンと、メチルフェニデートで生殖機能を損なっている形跡が見られた。精神医療における大麻の有効性が広く認知されるようになった最近では、医療大麻のADHDに対する有効性について現在多数の研究が行われている。規制の緩和された米国やカナダ、英国等で精神科医が医療大麻や大麻の有効成分であるテトラヒドロカンナビノール(THC)系製剤を患者に処方する場合が増えており、中枢神経興奮薬に比べ副作用や依存の少ない有力な代替薬として使用されている。北米で小児の薬物有害反応の報告が最も多かったのは、ADHDの治療薬と、にきび治療薬のイソトレチノインであり、北米でのADHD治療薬の使用量に関係している可能性がある。ADHDについて光トポグラフィーで薬物治療の効果を確認できることが示された。(途上の技術である、光トポグラフィーを参照。)医薬品医薬品では、覚醒水準を引き上げる薬が用いられる。日本でADHDに適応がある薬は、2007年よりメチルフェニデート徐放剤(コンサータ)、アトモキセチン(ストラテラ)、グアンファシン(インチュニブ)、リスデキサンフェタミン(ビバンセ)の4種類。短時間作用型のメチルフェニデート(リタリン)は、日本でかつて処方されていたが過去に乱用の問題があり現在はADHDへの適応はない。アメリカではアンフェタミン(アデロール、日本法における覚醒剤)、デキストロアンフェタミン(アンフェタミンのD体)、リスデキサンフェタミン(体内でデキストロアンフェタミンになる)も用いられる。ダソトラリン(英語版)の臨床試験が進行しており、これはセルトラリンの活性代謝物である。メチルフェニデートかつて日本でメチルフェニデート(商品名リタリン)が使用されていたが、ADHDへの使用は認可されていなかったため、二次障害のうつ病に対して処方するという形をとっていた。しかし、2007年10月乱用のため、リタリンの適応症からうつ病が削除された。代わってメチルフェニデートの徐放剤(商品名コンサータ)が小児期におけるADHDの適応薬として認可され、2013年に成人へと適応が拡大された。メチルフェニデートは長期摂取による依存性や何らかの副作用が懸念されるが、適正に使用されている限り薬物耐性はつきにくい。特に思春期以前の児童に関しての投薬も依存の危険はないとされるが、米国ではあまりに安易に幼年児にも処方するため、2-3歳児への処方では実際にはADHDではないケースがかなり含まれているのではとの懸念がなされている。メチルフェニデートは前頭前野皮質のノルアドレナリン・トランスポーター (NAT) に作用し細胞外ドーパミンの濃度が上昇、治療効果をもたらすという仮説がある。リタリンは、脳内のドーパミン・トランスポーターとノルアドレナリン・トランスポーターに作用する事で、ドーパミンやノルアドレナリン量を増やす。セロトニン・トランスポーターにはほとんど作用しない。コンサータ錠は12時間程度効果が持続する、すぐに効き目が現れるので数日で効果がみられるといった特徴があるが、コンサータ錠適正流通管理委員会に登録がある医師しか処方が認められていない[92]。アトモキセチンアトモキセチン(商品名ストラテラ)は、ノルアドレナリンの再取り込みを阻害する作用を有する。2009年4月に認可された。本剤も小児に限定されていたが、2012年に成人へと適応が拡大された。ノルアドレナリン・トランスポーターに作用する事により、間接的にドーパミンにも作用するとされる非中枢刺激剤である。メチルフェニデートと異なり乱用の可能性がない。グアンファシングアンファシン徐放剤(商品名インチュニブ)が、2017年3月に子供に対して認可された。非中枢神経刺激薬で、α-2アドレナリン作動薬に分類され、機序はまだ未解明だが、患者の低下している前頭前皮質の後シナプス性アドレナリンα2受容体に作用し、多動性・衝動性を改善するとしている。延髄ではアドレナリン2A受容体の刺激によって、交感神経を抑制し血圧が下がることが知られており、この作用を持つグアンファシンやクロニジンは高血圧治療薬であったが、以前よりADHD治療にも使われることがあった。2019年6月より成人に対して認可された[96]。ADHD適応外の製薬DNRIのADHD治療薬を大日本住友製薬の米子会社であるサノビオン・ファーマシューティカルズ・インクが米国で治験中である。DNRIは同じくノルアドレナリンとドパミンに作用する中枢神経興奮薬よりも緩やかに作用し、依存性も少ないという特徴がある。漢方薬ADHDなど、発達障害には抑肝散、抑肝散加陳皮半夏、甘麦大棗湯、黄連解毒湯、香蘇散、柴胡加竜骨牡蛎湯、当帰芍薬散などをその人の証にあわせて使い分ける。また、西洋薬の補助として併用することもある。抑肝散、抑肝散加陳皮半夏に関しては、ADHDに効果があることが日本東洋医学会でも示されている。Shanghai Journal of Acupunctureにおける研究によれば、子供592名を、鍼灸グループと漢方薬グループ、比較グループに分け、鍼灸で84.45%の効果率、漢方薬で78.77%の効果率となりどちらも、症状と脳波に改善が見られ、また患者の年齢が低いほど良好な結果が得られた。」とのことである。鍼治療ADHDには、鍼治療が有効という意見があり、日本でもADHDに鍼治療を行う鍼灸治療院が存在する。また、日本小児はり学会でも発達障害をテーマとされたこともあり、「ADHDと疳の虫は同疾患である」という意見も存在する。ニューイングランド鍼灸大学院大学助教授、桑原浩榮によれば、軽度の疳虫症は肺虚肝実証、重度のADHDは七十五難型肝実証、薬剤過剰投与で脾虚肝実証となることが多いという。また、治療回数は一般的な疳虫症で4日から5日連続、軽症で2日から4日連続、重症だがADHD薬を服用していなければ7日から10日の連続、毎日の服用が10mg以下のADHDは週一回で1年から3年、毎日の服用が20mg以上のADHDになると週2日から3日で2年から4年ほどである。米国において、ADHDへの鍼治療は認知度が高まりつつある。一方、中国四川大学の調査ではADHDへの効果は不明とされている。研究事例経頭蓋磁気刺激法 (TMS) - 経頭蓋磁気刺激法をADHDに使用した結果、数値は小さいが注意力に改善が見られた。中医学による、中薬と鍼治療。河南中医学院では、ADHDを弁証論治別に分別し、中薬で出すべき生薬や鍼治療における経穴を示している。ワーキングメモリの訓練21世紀となりワーキングメモリにおける障害は、ADHDの主要な障害または中間表現型であることが明らかにされた。神経生理学的にはADHDは脳の前頭葉とドーパミン・システムの機能変化と関係がありえる。(Castellanos and Tannock, 2002; Martinussen et al., 2005)スウェーデン、カロリンスカ医科大学のクリングバーグらは、コンピュータによる訓練方法を開発し、2つの研究 (Klingberg et al. 2002[115], Klingberg et al., 2005[116]) においてワーキングメモリーが訓練により改善可能であり、ADHDの症状を、精神刺激薬に匹敵する効果量にて軽減することを明らかにした。当時の同大学学長であり、世界的なエイズ研究者であるハンス・ウィグゼルは、医学を専門とする同大学ベンチャー・ファンドとしては初めて新薬以外の分野として事業化を支援し、2009年現在スウェーデンでは約1000校の小学校(約15%)において、米国では約100クリニックにて、それぞれ年間3000人以上の児童・成人のADHD改善トレーニングが行われている。日本では、2007年夏より約半年間のえじそんくらぶによるワーキングメモリートレーニング評価プロジェクトとして開始された。2008年日本発達障害ネットワーク年次大会にブース出展があり、関係方面への紹介がされた。日本では2009年、コグメド・ジャパンがワーキングメモリトレーニングを提供している。英ヨーク大学のギャザコール、英ノーザンブリア大学のホームズらは、コグメドのワーキングメモリ訓練を使い、訓練プログラムと、精神刺激薬による薬物療法の2種の介入にて、ADHDをもつ児童のワーキングメモリ機能への影響を評価した。薬物療法が視空間のワーキングメモリだけ改善した一方で、訓練はすべてのワーキングメモリ要素(言語も加えたワーキングメモリと短期記憶)で大幅な改善をもたらし効果は6ヶ月後も持続した。IQ成績はいずれの介入でも変化しなかった。議論のなかで、「断然に最もドラマティックなワーキングメモリの改善はワーキングメモリトレーニングで観察された。測定されたワーキングメモリのすべての構成要素で有意で大幅な改善が見られ、それぞれにおいて、グループの児童を同年代の平均以下のレベルから平均以内のレベルにもっていった」と報告し、トレーニングによる視空間・言語すべての要素のワーキングメモリへの全体的な改善が、教室の言語中心の環境における多くの学習活動でワーキングメモリへの重い負荷にしばしば耐えられない児童にとって重要で実用的な利益となろう、としている (Joni Holmes, Susan E. Gathercole 2009[120])。食事療法ランダム化比較試験で、ビタミンミネラルは、感情調節、攻撃性、不注意を改善したが、過活動と衝動性には変化がなかった。フィンランドの調査で、腸内フローラがADHDを予防する効果がある可能性が示唆されている。少数意見町沢静夫はADHDの特徴は攻撃性であると述べている。それによると注意欠陥・多動性障害の症状は攻撃性と非行であり、いろいろな小さな悪事を重ね、慢性化すると行為障害となり、18歳以上になると反社会性パーソナリティ障害になることが多いという。しかし、町沢がADHDと診断した患者のうち、メチルフェニデートの効果があったのは5%である。これは他の研究によって一般に60〜80%とされる結果とかけ離れており、町沢の診断したADHDは、典型的なADHDではない可能性がある。これについて、町沢は米国人と日本人の特性の違いから薬物の効き方に差があると説明している。経過367例の小児ADHDでは、29.3%が成人期まで症状が継続した。疫学ADHDの子供の大部分は正常な知能である。有病率有病率は、DSM-5(2013)ではほとんどの文化圏で子供の約5%、成人の約2.5%、男:女比では子供で2:1、成人で1.6:1という記載がある。WHOの調査では、成人では世界全体で3.4%(国によって1.2〜7.3%と大きく異なる)。主症状のうち、多動は9〜11歳、衝動性は12〜14歳で診断的寛解となることが多く、不注意は成人後も継続する事が多いという報告がある。米国CDCの統計では、4-17歳児童の約11%(640万人)がADHDと診断されており(2011年)、男児が13.2%、女児が5.6%と男児に多い。ニューヨーク・タイムズは、古典的なADHDの有病率は児童の5%であるが、しかし今の米国ではADHDは喘息について二番目に多い小児疾患であり、それには過剰診断や製薬会社による病気喧伝があると述べている。英国の統計では、狭義のICD-10によるhyperkinetic については児童青年の1-2%ほどであり、広義のDSM-IVによるADHDについては児童青年の3-9%ほどであった。一方フランスでは症状を呈す心理社会的原因の解消を試みており真にADHDと診断される子供は0.5%である。日本の有病率は、成人では浜松市の大規模調査より1.65%と推定されている。双生児での研究コロラド大学のジャクリン・J・ジリスらの研究では、ADHDを発症した一卵性双生児が二人とも発症するリスクは、ADHDを発症した一卵性ではない兄弟姉妹の場合の11倍 - 18倍になると報告された。ノルウェーのオスロ大学のグヨーネとサンデット、英国のサウサンプトン大学のジム・スティーブンソンらの研究では、526組の一卵性双生児と389組の二卵性双生児を調べた結果として、最大で80%までADHDを遺伝的要因で説明できると発表した。生活への影響日常生活CDCによると、ADHD児を持つ親は、一般児と比べて親子関係がトラブルとなる確率が約3倍であるとされる(21.1%と7.3%)。またADHD児はケガをする確率が高い(4.5%と2.5%)。そしてフランスの研究によるとADHDの子供は、一般の子供に比べて3.58倍留年しやすく、日本での高校に相当するセカンダリ・スクールでは中退が2.41倍多い。学習面においては、計算などの単純作業において障害が原因で健常児と比較してミスが多くなる傾向はあるが、周囲の人間の適切なフォローや本人の意識によってミスを減らすことは可能であるとされている。ADHDだからという理由でレッテルを貼ったり、甘く評価するなどは不適切な対応であるという意見もある。かといって、現在では一般教諭がADHD児に対して常に適切な対応を取ることは容易だというわけではない。学習機能面以外の問題として、ADHD児は授業中に立ち歩く、他の生徒とずっとおしゃべりをし続けるなど、教諭や他の生徒にとって迷惑な存在になるケースも多い。またノートを取る、宿題をする、提出物を出すなどADHDの児童が苦手とする傾向がある(あるいは好きな教科しかしない)。そもそも、教育現場でADHDが注目されるのは、学級崩壊の原因になるような問題児が発生することへの説明としてADHDが槍玉にあがったことという構造がある。2014年には京都市立小学校で、ADHDの傾向がある男子児童に対し、女性教諭が粘着テープを示して口に貼り付けていたことが判明し、児童の保護者が「ADHD児に対する差別的な取り扱いだ」と抗議する事態となった。これについては、有識者からは「教諭一人の問題でなく、学校が児童一人一人の教育機会を十分に保障していないためだ」という意見がある[136]。また、ADHDの人物はインターネット依存症になりやすい。2019年に発表された日本の研究によると、インターネットの依存度をテストするYIAT(Young's Internet Addiction Test)において、70点以上をインターネット依存症とした時、一般人口と比較してADHDのみの場合は約4.31倍で、ADHDに加えてアスペルガー症候群と診断されたものでは約6.89倍もその割合が大きかった。なお、アスペルガー症候群のみの場合は、約3.72倍であった。米国医師会雑誌(JAMA)に2018年7月17日掲載された2500人の10代の若者を2年間にわたって追跡した調査によると、10代の若者によるソーシャルネットワーク(SNS)サイトやビデオゲーム、ストリーミング配信サービスの利用が増えれば増えるほど、ADHDの症状を引き起こすリスクが高まることがわかった。デジタルメディアを1日に複数回使うことはないと答えた約500人のティーンのうち、ADHDの症状(作業を最後まで続けられない、静止しているのが困難など)が見られる比率は4.6%だった一方で、質問した14種類のデジタルメディアの全てを毎日使うと答えた約50人では、その比率が10.5%だった。また、2005年に発表された研究によると、ADHDである大人はそうでない大人に比べて、学歴に関わらず就業率が低く低収入であった。犯罪行動との関係100のうち99の研究がADHDと反社会的行動との親和性を報告している。ニュージーランドで行われた大規模調査では、ADHDのうち60%が非行化したと報告されている。またアメリカで行われたADHDと診断された児童と一般の児童に関するコーホート調査では、ADHDと比較群において、青年期の犯罪はADHD群が46%で比較群は11%、成人期における犯罪はADHD群が21%で比較群が1%、成人期の服役はADHD群が11%で比較群が0%という結果であった。実際にADHDの児童や人物は、一貫して世界中の少年鑑別所、留置所、刑務所において大きな比率を占めていた。グジョンソンたちは、成人の服役者に対してさまざまな診断基準を使用して、多数の国々におけるADHD率をレビューした結果、ADHD率は24~67%であった[144]。ドイツの研究では囚人の45%が何らかのADHDであったが、一方で対照群では9.4%であった。2007年に発表された日本の研究によると、少年院生185名(全員男性)を対象にLD・ADHDスクリーニングテストを実施した結果、ADHDと疑われる者は153名で全体の82.7%を占めていたことがわかった。また、同じく2007年に発表された日本の研究によると、女子少年院生70名を対象にLD・ADHDスクリーニングテストが行われた結果、ADHDの疑いがある者は36名で全体の51.4%を占めていた。このようにADHDと犯罪行動の親和性は極めて強く、ADHDは犯罪学で頻繁に登場する概念の一つである低セルフコントロールとの関連性が高いことが指摘されている。ADHDの児童や人物が素行障害(CD)と診断された場合、成人まで犯罪を持続させる可能性が劇的に高まるとされる。これは、ADHDは行動抑制系の機能障害でCDは行動賦活系機能の亢進異常であるので、ドーパミン行動賦活系機能の亢進(ドーパミンレベルの上昇)によって人は刺激的な場所へと誘われ、行動抑制系機能の低下により、意識的に立ち止まって思考することが制限されるためである(低セロトニン機能)。また、ADHDの人物、そしてADHDとCDの合併者は自律神経系の覚醒度が低下しているため、そのことも犯罪行動に影響するとされている。ADHDとCDの合併率は30~50%であり、CDは5歳時辺りで発症する遺伝的基盤が極めて強い神経学的障害である。アメリカではADHDの人物が犯罪や非行を行うことで、年20~40億ドル相当の国家的負担となっていると試算されている。日本の診断・治療環境ADHDという分類が妥当であるのかということはADHDの概念を確立したアメリカでも論争が続いている状況である。日本においては、ADHDの特徴については未だ明確に定義化されていない。またADHDの25%に反社会的な行動が見られるとされ、成人しても集中力の困難や反社会性パーソナリティ障害の併発などを起こすことがある。近年は一般向け書籍の増大やテレビ番組における報道による認知度の上昇の影響で、「自分がADHDではないか」と受診してくる患者が増えた。2013年に日本精神神経学会学術総会が静岡県の浜松市で行った調査によれば、調査対象10000人のうち196人が結果ADHDの「疑いがある」と認定をされた。文部科学省は、ADHDの特徴として、「年齢あるいは発達に不釣り合いな注意力、衝動性、多動性」と定義づけている。文部科学省は、平成15年3月に行われた、「特別支援教育の在り方に関する調査研究協力者会議」において、判断基準や指導方法について提示した。また、同年より、高機能自閉症や学習障害も含めて、支援を目的とした、「特別支援教育推進体制モデル事業」を開始した。病名・概念の変遷多動で落ち着きのない子供は古くから知られており、ADHDの疾患概念は最近になって現れたものではない。後に小児神経医学などの分野で注意が払われるようになる。1775年、ドイツの医師、メルヒオール・ヴァイカルドは医学教科書にADHD的な行動を記載し、現在のADHDの「不注意」側面との一致から、おそらく医学文献上のADHD初出とされる。1902年、小児科医スティルが、王立内科医協会の講演で、「道徳的統制の欠損」という概念を用いながら、攻撃的・反抗的になりやすく、注意機能に異常がある43児童の症例を分析し、講義録がランセット誌に掲載される。これらの中には現在のADHD「混合型」に合致する例が見られるという[158]。1908年、トレッドゴールドが、早期に発生した未検出の軽度脳損傷「脳微細損傷(MBD,minimal brain damage)」という原因仮説を発表する。加えて北米でエコノモ脳炎(1917-18年)の流行があり、その後遺症(脳炎後行動障害)との類似性が、なんらかの脳損傷を背景に持つ病態という推測を生む。この流れから「脳損傷児(brain-injured child)」(1947年)の概念が提唱されたが、50−60年代は、確たる損傷の痕跡が見つからないため、ADHDを表す概念として「脳微細損傷(MBD,minimal brain damage)」から、やや表現を抑えた「脳微細機能障害(MBD,minimal brain dysfunction)」が提唱された。70年代には、MBD概念も原因となる脳機能障害が特定できず、疑問が持たれ次第に使われなくなる。行動異常児の脳の形態的異常を見つけようとする中で、1937年にチャールズ・ブラッドリー(英語版)は薬物療法を発見した。彼は腰椎から脳脊髄液を抜いて気体を入れ脳を撮影する手法(気脳造影)をもちいたが、子供には大変な頭痛が残った。緩和のため中枢神経刺激薬(アンフェタミン)を試みたところ、頭痛には無効だったが異常行動や学力の劇的な改善に驚く。研究を進め、治療法としての中枢刺激薬を発見し、薬の性質とは逆に落ち着きが出る子供がいることの理由を考察した。また彼ら中枢刺激剤が有効な子供群の特徴[注 8]を指摘した。それはほぼ今日のADHDの病態であった。先駆的な薬物療法の研究であったが、精神分析の影響が広まり心理療法が重視されたことなどから、顧みられなかった。ようやく1950年代になって、障害の生物学的な特定はまだ出来なかったが、発症メカニズムの理解や創薬のために応用されはじめる。これとは別に1954年にアンフェタミンに似た中枢刺激剤、メチルフェニデート(リタリン)が発売され、当初はうつやナルコレプシーの症状に用いられたが、最も驚異的な効果を示したのはADHDの症状であり、かつ副作用はより少なかったため使われるようになった。現在のADHDの治療は主にこのような流れをもつ中枢神経刺激薬による薬物療法に依っており、メチルフェニデートは最も頻繁に処方されている。脳損傷を原因とするMBDの流れとは別に、50−60年代、原因を問わず主症状がある障害と捉えて「多動児、過活動児」、「多動(衝動性)障害」という概念が提案された(操作的診断の先駆け)。 DSM-II(1968年)で、診断概念として「多動性」が初めて現れ「子供の過活動性反応」が記載される。この延長上でWHOもICD-9(1977年)で「多動症候群(過活動症候群)」が記載された。1971年、ウェンダーは、MBDの症状に「短く乏しい注意集中」という、後に「注意欠如」と呼ばれる障害の特徴を見出した。DSM-III(1980年)は、ウェンダーらの成果を取り入れ、「注意欠陥障害(多動有り・無しの)」(Attention Deficit Disorder with and without Hyperactivity)と記載し、あくまで不注意を中心症状と見ていた。DSM-III-R(1987年)では「多動を伴う」障害に限定し「注意欠陥多動性障害」に変更しやや重点を「多動」に戻す。DSM-IV(1994年)は、不注意、衝動性、多動性が必ずしも揃わない障害を再び認めて、下位分類で優勢、混合を診断するように変更した。成人や特に不注意面が見過ごされがちな女児などの障害理解を反映し、再び「多動」偏重を抑えた。成人・女性のADHDを扱った洋書の翻訳で、端的な病態を邦題に使った『片づけられない女たち』(2003年)が発売されると、これを契機に成人ADHDを疑う本人が専門医療機関に押し寄せ、日本における第1次大人のADHDブームのような状況がおこった。この邦題は強い印象を与え、片付けられるならADHDではない、ゴミ屋敷即ADHDなどの誤解が続いている。日本の発達障害者支援法(2005年)で、発達障害とは「自閉症、アスペルガー症候群その他の広汎性発達障害、学習障害、注意欠陥多動性障害その他これに類する脳機能の障害であってその症状が通常低年齢において発現するものとして政令で定めるもの」と定義し、ADHDを代表的な発達障害のひとつに挙げた。世界では、この時期「発達障害」についての正式な医学的な定義は定まっておらず、ADHDは、行動と衝動性の(DSM)あるいは情緒と行動の(ICD)の障害とされていた。一方、日本では、特に福祉領域ではDSM-5の分類を先取りするように、ADHDも発達障害として認知されており、法律にも反映された。DSM-5(2013年)では用語や診断基準の骨格はDSM-IVをほぼ踏襲している。近年の脳機能研究の知見を踏まえ、DSM−III以来一貫しつづけた反抗性挑戦性障害、素行障害のグループという分類から、初めて神経発達障害のグループに位置づけられた。2013年ごろより来院者が増え日本では第2次大人のADHDブームの状況となった。以前と違いは、コミュニケーションの不調の面から、集団の中であぶりだされ診察を求める人や企業が不調に気が付き受診を勧められる人が多いことである。公表している著名人マイケル・フェルプス - 9歳のときにADHDと診断された小島慶子 - 40歳を過ぎてから軽度のADHDと診断された勝間和代 - 精神科医の岩波明に軽度のADHDと診断された栗原類 - 8歳時に米国で注意欠陥障害(ADD)と診断された診断名と、強いこだわり・聴覚の過敏などを訴えるが今日のADHDの主症状は訴えないことに一定の注意。出典: フリー百科事典『ウィキペディア(Wikipedia)』ADHD注意欠陥・多動性障害の本 じょうずなつきあい方がわかる 司馬理英子/監修 主婦の友社/編
2020.04.29
コメント(2)
-

頭部神経痛
頭部神経痛(とうぶしんけいつう)とは、顔面の三叉神経や、頭部の後頭神経が何らかの原因で痛む症状のこと。発症の原因は厳密には解明されていない。原因医学的見地からの原因解明には至っていない。ただし、誘因として考えられる事は諸説あり、共通している事は"神経が圧迫される事"である。ひとつは首の筋肉が凝った時、血管が動脈硬化などで硬くなっていたり、交叉そのものが強かったりした時、頚椎の間にある椎間孔の老化現象で周囲にある骨によって神経が圧迫されるケースなどが挙げられている。痛みと症状三叉神経痛と共通する痛みだが、顔面や後頭部で一瞬の痛みを繰り返したり、皮膚や髪に触れた時、原因となる神経が広がっている箇所の根元を強く押さえたりすると痛みを誘発するなど、表在性の痛みが特徴である。 この痛みが表れたり、止まったりを繰り返す長さは症状によりまちまちで、一瞬の痛みの長さは長くても十数秒で一日ずっと続くことはない。1日で治まる もあれば、月単位で続く場合もある。治療自分で出来る処置一瞬電気が走るような痛みが単発的に繰り返されるような場合は、まず痛みが走る部分に触れたり、押さえたりなどして圧痛点(押さえたりすると痛みが表面化する箇所)を確認する。温かい濡れタオルなどで圧痛点を中心に全体を温めるようにする。血流を良くし、痛みが軽減される。逆に冷やしたりすると血管を収縮させるため悪化する場合がある。病院での処置ビタミンB12を静脈注射の形で投与すると、痛みが軽減される。どのような効果が表れているのかは解明されていない。抗てんかん剤の使用も効果的である一方、副作用がある。特に高年齢者への投与は障害が起こりやすい。また神経ブロック、神経と血管が交叉している部分を剥離し、血管からの圧迫をとる手術を行う方法もある。出典: フリー百科事典『ウィキペディア(Wikipedia)』【医薬部外品】健美泉(けんびせん) 25g×16パック箱入
2020.04.22
コメント(0)
-
成人ADHD
大人のADHDまたは成人のADHD(英: Adult ADHD, adult with ADHD, ADHD in adults)ないしは大人の注意欠陥多動性障害(英: adult attention deficit hyperactivity disorder)は、大人における注意欠陥多動性障害(ADHD)という神経生物学的な疾患である。2013年のDSM-5(第5版)によって診断基準が追加された。かつてはAADDと呼ばれていた。現状では、解説は注意欠陥・多動性障害に詳しい。概要幼少期から症状のある子たちのうち約3分の1から3分の2の子らは生涯を通してADHDの目立つ症状を現し続ける。DSM-5では3種類のADHDが区別されている。 注意優勢型(ADHD-PIまたはADHD-I) 多動優勢型(ADHD-PH)または多動・衝動型(ADHD-HI) 複合型(ADHD-C)多動・衝動型の症状がその後の人生で現れることは比較的少ない。多動の症状は次第に「内面的な落ち着きのなさ」(inner restlessness)へと変わっていく傾向がある。この変化は青年期に始まり、この落ち着きのなさは大人になってからも継続する。大人のADHDは典型的には注意散漫であること、作業をやり遂げるのが困難であること、ぐずぐずすることそして整理整頓ができないという問題によって特徴づけられる。とりわけ、ADHDのある大人は指示に従うこと、情報を想起すること、集中すること、整理整頓する任務、指定された時間の枠内で作業をやり終えることそして待ち合わせをしたときに時間通りに来ることが常に困難であるという症状を示す。これらの困難はADHDを持つ大人の生活におけるいくつかの異なる領域に影響を与え、例えばそれらの困難は情緒面の問題、社交面の問題、職務上の問題、結婚にかかわる問題、法律上の問題、金銭上の問題なおかつ、あるいはまたは学業上の問題を引き起こす。結果として、通常は自尊心が損なわれていく。しかしながら、いったん適切な助言や指導が行われさえすれば、ADHDのこれらの特質は仕事上の成功へとつながることもありうるし、ときには批判的思考や創造性における比類のない強みへとつながることもありうる。疾患の診断は臨床医による1回か数回の査定面談をもとにして行われる。査定は次のことを検討するのを含む。個人の経歴家族または親密な友人から得た、観察をもとにした証拠、子どものころまでしばしばさかのぼって調べた成績表。ADHDにしばしば併発する疾患にさらにかかっている可能性を診断するための診察も同時に行われる。併発する疾患は併存疾患(comorbidities)ないしは併存障害(comorbid disorders)と呼ばれる。この疾患は高度に遺伝性のものである。そしてこの疾患の正確な原因は完全には分かっていないが、遺伝的あるいは環境的要因が関与していると理解されている。ADHDは小児期に発症する疾患であり、通常はこの疾患があると診断されるためには12歳よりも前から症状が現れている必要がある。治療中の小児は、成人になるとともにもし必要であれば成人医療へとそのまま移行する。他方で成人の診断は患者の経歴を十分に検討することを含む。ADHDの人が学校や仕事場にいる間は、より効率的で生産的に作業をすることを助けるために合理的な居場所を整備することができる。出典: フリー百科事典『ウィキペディア(Wikipedia)』成人ADHDの認知行動療法 実行機能障害の治療のために [ メアリー・V.ソラント ]
2020.04.12
コメント(0)
-
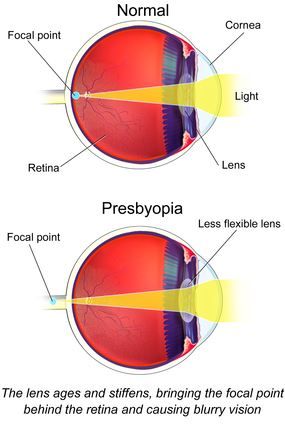
老視(ろうし)
老視(ろうし)は、目の障害の一つ。老眼(ろうがん)とも呼ばれるが、老視が正式名称。加齢により水晶体の弾性が失われて調節力が弱まり、近くのものに焦点を合わせることが遅くなったり、できなくなってくる。40代から60代初めに自覚されることが多いが、実際には20歳前後から調節力の減少は始まっており、日常生活で字を読む時の距離である30cm前後が見えにくくなるのが、この辺の年齢であるといえる。しかしこのような症状を自覚する年齢は個人差があり一概には言えないが、一般には40歳前後、早い人では30歳代半ばあたり、遅い人でも50歳代から60歳あたりまでに、自覚症状を訴えることがほとんどである。老視は遠方が明視できる状態において、中・近距離の細かい文字や小物などの細部がにじんだり、チラついたりして明視しづらくなるばかりでない。(老眼鏡や遠近両用眼鏡などを使用した場合も含め)パソコンや携帯電話の画面・読書などの比較的近距離を長時間見ていた後、遠方を見ようとしても即座に調整が出来ずしばらく見づらいといった症状、また比較的明るい場所ではそれなりに近い距離も見えるが、暗い場所では遠距離もやや見づらいといった症状、特に近距離の場合には特有の見づらい傾向がさらに強くなったり、比較的暗い色の小物なども感知しづらくなるといった症状を併発する場合も多い。近視でも老視にはなるが、次の理由により、症状を自覚しにくい。逆の理由により、遠視の者は老視の症状を自覚しやすい。近視の眼鏡を外せば裸眼で近くを明視できる。軽度の近視でも老眼の軽いうちは裸眼になれば読書できるし、-4Dより強い近視ならば終生読書に凸レンズを要しない。近視の眼鏡を外さなくても、近視の眼鏡には見かけの調節があるので老眼を自覚するのが遅くなる。近視の眼球とそれから12mm離れた近視眼鏡とで構成された光学系は、正視の眼球だけの光学系や遠視の眼球と遠視眼鏡とで構成された光学系より少ない調節で近くにピントを合わせることができる[1]ので、その分高齢になるまで単焦点の近視の眼鏡をかけたままで近くを明視することができる。強度の近視眼鏡であるほど見かけの調節が強い。中程度以上の近視の眼鏡は弱めに作るのが通例なのでその分調節力への負担が軽く、正視の人よりは高齢になるまで近視の眼鏡をかけたままで近くを明視することができる。正視のつもりでいる者の中には軽い遠視の者が多く含まれるので、そうした遠視の者に比べればさらに高齢になるまで近視の眼鏡をかけたままで近くを明視することができる。強度近視の者が近視を弱めに矯正した眼鏡をかけていれば、2.と3.の効果が相まって正視や遠視の者よりかなり高齢になるまで近視の眼鏡をかけたままで済ませられ、老眼を自覚しにくい。矯正は老眼鏡(老視鏡)で行う。凸レンズでできていて、原理は遠視の眼鏡と同じ。調節力の減退に応じて、必要となる凸レンズの度数も強くする必要がある(若い人ほど度数が弱くて済む)。ただし使用時は遠くが見えづらくなるので、近くのものを見る際に限定的に使用される。老視になる以前から近視・遠視・乱視などで眼鏡を用いていた場合は、原理としては遠くを見るための度数に適切な凸レンズの度数を加えたものを近くを見るために用いるが、強度近視では上述の見かけの調節効果が強いので、加える度数が弱くなる。元が近視で凹レンズを用いていた場合は、その分、凹レンズの度数を弱める。弱い近視では、遠方視用に凹レンズ、近方視用に凸レンズが用いられる。-10Dを超えるような最強度近視の場合、眼自体は老眼になっていても、マイナスレンズの見かけの調節により遠用眼鏡をかけたまま近くを明視できる場合があるので、遠近両用眼鏡が不要な場合もある。遠近両用眼鏡は、遠くと近くで眼鏡をかけ外ししたり交換したりする不便さを解消した眼鏡。レンズ全体は遠方視に度数を合わせ、レンズの下側の一部に近方視用度数のレンズを組み込んだタイプが多い。かつては境目がハッキリしており、境目の部分でものが重なって見えるなどの欠点が目立っていたが、近年は、レンズの下へ行くにしたがって度数が徐々に変化する多重累進焦点タイプが一般的である。長所は一つの眼鏡で遠近が見えることで便利という点。欠点は慣れるまでは視野が揺れて感じたり、階段を踏み外しやすくなったり、目が疲れやすく感じたり、視野が狭くなるという点である。 2018年2月、三井化学が発売した老眼鏡は、フレームに電子回路を内蔵しておりツルのセンサーに触れると液晶を埋め込んだレンズの遠近が切り替わる。出典: フリー百科事典『ウィキペディア(Wikipedia)』Hazuki(ハズキ) ルーペ ハズキコンパクト 1.6倍 ブラウン クリアレンズ 標準レンズ 35%ブルーライトカット
2020.04.07
コメント(0)
-

過活動膀胱(かかつどうぼうこう、overactive bladder、OAB)
過活動膀胱(かかつどうぼうこう、overactive bladder、OAB)は泌尿器科の疾患であり、膀胱の不随意の収縮による尿意切迫感を伴う排尿障害である。病因に基づき、神経因性OABと非神経因性OABに大別される。尿意切迫感を主症状とし、頻尿、夜間頻尿や、切迫性尿失禁を伴うこともあり、この症状の組み合わせで定義される。この定義は国際禁制学会(International Continence Society ; ICS)に基づく。 この用語の使用に関しては、間質性膀胱炎のような他の膀胱疾患でも似た症状が認められるので、依然として論議がある。当初のOABの定義は、一義的に、尿失禁を含むものであった。しかし、頻尿/尿意切迫感がありながら失禁を呈さないも場合でも、これらの症状が間質性膀胱炎の存在を示唆する場合には、OAB患者と呼ぶべきであると提唱されるようになった。実際、多くの泌尿器科医はOABを軽症の間質性膀胱炎と考えている。2006年の後半になって、ESSIC(間質性膀胱炎と膀胱痛症候群の研究に関する欧州学会)が提唱した間質性膀胱炎から膀胱痛症候群への名称変更によって、OABの命名に関する論争はさらに混沌となった。OABの病因は未解明だが、排尿筋(膀胱平滑筋)の機能異常を含む。 OABは腹圧性尿失禁を含まない。初期の報告はアメリカ合衆国あるいは欧州における成人人口の約1/6がOABであると見積もっていた。 先進国では平均年齢が高齢化しているため、加齢に伴い罹患率が増加するOABは将来さらに一般的な疾患になるであろうと予想されている。しかし、最近のフィンランドの集団に基づく調査は年齢層の分布に関する方法論的な欠陥および(初期の調査への)参加者の少なさによって、その罹患率がかなり過大評価されている事を示した。OABは初期に言われていた人口の半分を侵している。治療行動療法OAB初期の第一選択として以下のような行動療法が行われる。 生活指導:水分摂取の制限、カフェインの忌避 膀胱再訓練:排尿間隔を少しずつ延長させ膀胱容量を増加させる訓練法 骨盤底筋訓練 排泄介助薬物療法OAB治療の根幹であり、抗コリン薬が最も多く利用されるが、ムスカリン受容体遮断による副作用に注意が必要である。抗コリン薬:オキシブチニン、プロピベリン、トルテロジン、ソリフェナシン、イミダフェナシン、プロパンテリン臭化物など。また、フェソテロジン(fesoterodine)が2007年4月に欧州医薬品審査庁(European Medicines Agency)、2008年10月にアメリカ食品医薬品局 (FDA) で承認された。選択的β3アドレナリン受容体作動薬: ミラベグロン ビベグロン塩酸フラボキサート:膀胱平滑筋への作用機序は明らかではないが、頻尿、残尿感などへの効能を有する。抗うつ薬:三環系抗うつ薬(イミプラミン、アミノトリプチン、クロミプラミン)には遺尿症や夜尿症の効能を有するものがある。レジニフェラトキシン、カプサイシン:脊髄性排尿筋過活動患者の尿失禁に対して、これら薬物の高濃度における無随知覚神経(C線維)の脱感作作用を利用した治療が試みられている。ボツリヌストキシン:A型ボツリヌス毒素の膀胱内注入が、難治例で用いられる場合があり、メキシコ、チリ、ベネズエラで承認を受けている他、諸国で試験的に用いられている。出典: フリー百科事典『ウィキペディア(Wikipedia)』渡具知農園 沖縄やんばる産 まるごとシークヮーサーパウダー 100g×2P 沖縄 土産 健康食品 主治医が見つかる診療所 シークワーサー 粉末 尿もれ 頻尿 たけしの家庭の医学 天然ノビレチン豊富 送料無料
2020.04.04
コメント(0)
-

便秘の治療
症状の訴えがあっても本人が苦痛を感じておらず、また肛門疾患などの合併症が無ければ治療の必要は無い。急性症状の場合、外科的に閉塞の原因を取り除く。器質性便秘、症候性便秘、薬剤性便秘も同様に対症療法を中心に原因を取り除く。形質的・器質的疾患を有している場合は疾患に対応する治療が行われる。例えば過敏性腸症候群では、「過敏性腸症候群の診断・治療ガイドライン」が策定されている。内服薬剤腸内細菌叢を正常化させるため、瀉下薬と乳酸菌製剤が併用される事もある。治療例第一選択: 酸化マグネシウム ... 0.6 〜 2.0g/日、1日1 〜 3回食後 ルビプロストン ... 1 〜 2 カプセル、食直後 リナクロチド...1日1錠 食前追加処方: 重曹座薬(レシカルボン) ... 便意が乏しい時 刺激性下剤の頓用使用(2,3日排便なかったら使用など) ポリカルボフィル、プロバイオティックス ... 糞便量が少ない時周辺症状の治療 腹部膨満 ... 桂枝加芍薬湯 腹痛 ... 大建中湯 上腹部症状のある腹部膨満や腹痛 ... クエン酸モサプリド瀉下薬による副作用として、塩類下剤では高マグネシウム血症、刺激性下剤は習慣性になりやすく、薬剤に対する感受性が低下し、便秘薬を服用しないと排便が行われなくなる便秘薬依存症や腸管粘膜障害などがある。酸化マグネシウム(高齢者、腎機能異常患者には使用しない。プロトンポンプ阻害薬、骨粗鬆症治療薬など併用に注意を要する薬剤が多数ある。血清マグネシウム値の測定が必要との指摘あり。)センノシドピコスルファートルビプロストンリナクロチドエロビキシバット(妊婦は禁忌)漢方薬では大黄甘草湯、麻子仁丸、防風通聖散、大建中湯、桃核承気湯などが用いられる。浣腸浣腸にはグリセリンなどが入っており、これらの直腸への刺激で排泄を促す。刺激が強く急激に催し、また悪寒や吐き気などといった症状を誘発させる場合もある。グリセリン浣腸では、我慢しきれずすぐに出してしまうなど使い方が悪かった場合などには、後述するような体質によっても違い、便を出し切ることができず不快感が残る場合もある。完全に腸内の便を取り除くのを望む場合には、腸洗浄と呼ばれる処置もある。こちらは、ぬるま湯(生理食塩水を使う場合もある)を注入し、それらの湯と一緒に排出する。注入時に無理な圧力を掛けると、直腸穿孔など負傷のおそれもある。したがって専用の器具が利用され、また市販もされている。基本的には専門の医師などの指導が望ましい。また、こちらは専用の器具や温度管理などで手間が掛かるが、注入量が多く刺激が少ないため、腹痛などの問題が起きにくいなどの体験談も聞かれる。民間療法の範疇としては、ぬるま湯や生理食塩水以外のもの(コーヒーなど)を使うという話も聞かれるが、医学的に根拠は無い。養生法原因のはっきりしているものは、それに合った治療をするが、常習性便秘の養生法は以下の通り。毎日1回、決まった時間にトイレに行く習慣をつける。便意がなくても、朝に1回はトイレに必ず行き、排便をしようと努力する。しかし、本当に出そうもないのに長時間座り続けるのは良くない。積極的に体操や水泳などの運動に心がけ、腹筋を鍛える。腹部のマッサージも効果的。朝、起き抜けに白湯や冷たい水・牛乳を飲むのも良い。食物繊維を積極的にとり、1日3食を心がける。排便姿勢考える人排便時の座位姿勢は、新聞・雑誌を読む時の様な直立姿勢はふさわしくない、直腸肛門角が開くよう少し前傾姿勢で、たとえるならロダンの彫刻「考える人」の様な姿勢が良いとされる。更に、腹筋に力が入りやすいように踵を少し上げたり、脇腹を両手で押さたりして腹圧を与える方法もある。また、和式便器における蹲踞の様なもっと前傾した姿勢が良いとする指摘がある。機能性便秘予防機能性便秘の場合には食べ物、飲み物、運動の程度を変えることは、便秘を改善することになる。なお、水分の摂取量を増加しても尿量が増えるだけで大便の軟らかさが変わる事は無い。但し、朝一番に冷たい水を飲んだ場合は冷感刺激によって腸管運動が活発化され排便が促されることもある。食物繊維の摂取水溶性食物繊維:柔らかく大きな大便を作る。こんにゃく、果物、海藻など。不溶性食物繊維:大便のかさが増し腸管を刺激する。根菜類、緑黄色野菜、豆類などビタミンの摂取ビタミンB1:自律神経を刺激され、腸の働きが調整される。玄米、ごま、豚肉などビタミンE:腸管の血液循環を活発にし腸管の働きを良くする。植物油、落花生、卵黄など。乳酸菌が入った食品:腸内環境を改善する。味噌、ヨーグルト、ぬか漬け等。十分な運動規則正しい運動は消化器を活発にする。運動は軽いものでも十分で、毎日20分から30分の歩行でよい。また、軽い腹筋運動やストレッチも効果がある。手を使って腹をさすり、腸の蠕動運動を促すことも効果がある(「腸もみ」「腸マッサージ」などと呼ばれる)。十分な排便の時間便意を無視しないようにする。生活習慣において毎日決まった時間に便意を催す者もいるが、そうでない人は、便意を催し易い時間帯を排泄に割り振る生活上の配慮も効果がある。朝食前は体温が低く、身体全体の活動も活発でないため排泄には向かない。出典: フリー百科事典『ウィキペディア(Wikipedia)』【送料無料・5セット】ヤクルトBL整腸薬36包×5個セット【指定医薬部外品】
2020.03.31
コメント(0)
-
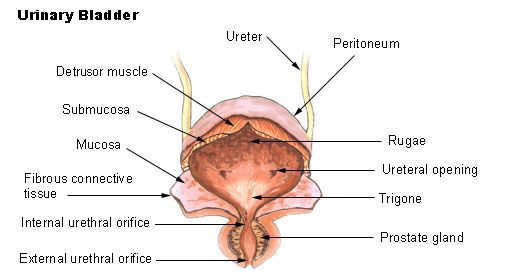
排尿障害
排尿障害(はいにょうしょうがい)とは、なんらかの原因で排尿に困難を認めるものである。尿意の回数の過多・過少、排尿開始困難を言う。正常の排尿状態蓄尿期:300 mLから400 mL尿がたまると尿意を感じる。尿意を生じてからもある程度我慢ができる。排出期:排尿を意図すればいつでも排尿することができる。排尿に際し特別な努力を要さない。排尿障害の症候多尿:1日尿量2500 mlのことをいう。頻尿:特に数字上の定義はないが、昼間頻尿は日中覚醒時の排尿回数が8回以上のものを言い、夜間頻尿は夜間就眠中に覚醒しての排尿回数が2回以上のものをいう。頻尿は多尿、膀胱粘膜刺激、ストレスなどによりおこる。ほかにも糖尿病、尿崩症、膀胱炎、神経因性膀胱が原因としてあげられる。尿失禁:尿を自分の意思によらず排泄してしまうこと。尿失禁の原因が膀胱、尿道括約筋障害であることが非常に多く、高齢の多産婦に多い。原因・病態別に、真性尿失禁、緊張性(腹圧性)尿失禁、溢流性(奇異性)尿失禁、切迫性尿失禁、反射性尿失禁などに分類される。尿閉:膀胱の尿を排出できない状態。前立腺肥大症のある高齢男性に多い。乏尿、無尿:乏尿は400 (ml/day)未満、無尿は100 (ml/day)未満の状態。残尿感:残尿あるなしにかかわらず、残っているように感じること。膀胱炎、尿路感染で多い。出典: フリー百科事典『ウィキペディア(Wikipedia)』排尿障害で患者さんが困っていませんか? 泌尿器科医が教える「尿が頻回・尿が出ない」の正しい診方と、排尿管理のコツ[本/雑誌] / 影山慎二/著
2020.03.24
コメント(0)
-

下肢静脈瘤
下肢静脈瘤(かしじょうみゃくりゅう、英: varix of the lower extremity)は、下肢の静脈が拡張し血液が滞ることでおきる疾患。 静脈瘤が下肢に起こりやすいのは、心臓から遠い位置にあることや、人が立って生活していることが関係しており、足の静脈の中の血液が心臓に戻るには、重力に逆らって上昇しなければならないため歩くことで「ふくらはぎの筋肉」が収縮して静脈の中の血液を押し上げ、途中にある「静脈弁」が下に逆流しないように支えている。筋肉のポンプ作用が落ちたり、弁の機能が悪くなったりすると、静脈内に血液がたまり、静脈の壁にかかる圧力(静脈圧)が高くなり、静脈の壁は強くないため、伸びたり、曲がったり、膨れたりして静脈瘤となる。[1] こむらがえり、下肢のだるさなどの自覚症状に加え、色素沈着、潰瘍などの皮膚病変を主症状にすることが多い。 初期の治療法には圧迫法(弾性ストッキング着用など)、マッサージ法の保存的治療法がある。 静脈瘤の形によって、治療法が異なる。クモの巣状静脈瘤(1mm以下の細かい静脈がクモの巣状にみえる)や網目状静脈瘤(2~3mmの静脈が網の目状にみえる)は、硬化療法(高張液を静脈瘤に注射する治療法)などの適応である。 側枝型静脈瘤(孤立性の静脈の拡張・蛇行)の場合は、硬化療法で治療できる場合と、静脈瘤に逆流している元を結紮する、または結紮して硬化療法を行う。 伏在型静脈瘤では、硬化療法単独では再発が多く、高位結紮を行ってから硬化療法を行うが、高位結紮だけでも治療効果のみられる場合が多い。 伏在型を根治的に治療する場合は、静脈抜去術、瘤切除術などがある。 どの治療においても再発や、別の静脈瘤が出てくる場合があるが、不適切な治療では早期(半~1年以内)に再発する。 また、現在ではレーザーやラジオ波による静脈内膜の焼却も行われている。血管内治療は安全で再発の少ない方法だが、極まれ(0.1~0.2%)に肺動脈血栓塞栓症を起こすことがある。静脈を焼灼した断端にできた血栓が深部静脈に伸展することがあり、ほとんどの場合には1か月程度で消失するが、この血栓が心臓、肺へ流れていくと急な呼吸困難に陥り、命にかかわる危険性がある。[1] なお、下肢静脈瘤の多くは、1次性静脈瘤(ふくれている、または蛇行している静脈そのものに原因のあるもの)であるが、似た症状で2次性静脈瘤(ふくれている、または蛇行している静脈瘤以外に原因のある静脈瘤)があり、これは深部静脈血栓症(かつてエコノミークラス症候群と呼ばれていた)が原因であることもあり、深部静脈が開存していることを確認した上(1次性静脈瘤と確認した上)で、治療しなければならない。 脚注 1.肢^ a b “下肢静脈瘤 | 血管外科 | 心臓血管外科部門 | 診療科・部門のご案内 | 国立循環器病研究センター病院”. www.ncvc.go.jp. (引用:Wikipedia) 下肢静脈瘤に対する血管内焼灼術のガイドライン 2019 / 日本静脈学会 【本】
2020.02.02
コメント(0)
全13件 (13件中 1-13件目)
1










