公費 0
[臨床薬学] カテゴリの記事
全15件 (15件中 1-15件目)
1
-

消化器系疾患 消化性潰瘍
症例 62歳 男性「現病歴」2年前から右膝痛があり、変形性関節症の診断を受けた。鎮痛薬の処方を受け、症状悪化時に服用していた。3週間ほど前から右膝痛が悪化したため、服薬を開始した。その後、食後1~2時間後に増強する心窩部痛が出現し、ここ数日食欲不振も認めるため、外来を受診した。便通は通常で黒色便もない。体重に変化なし、嘔気・嘔吐なし、立ち上がる時にふらつきを感じない。家庭血圧は不変。「既病歴」60歳より変形性膝関節症、58歳より高血圧「家族歴」特記事項なし「生活歴」喫煙 20歳から20本/日、飲酒 日本酒1合/日「薬歴」ジクロフェナックナトリウム錠(ボルタレン錠25mg)1回1錠 1日3回 朝昼夕食後(3週間前より)、OTC薬:サクロン 1回1包 1日3回 朝昼夕食間(4~5日前から)「身体所見」身長165cm、体重70kg、体温36.4度、血圧135/82mmHg、起立性低血圧認めず、脈拍76/分・整、心窩部に軽度の圧痛はあるが、腫瘤は認めない。眼瞼結膜に貧血(-)、球結膜黄染(-)「検査所見」白血球数9,200/μL、Hb12.5g/dL、血小板数180×10 3/μL、AST18IU/L、ALT12IU/L、BUN16mg/dL、Cr0.9mg/dL、便潜血(+)、上部消化管内視鏡検査:胃角部に活動期(A2)潰瘍、活動性出血なし、迅速ウレアーゼ試験(-)ポイント1、来院時に出血性(吐血または下血、黒色便、血圧低下、起立性低血圧)所見はなく、Hbもほぼ正常範囲。内視鏡所見でも潰瘍からの活動性出血はないため、緊急の初期治療(輸血・輸液等の内視鏡的止血処置など)の必要はない。2、2/3以上の消化性潰瘍患者では、上腹部の疼痛以外には特異的な臨床症状を示さない。したがって、内視鏡的所見が診断上重要である。本患者では、上部消化管内視鏡検査の結果、活動期の胃潰瘍が認められたが、活動性出血はなかった。3、迅速ウレアーゼ試験は陰性であり、ヘリコバクター・ピロリ菌の感染は可能性が低い。3週間前から服用が開始されたジクロフェナクナトリウム錠が潰瘍の原因「非ステロイド性抗炎症薬(NSAIDs)誘発性潰瘍(NSAIDs潰瘍)」と考えられる。4、本患者では変形性膝関節症の治療のためにジクロフェナクナトリム錠を中止できない可能性も高い、その場合には、プロトンポンプ阻害薬(PPI)、ヒスタミンH2受容体拮抗薬(H2RA)、プロスタグランジン(PG)製剤などで強力な抗潰瘍療法を併用しつつ、NSAIDs治療を行わざるを得ない場合もある。消化性潰瘍の2大要因は、H.pylori感染とNSAIDsの服用である現在、粘膜攻撃因子と粘膜防御因子のバランスを乱す最大の原因はH.pylori感染であり、それに続く原因はNSAIDsの服用とされている。したがって、H.pyloriの感染診断(迅速ウレアーゼ試験、尿素呼吸試験など)を行うとともに、患者のOTC薬を含めたNSAIDsの服用歴を十分に情報収集する必要がある。消化性潰瘍の初期治療の中心は、1)胃酸の分泌抑制、2)H,pyloriの除菌である初期治療ではPPiまたはH2RAが中心となる。潰瘍治療は再発を抑制するために1年を目安とした維持療法(H2RA、スクラルファート水和物)が推奨されている。また、H.pyloriの除菌は、PPI、アモキシリン水和物とクラリスロマイシンの3剤併用療法(1週間連続服用)により行う。除菌の時期は、活動性潰瘍の診断後、潰瘍治療前・治療中・治療後、潰瘍瘢痕時のいずれでもよい。除菌に成功すれば、再発はほとんど認められないため、維持療法は推奨されていない。NSAIDsの服用は、可能であれば中止する患者がOTC薬を含めてNSAIDsを服用している場合は、可能な限り、NSAIDsを中止して通常の潰瘍治療を行う。本患者のように、NSAIDsを中止できない場合には、PPTやPG製剤で治療を行う。処方例セレコキシブ(セレコックス)錠100mg 1回1錠 1日2回 朝夕食後エソメラゾールマグネシウム水和物(ネキシウム)カプセル20mg 1回cap 1日1回 就寝前ミソプロストール(サイトテック)錠200μg 1回1錠 1日4回 朝昼夕食後・就寝前処方の解説と服薬指導1、患者は変形性膝関節症に対する抗炎症薬の投与が必要である。これまで処方されていたジクロフェナクナトリウムはシクロオキシゲナーゼ(COX)選択性の少ない薬物であり、胃粘膜保護性に働くPGを枯渇させ潰瘍発症の原因となっていた可能性が高い。そこで、NSAIDsはCOX-2選択的阻害薬であるセレコキシブ(セレコックス)錠に変更された。COX-2選択的阻害薬は膝関節炎症部位に誘導されるCOX-2に選択性の高い阻害を生じる。2、潰瘍治療には最強の酸分泌抑制作用をもつPPIのうち、エソメプラゾールマグネシウム水和物(ネキシウム)カプセルが選択された。患者には、症状の消失が潰瘍の治癒とはならないことを説明し、服薬を自己中止することがないように指導する。3、NSAIDsはCOX-2選択的阻害薬に変更されたが、念のため粘膜防御作用を有する内因性PGをミソプロストール(サイテック)錠で補充している。PG製剤のうち、NSAIDsの長期服用による消化性潰瘍に適応を有するのは、ミソプロストールのみである。4、PGE1誘導体であるミソプロストールは、子宮収縮作用があるため、妊婦、妊娠する可能性のある婦人には投与禁忌である。女性患者には十分に確認する必要がある。副作用としては、下痢、腹痛などの消化器症状が起こりやすい。5、PPIのうち、NSAIDs投与時における胃潰瘍または十二指腸潰瘍の再発抑制の適応があるのは、ランソプラゾール(タケプロン)カプセル/OD錠、エソメプラゾールマグネシウム水和物(ネキシウム)カプセルのみである(2013年10月現在)6、この患者の生活習慣では、喫煙が消化器性潰瘍の発症と再発のリスク因子であり、治癒の予防因子であるあるので、禁煙を勧める。また、変形性膝関節症の増悪因子である肥満の改善を指導することも重要である。知っておくべきこと1、消化性潰瘍の2大要因は、H.pylori感染とNSAIDsの服用である。H.pylori感染の迅速診断は、迅速ウレアーゼ試験、尿素呼気試験などで行う。2、H.pylori感染がない消化性潰瘍の治療には、PPIまたはH2RAが選択される。PPIの酸分泌抑制作用は、H2RAよりも強力である。また、作用時間も長いため、1日1回投与が可能であり、良好なアドヒランスが得られやすい。3、現在市販されているPPI(オメプラゾール、ランソプラゾール、ラベプラゾールナトリウム、エソメプラゾールマグネシウム水和物)の間に薬効上の大きな差はなく、すべてが肝代謝型の薬物である。経口PPIは酸性化で不安定なので、上記薬物はすべて腸溶性製剤である。かみ砕いて服用しないよう患者に注意が必要である。なお、嚥下機能が低下している患者には口腔内崩壊錠の剤形を考慮する。4、H2RAも十分な期間投与されれば、潰瘍は治癒することが報告されている。ラフチジンを除くH2RAの消失経路は主に腎排泄なので、腎機能低下患者には投与量を減量する必要がある。5、患者が自己判断でNSAIdsを含むOTC薬を服用していることもあるので、OTC薬を含む服薬歴を十分に聴取する必要がある。6、OTCの胃腸薬についても内容について知っておく必要がある。H2RAはスイッチOTCとして市販されているものもある。サクロン(3包あたり)は銅クロロフィルカリウム120mg、無水リン酸水素カルシウム1,020mg、水酸化マグネシウム960mg、ロートエキス30mgを含有する。参照:【送料無料】 症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポ 改訂第2版 / 越前宏俊 【単行本】改訂第2版
2016.07.11
コメント(0)
-

消化器系疾患 便秘
症例 45歳 女性「主訴」排便回数の低下と腹部不快感「現病歴」5年程前から、便通回数の低下が気になるようになった。最近は週に1~2回程度しか便通がなく、おなかが張るような不快感がある。食欲も低下するような気がするが、体重減少はない。市販の下剤を数種試したが、服用後に腹痛が強かったり、効き目が不十分で問題が解決しないと訴える。便の状態は兔糞状である。便に血が付くことはない。これまで複数の病院で注腸X線検査や大腸内視鏡検査を受けたが異常はなかった。出版社で編集者として働いており、座業が多く、運動不足になりがち。管理業務のストレスも多い。食事は不規則で野菜は嫌い。子どもが2人とも受験期で心配事も多い。「既往歴」花粉症、5年前から抗ヒスタミン薬服用高血圧症 3年前から薬物治療中「家族歴」両親 糖尿病なし 父が高血圧家族 夫48歳、長男18歳、長女16歳 いずれも健康「身体所見」身長155cm、体重60kg(最近増減なし)、血圧135/85mmHg、頭頸部および胸部正常、腹部腫瘤なし、腸音低下、直腸指診:腫瘤なし、潜血なし、四肢正常「検査所見」Hb12.5g/dL、白血球数5,050/μg、アルブミン4.5g/dL、肝機能正常、腎機能正常「服用薬」セチリジン塩酸塩(ジルテック)10mg 就寝前ジルチアゼム塩酸塩(ヘルベッサーRカプセル)100mg 朝食後OTC薬として タケダ漢方便秘薬 3錠 就寝前ポイント1、便秘の医学的な定義は明確ではないが、通常3~4日排便がない状態、または排便があっても残便感がある場合に便秘と表現する。単一疾患ではなく、異なる病態から生じる症状である。2、中高年者で1カ月以内など比較的短期間に増強する便秘では、消化器がん(特に大腸がん)などの器質的疾患の可能性を除外する必要がある。便柱径の細小化や血液付着、便検査での便潜血、体重減少、発熱、腹部腫瘤、圧痛など悪性疾患を疑う徴候があれば注腸X線検査、大腸内視鏡検査なども行う。3、悪性腫瘍以外にも、便秘の原因となる全身疾患や生活習慣は多い。過敏性腸症候群などによる腸管運動異常、痔疾による排便痛による排便忌避、糖尿病による腸蠕動運動異常、甲状腺機能低下症、脳血管障害、パーキンソン病、生活パターンによる排便習慣の不規則化、運動不足、食物繊維摂取不足などがある。4、抗コリン作用をもつ薬物が便秘の原因になることもあるので、患者の服用薬は慎重に調査する。処方薬だけでなく、市販薬(OTC)も含めて調査する。5、機能性便秘の増悪には、ストレス、不規則で食物繊維や水分の少ない食事、運動不足などが関与するので、生活習慣の改善による非薬物治療のアドバイスをする必要がある。処方例カルメロースナトリウム(バルコーズ)1回2g 1日3回(毎食後)コップ1杯の水と服用マレイン酸エナラプリル(レニベース錠)5mg(朝食後)注)抗コリン作用のあるセチリジン塩酸塩は中止、筋弛緩作用のあるジルチアゼム塩酸塩はACE阻害薬のエナラプリルに変更、OTC薬は中止「非薬物治療」規則正しい食事と排便習慣、繊維に富む野菜、果物、水分摂取の指導知っておくべきこと1、緩下剤の作用機序は異なる。病態生理に即して覚えよう。膨張性下剤:セルロースなどの不消化性植物性繊維を成分とする薬物(カルメロースナトリウム)である。同様の作用機序をもつ薬物としてポリカルボフィルカルシウム(コロネル)がある。食事の聞き取りから繊維摂取不足を疑う場合に食事改善とともにまず選択する。ただし、腸管刺激性薬物より緩下作用は弱い。大腸刺激性下剤:ビサコジル、センナ、ピコスルファートなど、大腸粘膜神経を直接刺激して蠕動を生じる。感受性の高い患者では強い腹痛を生じたり、長期使用では水分・電解質異常を生じることがあるので長期使用は推奨されない塩類下剤:酸化マグネシウムの散剤(カマ)や錠剤(マグミット)、難吸収性塩イオンが浸透圧により腸内水分量を増加する作用を利用する。浣腸下剤、坐薬:グルセリン、新レシカルボン坐薬などで投与30分以内に効果が発現する。2、便秘を生じる可能性のある薬物を服用している場合には、他薬への変更を医師と協議する。3、下剤濫用は、若い女性で多い不適切な下剤使用による病態である・「やせ願望」に伴う摂食障害(神経性食欲不振症)などの患者で下剤を長期使用することにより、下剤採用量が増加し、腹痛、低カリウム血症、体重減少、骨痛(骨軟化症による)の症状が生じる。下剤の使用を否定する場合もあるので注意が必要である。参照:症例で身につける臨床薬学ハンドブック改訂第2版 送料無料/症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント/越前宏俊/鈴木孝
2016.07.10
コメント(0)
-

消化器系疾患 腹痛・下痢
症例 80歳 男性「現病歴」2日前から37.5度の発熱があり食欲が低下した。昨日から下痢が始まり、水様便が昼間に5回程度あったが、夜間の下痢は生じなかった。5年前に妻が他界してから独身であり、昨日は口渇があるものの便意があるとトイレに行くのがつらいので食事も水分も摂らずに横になっていた。今朝になり倦怠感が強く、立ち上がるとふらつき、四肢に力が入らないので近所に住んでいる息子に伴われて外来を受診した。「既往歴」特になし、最近の旅行歴はない。「身体所見」身長160cm、体重55kg(平常時より-4kg)、皮膚、口腔は乾燥しており、皮膚のツルゴール(turgor、緊張度)低下、腹部腫瘤なし、起立性低血圧(+)、脈拍整で100拍/分(↑)「検査所見」白血球数8.000/μL、Hb16g/dL、CRP1mg/dL、Na150mEq/L、K2.8mEq/L(↓)BUN45mg/dL(↑)、Cr1.2mg/dL、尿検査ケトン体(+)、便潜血(-)ポイント1、全身的な炎症反応(白血球増加、CRP増加など)が少なく、消化管粘膜組織の傷害が示唆する便潜血が陰性で、夜間に下痢が少ないことから、この患者の下痢は、ウイルス感染症による消化管上皮の消化酵素活性低下や水分吸収低下に伴う「浸透圧性下痢」であることを示唆している。2、倦怠感、四肢の脱力感、皮膚のツルゴール低下、起立性低血圧、頻脈、体重減少、BUN/Cr比>30は循環血漿量低下(hypovolemia)の所見である。特に低血圧や意識障害があれば重症である。3、糖尿病による糖代謝異常がないにもかかわらず尿ケトン体(+)であるのは、下痢と絶食によるエネルギー不足(飢餓)にあることを示している。4、発熱、強い腹痛、血便、炎症反応亢進などから感染性下痢が示唆される場合には、入院し全身感染症としての検査を進める必要がある。浸透圧性下痢の薬物治療の中心は経口補水液下痢の病態は、浸透圧性(ウイルス感染による腸管絨毛と消化酵素(マルターゼ、乳糖分解酵素など)の喪失による消化、吸収能力低下)、滲出性(腸管傷害性細菌、炎症性腸疾患などによる組織傷害と炎症性分泌の亢進)、腸管運動異常(過敏性腸症候群などによる蠕動運動の亢進)に分けられる。消化管ウイルス感染は、消化管絨毛を傷害するため食事中の炭水化物が分解されず消化管内の浸透圧が上昇し、消化管に水分が移行し下痢が生じている。全身的な炎症性反応(白血球、CRP増加)がなく、便潜血(-)で、脱水症状が軽く(意識状態低下、経口摂取不可、四肢冷感、血圧低下がない)、絶食により(夜間など)下痢が軽減していれば消化管ウイルス感染による浸透圧性下痢の可能性が高い、その場合には初期治療としては抗菌薬投与の必要はなく、経口補水液が治療の中心となる。経口補水液とは小腸にはナトリウムとグルコースを1対1の等モル比で共輸送するNa/glucose共輸送系が存在する。したがって、脱水患者の水分と電解質の補給は補水液に適量のグルコースを添加するときわめて効率的となる。この原理を利用したのが経口補水液である。WHOが推奨する組成の経口補水液(ORS)が代表であるが、日本でもオーエスワン(大塚製薬工場)などが病者用食品(メディカルフーズとも言う)として利用できる。スポーツ飲料(ゲータレイトなど)は必要以上の糖分が転訛されているので、脱水治療の目的には不向きである。ウイルス感染による糖分解酵素の活性低下により浸透発性下痢を発症している患者でも単糖の吸収は比較的保たれているので効果的に水分と電解質を補充できる。下痢に伴う脱力感などの自覚症状は脱水と電解質異常によることが多い。処方例経口補水液(オーエスワン)500mL(50mL/kg程度を数時間かけて服用するように家族に説明)発熱、下痢が治まればスープ、おかゆを開始するように説明処方の解説と服薬指導1、浸透圧性下痢の患者は通常食を摂取すると下痢が生じるので、自然と絶食状態になることが多い。民間治療では下痢の治療には絶食を勧めることもある。患者には適切な水分と電解質の補充が自覚症状を軽快させるために必要であることを十分説明する。2、経口補水液を市販のスポーツ飲料で代用することも可能であるが、市販のスポーツ飲料の糖分はNa/glucose共輸送体が必要とするよりも3~5倍多いので、特に糖尿病などの合併症がある患者では糖負荷が過剰となり不向きである。3、下痢の治療にビフィズス菌製剤(ラックビーなど)などの乳酸菌製剤を正常の腸内細菌叢を再構築する目的として処方されることも多い。しかし、臨床効果のエビデンスレベルは低い。添付文書上もラックビーの適応は「腸内菌叢の以上による諸症状の改善」であり、下痢自体の改善ではない。耐性乳酸菌製剤(ビオフェルミンRなど)の適応は抗菌薬誘発性の下痢である。知っておくべきこと1、下痢の治療の第一歩は、患者の全身状態から脱水、電解質異常が、入院して点滴治療を要する状態かどうか見極めることである。2、高齢者では、脱水により循環不全や腎障害、中枢神経障害を生じやすいので注意が必要である。3、抗菌薬の投与を必要とする感染性下痢(赤痢など)の診断は、全身的な炎症反応や身体所見、便潜血、便中白血球は組織侵襲性感染症による炎症性下痢の所見である。4、外来治療が妥当と評価された場合には経口補水液の治療を主体に行う5、下痢の患者の既往歴にでは海外旅行歴などを忘れずにとる。稀に、コレラやアメーバ赤痢による下痢に遭遇することがある。参照:症例で身につける臨床薬学ハンドブック改訂第2版【送料無料選択可!】症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント[本/雑誌] (単行本・ムック) / 越前宏俊/編集 鈴木孝/編集
2016.07.09
コメント(0)
-

消化器系疾患 悪心・嘔吐(がん化学療法に伴う)
症例 65歳 男性「主訴」がん化学療法に伴う悪心・嘔吐への不安(肺がん化学療法治療開始前)「現病歴」生来健康であったが、1カ月前の健康診断で右下葉に胸部X線検査で異常陰影を指摘され、CT画像検査、気管支鏡検査による擦過・洗浄細胞診より小細胞がん(SCLC)と診断された。進展度は腫瘍径4cm、縦隔および右肺門リンパ節に転移あり、遠隔転移なし(T3N2M0)で病期はIII A期であった。治療には化学療法が推奨され、本人の同意のもとにシスプラチンとエトポシドの併用療法が選択された。化学療法時の副作用としての悪心・嘔吐に不安を訴えている。「既往歴」喫煙歴40年(1日20本)「家族歴」父 高血圧、母 糖尿病「身体所見」身長172cm、体重65kg(体重変化なし)、食欲正常、意識晴明、血圧120/80mmHg、脈拍70拍/分(整)、胸部ラ音なし、腹部正常、四肢正常、咳・痰なし、活動指標(PS)0「検査所見」Hb14.2g/dL、白血球数5,500/μL、肝機能正常、BUN20mg/dL、Cr1.2mg/dL、電解質正常「CT画像」右下肺野に径4cmの不整形腫瘍、両側縦隔・右肺門リンパ節腫脹、胸水なし、鎖骨下リンパ節・脳・肝臓転移所見なし「薬歴」なしポイント1、進行度がIII A期の小細胞肺がんには化学療法または化学療法と放射線療法の併用が適応となる。2、シスプラチン(high risk薬)とエトポシド(moderate risk薬)はいずれも催吐性の強い薬物である。悪心・嘔吐は患者にとって最もつらくQOLを損なう副作用である。3、化学療法後の悪心・嘔吐には、化学療法に使用される薬物、予防期と制吐薬を考慮する。4、副作用としての悪心・嘔吐に不安をもつ患者は予測性悪心・嘔吐を起こしやすい。制吐療法についてわかりやすく説明して不安を解除することが重要である。がん化学療法後の悪心・嘔吐の機序悪心・嘔吐の発症は延髄の嘔吐中枢の興奮で生じるが、この部位へは、近接した化学受容器引金帯(CTZ)のドパミン、セロトニン、アセチルコリン、サブスタンスP、オピオイド受容体への刺激、迷走神経を介する消化管刺激からの求心性刺激、視覚・嗅覚・精神因子による大脳皮質を介する刺激が入力している。悪心・嘔吐の予防はこれらの経路を効果的に遮断することにより得られる。抗がん剤は悪心・嘔吐の誘発頻度からhigh risk群、moderate risk群、low risk群、minimal risk群に分類される。使用する抗がん剤の催吐リスクに応じた薬物を投与する必要がある。<high risk薬:急性・遅発性嘔吐が90%以上の頻度で生じる薬物>注射薬:シスプラチン、シクロホスファミド(>1,500mg/m2)、ダカルバジル、ドキソルビシン+シクロフォスファミド、エピルビシン+シクロフォスファミド経口薬:プロカルバジン<moderate risk薬:急性嘔吐が30~90%で生じ、遅発性嘔吐も問題となり得る薬物>注射液:インターロイキン2、ブスルファン、カルボプラチン、シクロフォスミド(<1,500mg/m2)、シタラビン(>200mg/m2)など経口薬:シクロホスファミド、エトポシドなど抗がん剤誘発性の嘔吐は発症時期と機序により分類される急性嘔吐:抗がん剤投与1~2時間後から24時間以内に生じるもの。原因にはCTZのセロトニン受容体刺激が関係するので、セロトニン5-HT3受容体遮断薬が有効遅発性嘔吐:抗がん剤投与24~48時間後から生じ、2~5日間続く、機序は不明だが、セロトニンの関与は少ない予測性嘔吐:乗り物酔いのように、患者が悪心・嘔吐の発生を予測すると、大脳皮質を介する経路で悪心・嘔吐の閾値を低下させる現象である。化学療法でも一度悪心・嘔吐のコントロールに失敗すると次回からのコントロールが困難になるので、初回の化学療法では特に強力な制吐療法を行う。処方例第1日目(抗がん剤投与前)アプレピタント(イメンド)125mg 経口グラニセトロン(カイトリル)3mg 静注デキサメゾン(デカドロン)9.9mg 静注(または12mg経口)第2・3日目アプレピタント(イメンド)80mg 経口デキサメゾン(デカドロン)1回4mg経口 1日2回(朝夕食後)第4日目デキサメゾン(デカドロン)1回4mg経口 1日2回(朝夕食後)処方の解説と服薬指導1、使用される抗がん剤の制吐性に応じて予防的治療が決定されていることを説明して安心してもらう。2、アプレピタント、5-HT3受容体拮抗薬、デキサメゾンの3剤併用によるシスプラチン誘発性の嘔吐抑制率は73%程度と高いことを説明し、予測性嘔吐の因子をできるだけ排除する。知っておくべきこと1、抗がん剤は催吐作用に差がある。使用される薬物がhigh risk薬である場合には、アプレピタント、5-HT3受容体拮抗薬、デキサメタゾンの3剤併用を使用する。moderate risk薬に対してはアプレピタントを除いた2剤を用いる。2、セロトニン5-HT3受容体遮断薬は、急性嘔吐には有効だが遅発性嘔吐に対しての効果は少ない。アプレピタントとデキサメタゾンは遅発性嘔吐にも有効である。参照:症例で身をつける臨床薬学ハンドブック改訂第2版【送料無料選択可!】症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント[本/雑誌] (単行本・ムック) / 越前宏俊/編集 鈴木孝/編集
2016.07.08
コメント(0)
-

呼吸器系疾患 肺がん(非小細胞がんStage IV期)
症例 40歳 女性「入院目的」肺がんに対する化学療法「現業歴」肺がん検診で左肺に異常な影が指摘された、肺がんと診断されて(非小細胞肺がん:Stage IV期)入院となる。入院前より咳、発熱を繰り返し、呼吸困難、胸痛を感じていた。「現在の服用薬」なし「既往歴」3年前に高血圧を指摘された。「生活歴」喫煙40本/日/20年(ブリンクマン指数:800)「身体所見」身長165.0cm、体重57kg、体温36.0度、血圧112/72mmHg、脈拍62拍/分「検査所見」(血液検査)白血球数6,300/μL(好中球:56.6%)、赤血球数3.67×10 6/μL、Hb12.8g/dL、ヘマトクリット37.1%、血小板2.86×10 5/μL(肝機能検査)AST12IU/L、ALT8IU/L、LDH125IU/L、血清アンモニア28μg/dL、ビリルビン0.2mg/dL、血清アルブミン4.0g/dL、プロトロンビン70%、コリンエステラーゼ(ChE)100IU/L(腎機能検査)BUN8.0mg/dL、Scr0.87mg/dL、尿酸6.8mg/dL、Na140.0mEq/L、K3.8mEq/L、Cl103.0mEq/L、Ca10.0mg/dL、P4.5mg/dL(腫瘍マーカー)CEA99ng/mL(基準値:5.0ng/mL以下)、CYFRA230ng/mL(基準値:3.5ng/mL以下)、SLX40U/mL(基準値:38U/mL以下)、SCC76ng/mL(基準値:1.5ng/mL以下)、NSE1.5ng/mL(基準値:10.0ng/mL以下)、ProGRP16ng/mL(基準値:46.0pg/mL以下)、ICTP4.5未満ng/mLポイント1、患者は、非小細胞肺がんStage IV期(がんの拡がりにより放射線治療ができない臨床病期)と診断されているため、化学治療が標準治療とされる。分子標的治療を行う場合には、遺伝子検査を行って、標的となる分子を持っているかどうか事前に調べる必要がある。2、抗がん剤との併用薬には、減量または投与期間を延長する薬が多くある。3、患者はブリンクマン指数が800で、肺がんの高度危険群に入るブリンクマン指数は喫煙が人体に与えるおおよその影響度で(喫煙年数)×(1日本数)であらわす。400以上で肺がんが発生しやすい状況になり、600以上の人は肺がんの高度危険群といわれる。また、1,200以上で喉頭がんの危険性がきわめて高くなるといわれている。4、患者は、40歳で全身状態が良好(ECOGのPS0~1)である。全身状態が悪い患者では、予定していた治療を途中で中止する必要がでてきたり、重篤な副作用があらわれやすいことが知られている。*ECOG(Eastern Cooperative Group)活動状態スコア手術や化学療法、放射線療法を施行する臨床試験においては、PS0~2を適格症例とすることが一般的である。PS0:無症状で社会活動ができ、制限を受けることなく、発病前と同等にふるまえる。PS1:軽度の症状があり、肉体的労働には制限を受けるが、歩行、軽労働や坐業はできる。例えば軽い家事、事務などPS2:歩行や身の回りのことはできるが、時には少し介助を必要とすることもある。PS3:身の回りのある程度のことはできるが、しばしば介助が必要で、日中の50%以上は就床している。PS4:身の回りのことができず、常に介助が必要で、終日就床を必要としている。5、AST、ALT、LDHの値、血清アンモニア、ビリルビン値、さらに血清アルブミン値、ChE値から肝機能障害はない。6、BUNとScrの値が正常で、また電解質の値に異常がないことから腎機能に問題はなさそうである。さらにクレアチニン・クリアランス(Ccr)に問題がなければ腎機能は問題ないといえる。7、肺がんは組織型が多様であるため、腫瘍マーカーは組織特異性の高い項目を組み合わせて測定され、CEA、SCC、CYFRA21-1(非小細胞がん)やNSE、ProGRP(小細胞がん)などがある。ICTPは癌の骨転移の有無や治療効果の判定に有用である。8、以上の臨床検査所見から化学療法が選択される。肺がんは治療方法が異なる「小細胞肺がん」と「非小細胞肺がん(肺腺がん、肺扁平上皮がん、肺大細胞がん)」に分類される。IV期非小細胞肺がんに関して肺癌診察ガイドライン2012年版では、まず組織型で分類し、非扁平上皮癌と診断された場合のみ、EGFR遺伝子変異またはALK遺伝子転座の検索を行うよう変更された。EGFR-TKI薬には、ゲフィチニブやエルロチニブといった薬がある。また、クリゾチニブはALK融合遺伝子陽性の切除不能な進行・再発の非小細胞肺癌に適応が認められている。処方例1)維持液(ソリタ-T3号)500mL 1バック 9:00~14:002)乳酸リンゲル液(ポタコールR注)500mL 1バック 14:00~19:003)ブドウ糖注(大塚糖液5%)500mL 1バック 19:00~24:004)グラニセトロン塩酸塩注射液(カイトリル点滴静注用3mgバック)3mg/100mL 1バック 10:00~10:30 点滴静注・側管より5)ビノレルビン酒石酸塩注射液(ナベルビン注10)10mg/1mL V 30mg 生食注50mL 1バック 11:00~(5分でDrip、点滴静注・側管より)6)注射用カルボプラチン(注射用パラプラチン150mg)150mg/15mL V 410mg 生食注500mL 1バック 12:00~14:00(点滴静注・側管より)処方の解説と服薬指導1、処方1)~3)の目的はカルボプラチンが腎臓に悪影響を及ぼすため、点滴で水分補給をして尿中に排泄させ、腎臓への負担を軽減するためである。2、処方4)の目的は抗がん剤を投与しても間もなく悪心・嘔吐が現れるため、その軽減の目的で投与される。3、ビノレルビン酒石酸塩(抗がん剤)は血管から液が漏れると周辺の皮膚が黒くなったり、炎症を起こし痛くなるため、点滴の管理を慎重に行う。4、注射用カルボプラチン(抗がん剤)の添付文書には体表面積から算出した投与量が記載されているが、臨床においては、腎機能から投与量を計算するCalvertの式により算出した投与量が処方される。(Calvertの式)投与量(mg/body)=血中濃度時間曲線下面積(AUC,mg/mL・min)×(GFR+25)*GFRは一般的にクレアチニン・クリアランス値(Ccr)で代用される。5、投与開始後、悪心・嘔吐などの消化器症状、発熱、脱毛などの副作用が現れるため、服薬指導時には化学療法について十分な説明を行い、不安を解消するよう努める。知っておくべきこと1、レジメンチェックのポイントについて1)薬品の間違いはないか2)投与量の間違いはないか3)休薬期間の間違いはないか4)投与日数の間違いはないかレジメンをチェックする際は下記のことに気をつける。1)輸液の前負荷の確認2)制吐薬の確認3)投与量の確認(臨床検査値により減量に注意)4)点滴速度の確認2、投与時に注意が必要な抗がん剤1)逆の投与順序の場合、骨髄抑制が増強するタキソール - ランダ、アドリアシン - タキソールオンコビン - ロイナーゼ(逆順序は神経毒性の増強)2)投与時間に注意が必要な抗がん剤ジェムザールは30分かけて投与する(60分以上だと副作用増強)キロサイドの大量投与は3時間で投与(超えて投与しても短時間で投与しても副作用増強)3)調整から投与終了までの時間に注意が必要な抗がん剤ビダーザは1時間以内で投与する(安定性が低下)カルセドは3時間以内に投与する4)配合変化<調整時の注意点>エンドキセン、カルセドは溶解後室温で3時間安定ロイナーゼは日局生理食塩液での溶解は避けるラステットは推奨希釈濃度等に注意するダカルバジンは他剤との混合により結晶析出など外観変化を生じることが多い5)ポリ塩化ビニル製輸液セットが使用不可の抗がん剤に注意する。タキソール、ラステット、サンラビン6)臨床検査値の確認が必要な抗がん剤に注意するリツキサン、ゼローダ7)休薬期間が必要な抗がん剤に注意するアクブラ、ジェムザール、ダカルバジン、ティーエスワン参照: 症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント/越前宏俊/鈴木孝改訂第2版
2016.07.07
コメント(0)
-

呼吸器系疾患 肺結核
症例 45歳 男性このところ微熱(37.5~37.9度)と咳嗽が続き(2~3週間)、市販薬にても改善しないため、近医を受診した。結核菌排菌者との接触はないとのことで、クラリスロマイシン(クラリス)と鎮咳・去痰薬「チペピジンヒベンズ酸塩(アスベリン)+カルボシステイン(ムコダイン)」が5日分処方された。咳嗽は多少軽快してきたが、微熱は依然として継続するため、5日後再受診した。血液検査では、白血球数10,200/μL(基準値:3,900~9,800/μL)、CRP1.5mg/dL(基準値:0.5mg/dL以下)で、胸部X線検査では異常は認められなかった(BCGは既接種)。後日、1ヶ月くらい前に微熱と咳嗽が続いていた会社の同僚が、排菌はなかったが胸部X線像に異常所見が認められたため、結核に対する治療を受けていることがわかった。このことから、結核菌感染の可能性があるため、その日、ツベルクリン反応(ツ反)と喀痰による結核菌検査を行った。48時間後のツ反判定で、発赤の大きさが45mm×50mmであったが、喀痰からは結核菌は検出されなかった。結核菌感染の可能性があるため、イソニアジド(INH:イスコチン)の投与が開始された。ポイント1、持続する微熱、咳嗽2、抗生物質投与にても改善しない微熱(咳嗽)3、結核菌の排菌者との接触はないが、1、2、のような場合には、結核菌感染も疑っておく必要がある。4、すべての感染症についていえることであるが、感染と発症していることは異なることに注意!5、胸部X線像に異常を認めない6、ツ反判定で発赤の大きさが45mm×50mmであること、BCG既接種者で結核菌排菌者との接触はなかったが、会社の同僚が肺結核に対する発症治療を受けている(集団感染が疑われる)などから、感染している可能性がある。この場合、化学予防の適応基準に照らし合わせてINHの予防内服の必要性が出てきた。7、適用基準表は29歳までの適用のため、30歳以上では公費負担の対象とならない。また、30歳以上ではINHの肝障害の出現率が高いといわれているので、投与にあたっては患者とよく相談をして投与する必要がある。8、余談だが、会社で結核の集団感染が疑われるため、発症治療を受けている患者に接したものは全員、ツ反を受けて感染している可能性がないかどうかチェックする必要がある。感染の可能性があるかどうかは適用基準による。感染の可能性があれば、胸部X線検査を行い、発症チェックへと進む。上記より、患者は結核に感染している可能性があるため、適用基準に照らし合わせて、INHの予防内服が開始された。内服は定期的に胸部X線撮影を行いながら(発症してこないかどうかチェックしながら)、6ヵ月間継続内服をする。処方例イソニアジド(イスコチン100mg)1回2錠 1日2回 朝夕食後処方の解説と服薬指導1、INHは1日200~500mgを1~3回で投与になっているので、1日2回投与で処方されている。2、INHは末梢神経炎(視神経炎)や視神経萎縮を起こすことがあるので、ビタミンB6(ピリドキシン塩酸塩:アデロキシン)が併用されることもある。3、INHは耐性菌を出現させないためにも、6ヵ月間きちんと継続服用が必要があることを患者に話しておく知っておくべきこと1、結核菌の排菌がある場合には原則入院となるが、排菌がない場合には患者は外来通院で抗結核薬を取りに来るので、多剤耐性結核をつくらない意味でも薬剤師の服薬指導はきわめて重要になる。2、薬の副作用について知ることが重要上記のようにINHの予防内服でも、発症時による内服でも、内服は長期間に渡るため、各薬物の副作用を熟知しておくことが必要である。3、二段階ツ反医療従事者の結核の未感染率は、一般の人と同様にきわめて高く、感染の危険性は一般人よりも高い、したがって、感染者検出のためには、新規採用者に限らず、すべての医療従事者に対して二段階ツ反を行う必要がある。二段階ツ反とは、1回目のツ反を行った後、1~3週間のうちに再度ツ反を行う方法である。結核菌に対して免疫能があっても、初回は真の反応は示さず、初回の接種によって刺激されて、2回目に本来もっている免疫能が回復して真のツ反の判定ができる。この現象をブースター現象というが、BCG接種を受けている者はこの現象が起こり、2回目のツ反が強く出る。このことを知らずに初回ツ反だけしか行わないと、その後、結核患者と接した時にツ反を行って陽性の場合には、BCG接種による陽転なのか、結核感染によるものなのか判定できなくなる。参照:症例で身につける臨床薬学ハンドブック改訂第2版 症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント/越前宏俊/鈴木孝
2016.07.05
コメント(0)
-

呼吸器系疾患 肺炎
症例 20歳 男性4日前より咳嗽が出現し、2日前から咳嗽がひどくなり、38.5~39.5度の発熱も発現してきた。このため、近医を受診し、胸部聴診上、両下肺に湿性ラ音を聴取した。また、胸部X線像ではラ音聴取部位に一致した浸潤影(肺炎像)が認められた。血液検査を施行したところ、以下のごとくであった。「検査所見」白血球数14,300/μL(基準値:3,900~9,800/μL)「白血球分画:好中球67%、(骨髄球2%、後骨髄球5%、桿状球25%、分葉球35%)、リンパ球35%、単球1%」、CRP5.5mg/dL(基準値:0.5mg/dL以下)「この時点で検査会社に提出したマイコプラズマ抗体価(補体結合反応)が4倍(基準値:4倍未満)、寒冷凝集反応(赤血球凝集反応)32倍(基準値:256倍未満)であることが後日判明した。」この医院で以下の処方がされた。アモキシシリン・クラブラン酸カリウム配合(2:1)(オーグメンチン250mg)1回1錠 1日4回(朝昼夕食後、睡眠前)内服4日後、咳嗽、発熱とも軽快しないため、総合病院内科を受診した。ここでも胸部X線検査を施行したところ、肺炎像は中下肺野に及んでいて、悪化していた。また、血液検査では、白血球数16,300/μL、CRP9.5mg/dLで、マイコプラズマ特異IgM抗体検査(キット)は陽性であった「この時点で、検査会社に提出したマイクプラズマ抗体価(補体結合反応)は32倍、寒冷凝集反応(赤血球凝集反応)は512倍であることが後日判明した。」そこで、マイコプラズマ肺炎と診断し、次の処方に変更された。クラリスロマイシン(クラリス200mg)1回1錠 1日2回(朝夕食後)ポイント1、咳嗽と発熱が続き、胸部聴診にて湿性ラ音(バリバリする音)を聴取し、胸部X線にて肺炎像があることから、何らかの肺炎がある。2、胸部聴診上、両下肺に湿性ラ音を聴取した。また、胸部X線像では湿性ラ音聴取部位に一致した浸潤影(肺炎像)が認められた。マイコプラズマ肺炎だけに特徴的なことではないが、マイコプラズマ肺炎は両側(中)下肺に好発するといわれている。3、血液検査では、白血球増多「左方移動(+):幼弱な好中(顆粒)球が末梢血に出現する現象」、CRP上昇を示し、これらは何らかの市中肺炎(ウイルス感染の可能性は低い:リンパ球優位の白血球増多ではなく、CRPもそれほど上昇しないことが多い)が起こっている。4、最初に受診した医師は、細菌性の肺炎(肺炎球菌など)を考えて処方している。5、しかし、処方された薬を内服しても症状が改善しないため、患者は総合病院内科を受診した。ここでの胸部X線検査でも中下肺野に肺炎像を認め、マイコプラズマ特異IgM抗体検査(キット)でも陽性となったため、マイコプラズマ肺炎と診断した。初診時、熱、咳があり、胸部聴診にてラ音を聴取し、胸部X線で肺炎像があることから、何らかの原因で肺炎になっている。このような初診時に起因菌がはっきりしない場合が多い、そのため、治療は経験的にならざる得ないが、市中肺炎の原因を考えてみると、肺炎球菌が最も多く、次いでインフルエンザ桿菌、マイコプラズマ、クラミジアとなる。このため、日本の市中肺炎のガイドラインでは、基礎疾患がない場合には、β-ラクタマーゼ阻害薬配合ペニシリンが推奨される。そこで、初診の医師はβ-ラクタマーゼ阻害薬配合抗菌薬のアモキシシリン・クラブラン酸カリウム配合(2:1)(オーグメンチン)を処方している。したがって、市中肺炎のなかのβ-ラクタマーゼを産生するインフルエンザ桿菌やブドウ球菌に対しても有効であるため、この処方自体は誤りとはいえない。上記の処方にても症状が改善しないため、患者は総合病院を受診して、マイコプラズマ特異IgM抗体検査で陽性となったため、マイコプラズマ肺炎と診断された。そしてマイコプラズマに有効なマクロライド系抗菌薬のクラリスロマイシン(クラリス)に変更されている。このように、実際にマイコプラズマ感染症と確定診断するまでには時間を要することがある。事実、マイクプラズマ特異IgM抗体検査が陽性を示さなければ、マイコプラズマ抗体価の4倍以上の上昇をもって確定診断となるが、そのようになるのに2週間以上を必要とする場合が少なくない。実際の場面では、初診時に処方した抗菌薬が無効の場合、3~4日後、経験的にマクロライド系(クラリスロマイシン、エリスロマイシンなど)やテトラサイクリン系抗菌薬(ミノサイクリン塩酸塩(ミノマイシン)など)に変更している。処方の解説と服薬指導1、市中肺炎で基礎疾患がない場合には、β-ラクタマーゼ阻害薬配合ペニシリンが推奨されるために上記が処方されている。小児の場合、アモキシシリン・クラブラン酸カリウム配合(14:1)(クラバモックス)が処方される場合もある。またこの時に、もし患者にペニシリンアレルギーがある場合には、ニューキノロン系薬が使われる。*この患者が全身状態が悪く入院となった場合には、β-ラクタマーゼ阻害薬配合ペニシリン系注射薬のセフォペラゾンナトリウム・スルバクタムナトリウム配合(1:1)(スルペラゾン)やアンピシリンナトリウム・スルバクタムナトリウム配合(2:1)(ユナシン-S)まどが使われる。2、マイコプラズマ肺炎と診断されたので、マイコプラズマに効果のあるマクロライド系、またはテトラサイクリン系抗菌薬が処方された知っておくべきこと1、マイコプラズマという病原微生物マイコプラズマとは細胞壁を欠くため、細胞壁合成阻害作用でその抗菌作用を発揮するペニシリン系やセフェム系抗菌薬は無効である。細胞のタンパク質合成阻害作用「タンパク質合成に働くリボソーム(50S、30S:細菌のタンパク質合成に働くリボソームはヒトのそれとは構造的に異なる)に結合してその合成を抑制」のあるマクロライド系抗菌薬(50Sリボソームに結合)やテトラサイクリン系抗菌薬(30Sリボソームに結合)が用いられる。2、各病原微生物に有効な抗菌薬は?1)市中肺炎に対する治療薬(1)細菌性肺炎:初期は抗菌スペクトルの広いペニシリン系・セフェム系抗菌薬(基礎疾患がない場合は、β-ラクタマーゼ阻害薬配合ペニシリンが推奨される)、菌確定後は有効な抗菌薬に変える。*レジオネラ(水や土壌中に生息し、空調の冷却水や循環型風呂の水を汚染)肺炎治療には、エリスロマイシン、リファンピシン(レジオネラはβ-ラクタマーゼを産生するので、ペニシリン系、セフェム系は適当でない)を用いる。(2)マイコプラズマ肺炎:マクロライド系(エリスロマイシン、クラリスロマイシンなど)テトラサイクリン系(ミノマイシン)などを用いる。(3)クラミジア(性感染症であり、母親の産道を経由して新生児に肺炎を起こす)肺炎:マクロライド系(エリスロマイシン、クラリスロマイシン)、テトラサイクリン系(ミノマイシン)などを用いる2)その他肺炎に対する治療(1)真菌性肺炎:抗真菌薬のミコナゾール(フロリードF)、フルコナゾール(ジフルカン)などを用いる。(2)インフルエンザウイルスによる肺炎:オセルタミビルリン酸塩(タミフル)経口薬、ザナミビル水和物(リレンザ)吸入薬、ラニナミビルオクタン酸エステル水和物(イナビル)吸入薬、ペラミビル水和物(ラピアクタ)点滴静注などを用いる(3)寄生虫肺炎:(ウエステウマン肺吸虫症:サワガニ、ザリガニを生で食べることにより発症):ビチオノール3)Immunocompromised hostとして出現してくる肺炎の治療薬(臓器移植時、HIV感染者、副腎皮質ステロイド性薬長期服用者など)1)サイトメガロウイルス肺炎:ガンシクロビル(デノシン)を用いる2)ニューモシスチス・カリニ肺炎:ST(スルファメトキサノール・トリメトプリム)合剤(バクタ、バクトラミン)を用いる。*内服薬はニューモシスチス・カリニ肺炎の予防に用いられるが、発症したら注射薬を用いる。参照:症例で身につける臨床薬学ハンドブック改訂第2版【送料無料選択可!】症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント[本/雑誌] (単行本・ムック) / 越前宏俊/編集 鈴木孝/編集
2016.07.04
コメント(0)
-

呼吸器系疾患 慢性閉塞性肺疾患(COPD)
症例 70歳 男性中学卒業後から布団などの綿製品を扱う、ほこりっぽい仕事場で40年間仕事をしてきた。煙草は40年以上(1日20~25本)吸っている。60歳を過ぎた頃から常に咳が出現し(熱はない)、労作性の呼吸困難も出現するようになった。そこで、近医を受診し、検査のため大学病院呼吸器科を紹介された。胸部X線検査では、肺の過膨張、横隔膜の近位、滴状心が認められ、肺機能検査では、1秒率・1秒量の低下、残気量の増加が認められた。血液検査では、IgEの上昇は認められず、CRPの軽度上昇0.8mg/dL(基準値:0.5mg/dL以下)は認められたが、白血球増多は認められなかった。また、心電図検査で異常は認められなかった。ポイント1、職業柄ほこりっぽいところに40年間もいて、煙草も40年以上(1日20~25本)吸っている(喫煙歴が長い)2、年を取ってから咳が出現している3、胸部X線検査にて、肺の過膨張、横隔膜の低位、滴状心が認められ、肺機能検査では気管支喘息と同様に1秒率・1秒量の低下、残気量の増加が認められ、閉塞性肺疾患のパターン(空気を吸えても十分空気を吐き出せない)を示している:肺気腫、慢性気管支炎など4、胸部X線検査で、心拡大、肺うっ血の像が無く(心電図異常がない)ことから、左心不全による肺うっ血で心臓喘息(肺にうっ血が生じるために、努力呼吸、起坐呼吸、陥没呼吸が出現し、さらに発作性の夜間呼吸困難が出現して、発作が強い時には喘鳴を伴うため、心臓喘息といわれる)が出現しているわけではないことがわかる5、慢性の咳は、アレルギーや何らかの急性性炎症によって出現しているのではない(IgEの上昇が認められず、熱がなく、白血球増多もないため)。ただし、CRPの軽度上昇があることは、以前の炎症性疾患のなごりか、慢性炎症が続いているのかは否定できない。慢性閉塞性肺疾患とは胸部X線検査、肺機能検査から閉塞性肺疾患、すなわち、肺気腫と慢性気管支炎が考えられる。肺気腫は、WHOの基準によって、”終末細気管支より末梢の気腔が異常に拡大した状態で、呼吸細気管支壁あるいは肺胞壁の破壊を伴うことを特徴とする”と病理学的に定義される。一方、慢性気管支炎は、”咳と痰が2年以上続く”という臨床症状から定義されている。個々の患者にそれぞれ別々に認められるわけでなく、両者の病変が同時に存在するため、臨床的な病名としては、慢性閉塞性肺疾患(COPD)と呼ばれる。・上記症例は、長期間ほこりっぽい環境で仕事をしてきたこと、喫煙歴が長いことなどから肺気腫が考えられる。さらに、軽度のCRPの上昇は慢性炎症(慢性気管支炎)も伴っていることが想定される。・肺気腫自体は不可逆的で、もとに戻らない疾患である。このため、治療は対症療法が主体となる。処方例テオフィリン徐放剤(テオドール)200mg 1回1錠 1日2回 朝食後、就寝前ツロブテロール(ホクナリン)テープ2mg 1日1枚イプラトロピウム臭化物水和物(アトロベント エロゾル)1回2吸入 1日4回 朝、昼、夕、就寝前 吸入処方の解説と服薬指導1、テオフィリン徐放剤(テオドール)はcyclic AMPの代謝に関与するphosphodiesteraseを阻害し、このためcyclic AMPが代謝されずに、気管支は拡張し続ける2、ツロブテロール(ホクナリン)テープはβ2選択性の強い気管支拡張薬で、気管支平滑筋のアドレナリンβ2受容体に作用して、adebylcyclaseを活性化させて、ATPをcyclic AMPにする。このcyclic AMPが気管支を拡張させる。テープは前胸部、背部、前腕部など、どこの皮膚に貼っても効果は変わらない。汗をかかないところに貼るようにするとよい。また、テープ中のツロブテロールは塩酸塩ではないので、風呂に入っても溶け出すことはない。1日1回貼りかえるが、少し場所を変えて貼ると皮膚がかぶれなくてすむ。3、コリン作動性神経支配の平滑筋のトーヌス(筋緊張)が気道閉塞の主要な因子と考えられており、イプラトロピウム臭化物水和物(アトロベント)は、神経末端でのアセチルコリンの作用をブロックすることにより、気管支拡張作用を発揮する。知っておくべきこと1、肺気腫は病気の末期像であるため、治ることはない。したがって、治癒は期待できないが、薬は内服し続ける必要がある。特に副腎皮質ステロイド性薬などを長期間服用する場合は、副作用の出現に注意を払っておく必要がある。2、患者さんは、呼吸器リハビリテーションとして、腹式呼吸、筋肉のリハビリテーション、歩行を中心とした運動療法を行っていたり、在宅酸素療法を受けていることがある。3、肺気腫の患者は呼吸器感染症を発症すると重篤化するため、インフルエンザや肺炎球菌に対するワクチン接種をしておく必要がある。参照:《送料無料》症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント改訂第2版
2016.06.30
コメント(0)
-

呼吸器系疾患 気管支喘息
症例 46歳 女性45歳頃から夜中に咳込みが激しくなり、近医を受診した。血液検査では白血球分画で好酸球増多が認められた。IgE radioimmunosorbent検査(RIST)では360IU/mL(基準値:200IU/mL以下)であった。原因検索のため行ったIgE radioallergosorbent test(RAST)検査ではアレルゲンを特定することができなかった。咳込みが激しい時は起坐呼吸となり、聴診すると喘鳴や呼気の延長が認められた。また、胸部X線検査では、滴状心、肺気腫像が認められた。これらの結果から、原因は不明であるが、アレルギーによる気管支喘息と診断された。以後、近医にて内服薬を継続処方され、軽度の発作はあるものの高度の発作には至らず、発作はコントロールされている。ポイント1、気管支喘息は、発作が無い時はほとんど正常時とかわらないので、発作(呼吸困難)が起きている時が診断の決め手となる。呼吸困難の特徴を以下に示す。1)喘息という言葉は、元々、”あえぐ”という意味で、呼吸が”ゼイゼイ”、”ヒューヒュー”といった表現で表される(発作が起こると気管支平滑筋が収縮し、収縮した気管支内を空気が通過するため、このような喘鳴が出現する)。発作が軽度であるうちは聴診器でないと聴取されないが、高度の発作だと聴診器を使わなくても聞こえる。2)収縮した気管支では空気を吸えても吐き出せないため、呼吸は”呼気の延長”となる。したがって、このような状態の時に胸部X線写真を撮れば、過膨張になった肺(肺気腫像)と過膨張になった肺に圧迫された心臓(滴状心)が認められる。3)気管支の収縮・拡張は自律神経の支配を受けているため(副交感神経刺激によって気管支は収縮)、発作は副交感神経優位の睡眠時(寝入りばな、早朝など)に多い。また、発作は季節の変わり目、台風や低気圧が近づいて来た時などに起こりやすい。2、アレルギーの原因として1)通年性のもの2)季節性のものがある1)通年性:ダニ、アスペルギルス、ハウスダスト、イヌの上皮、ネコのフケなど2)季節性:花粉症(春の花粉:スギ、ヒノキ、シラカバ、ハンノキ、夏の花粉:カモガヤ、夏~秋の花粉:ヨモギ、ブタクサなど)季節性のものであれば、それが出現する時期に発作が生じる原因探索のためにRAST検査を施行して、特定のアレルゲンに対するIgE抗体を調べる。この患者は高齢ではないが、高齢者の気管支喘息では原因がはっきりしない場合がある。3、血液検査では、I型アレルギー反応の結果、好塩基球・肥満細胞などから好酸球遊走因子が放出されるため、末梢血中、喀痰中、鼻汁中に好酸球が増えてくる。4、上記の症状、聴診所見、検査などから、患者は気管支喘息と診断された。I型アレルギー反応のメカニズムについてアレルギー反応は、Coomb&Gelの分類でI型~IV型に分類されが、アレルギー機序によって起こる気管支喘息はI型アレルギー反応によって引き起こされる。すなわち、特定の抗原(アレルゲン)によって感作されると、IgE抗体(レアギン)が出現する。このような状態の時に再度アレルゲンに曝露されると、肥満細胞や好塩基球は脱顆粒を起こして、化学伝達物質(ケミカルメディエーター:ヒスタミン、ロイコトリエン、プロスタグランジン、トロンボキサチンA2など)を放出してアレルギー反応を引き起こす。その反応が気管支に出たものが気管支喘息発作であり、皮膚、鼻粘膜、結膜に出れば、それぞれアトピー性皮膚炎、アレルギー性鼻炎、アレルギー性結膜炎となって症状が出現する。これらの化学伝達物質に対する治療薬として以下のものがある。1)化学伝達物質遊離抑制薬(酸性抗アレルギー薬)・クロモグリク酸ナトリウム(インタール)・トラニラスト(リザベン)・ぺミロラストカリウム(アレギサール、ペミラストン)2)化学伝達物質受容体拮抗薬1、抗ヒスタミン薬第1世代(効果は早いが、中枢抑制作用(眠気)が出やすい)・d-クロルフェニラミンマレイン酸塩(ポララミン)・シプロヘプタジン塩酸塩水和物(ペリアクチン)第2世代(塩基性抗アレルギー薬)・メキタジン(ゼスラン、ニポラジン)・ケトチフェンフマル酸塩(ザジテン)・アゼラスチン塩酸塩(アゼプチン)・エピナスチン塩酸塩(アレジオン)・エバスチン(エバステル)・セチリジン塩酸塩(ジルテック)・レボセチルジン塩酸塩(ザイザル)・ベポタスチンベシル酸塩(タリオン)・オロパタジン塩酸塩(アレロック)2、トロンボキサチンA2拮抗薬・ラマトロバン(バイナス)・セラトロダスト(ブロニカ)3、トロンボキサンA2合成阻害薬・オザグレル塩酸絵水和物(ベガ、ドメトン)4、ロイコトリエン受容体拮抗薬・ブランルカスト水和物(オノン)・モンテルカストナトリウム(シングレア、キプレス)・ザフィルルカスト(アコレート)3)化学伝達物質・自律神経と気管支収縮との関係1、化学伝達物質(ヒスタミンなど)との関係ヒスタミンは気管支平滑筋のヒスタミン受容体に作用してguanyl cyclaseを活性化し、GTPをcyclic GMPにして気管支を収縮させる。この治療薬として抗ヒスタミン薬が使用される。2、副交感神経刺激作用との関係副交感神経より分泌されるアセチルコリンは、気管支平滑筋のアセチルコリン受容体に作用してguanyl cyclaseを活性化し、GTPをcyclic GMPにして気管支を収縮させる。したがって、喘息発作が寝入りばなに多いのは、睡眠時は副交感神経優位の状態にあるためでもある。この治療薬として抗コリン薬が使用される。<抗コリン薬>・イプラトロピウム臭化物水和物(アトロベント)3、交感神経刺激作用との関係特に気管支平滑筋にはアドレナリンβ2受容体が分布している。この受容体が刺激を受けるとadenyl cyclaseが活性化されて、ATPをcyclic AMPにする。このcyclic AMPが気管支を拡張させる。<アドレナリンβ2受容体刺激薬(現在ではβ2選択性のより高いものが使用されている)>・プロカテロール塩酸塩水和物(メプチン)・ツロブテロール塩酸塩(ホクナリン)・クレンブテロール塩酸塩(スピロペント)上記のcyclic AMPを代謝するのがphosphodiesteraseであるが、この酵素阻害をするのがキサンチン誘導体で、酵素阻害作用によってcyclic AMPが代謝されないため、気管支拡張作用が持続する。<キサンチン誘導体>・テオフィリン薬(テオドール、テオロング、スローピッド)4、その他<Th2サイトカイン阻害薬>・スプラタストトシル薬(アイピーディ)喘息症状の程度の把握喘息症状の程度は、主に呼吸困難の程度(例えば、高度であれば苦しくて動けない、中等度なら苦しくて横になれない、軽度は苦しいが横になれるなど)で判定する。客観的には、ピークフローメーターを用いる(高度:測定不能、中等度:50%以下、軽度:50~70%)。実際の治療は喘息発作(急性憎悪)の強度に対応して薬物が選択される。発作治療薬(レリーバー)について発作が起きているときに使用する発作治療薬(レリーバー)としては、以下のものがある。1)吸入β刺激薬:プロカテロール塩酸塩水和物(メプチン)2)副腎皮質ステロイド性薬:ヒドロコルチゾンコハク酸エステルナトリウム(ソル・コーテフ)100~200mgの静注3)アミノフィリンの点滴静注(1,2の順で行う)1、inital loading(短時間で血中濃度を高める)アミノフィリン(ネオフィリン)6mg/kgと等張補液200~250mLで、1/2量を15分くらいで、残量45分くらいかけて投与する。2、maintenance(維持療法)およそ0.6~0.8mg/kg/時で点滴を維持する。*血中テオフィリン濃度が10~20μg/mLになるように血中濃度をモニタリングし、中毒症状が出現したら単味(アミノフィリンなしの輸液)に変える。長期管理薬(コントローラー)について発作が起きないように、普段から薬によって発作をコントロールしておく、以下の1~3がコントローラーに相当する。1、抗アレルギー薬2、経口テオフィリン徐放薬3、吸入副腎皮質ステロイド性薬、経口副腎皮質ステロイド性薬処方例スプラタストトシル酸塩(アイピーディ)100mg 1回1cap 1日1回 夕食後テオフィリン徐放剤(テオロング)200mg 1回1錠 1日2回 朝夕食後フルチカゾンプロピオン酸エステル(フルタイド)100μg/回 1回1吸入 60回 1日2回(朝、夕)吸入処方の解説と服薬指導1、上記処方は発作が起きないようにする長期管理薬(コントローラー)を組み合わせたものである。2、これ以外に咳止め、痰きりが処方されることもあるプロカテロール塩酸塩水和物(メプチン)50μg 1回1錠 1日2回(朝夕食後)カルボシステイン(ムコダイン)500mg 1回1錠 1日3回(朝昼夕食後)知っておくべきこと1、上記の薬物投与でも発作がたびたび起きる時には、さらに副腎皮質ステロイド性薬(プレドニゾロン:プレドニン)の内服が開始されることもある。ただし、長期服用して発作が軽快した時に中止する場合には、副腎機能の回復を目的に、漸減す(2~3週間かけて徐々に減量)という方法をとって中止していく、いきなり中止することは避ける。また、副作用(高血圧、骨粗鬆症など)の出現にも注意を払う必要がある。2、重篤な発作を繰り返している患者に対して、きちんと薬を服用しているか、常に確認を怠らないようにする(重篤発作は死につながる)また、前回から今回の処方の間に発作の頻度・回数などはどうだったか、聞き取っておくことも重要なことである。3、気管支喘息患者に非ステロイド性抗炎症薬(NSAIDs)は禁忌ではないが、アスピリン喘息を起こす可能性がのある患者には、投与は慎重にする必要がある。参照:症例で身につける臨床薬学ハンドブック改訂第2版【送料無料】 症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポ 改訂第2版 / 越前宏俊 【単行本】
2016.06.29
コメント(0)
-
循環器系疾患 心原性ショック
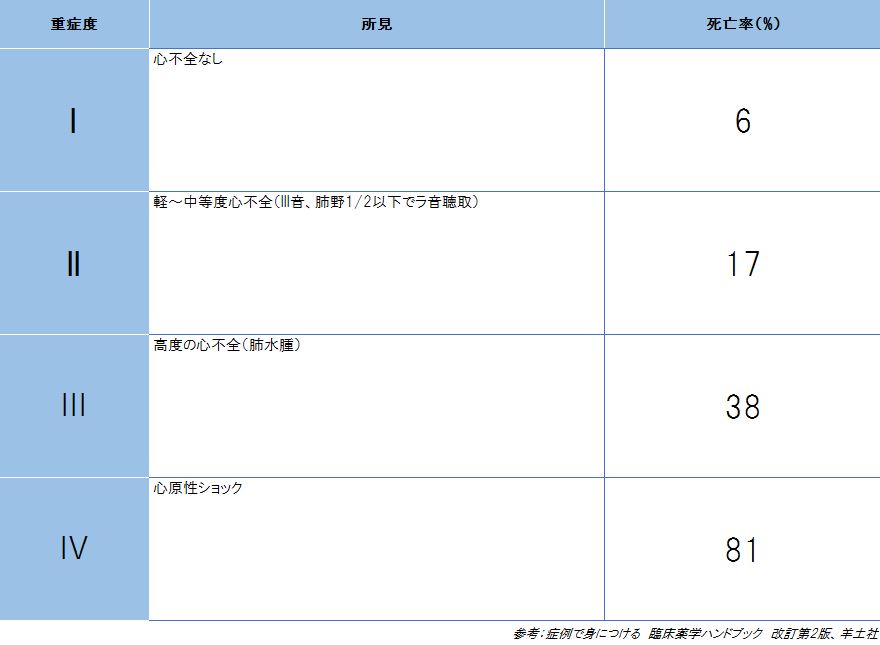
症例 62歳 男性「主訴」1時間以上持続する前胸部絞扼感「現病歴」将来健康であった。40歳頃までは体重が今より10kg少なかったが、体重が徐々に増加した。今年の健康診断でメタボリック症候群の診断を受けたのを機会に一念発起して、2週間前から早朝に運動を開始することにした。運動はジョギングで家の周りを1km程度からはじめたが、昨日から一気に距離を5kmに延ばした。今日は仕事の関係で朝に時間が無かったので、夕食後にジョギングした。いつもよりペースを上げて走ったが、帰りに上り坂に差しかかったところで胸が締め付けられるような症状が出て走れなくなった。家まで歩いてたどり着いたが1時間ほど安静にしても痛みは治まらず、冷や汗、呼吸困難、意識状態が朦朧としてきたので家人が救急車を呼び、来院した。(発症から1.5時間)。急患室の心電図検査で胸部誘導V3-6にSTがドーム状に上昇、突鋭化Tを認めたため急性心筋梗塞と診断され、CCUに入院となった。「既往歴」特になし「生活歴」喫煙40本/日 25年、飲酒 週3回の会合でビール(大ジョッキ2杯)「家族歴」父 58歳で心筋梗塞、母 高コレステロール血症、妻 58歳、長男35歳、次男32歳 健在「身体所見」身長175cm、体重80kg、BMI26.1、血圧90/50mmHg、意識状態清明、脈拍104拍/分(整だが微弱)、体温36.7度、呼吸数30回/分、心臓3音(+)、胸部両肺野にラ音(+)、四肢は湿潤した冷感(+)、尿量 膀胱カテーテル挿入後5mL/時「検査所見」白血球数9600/μL、Hb16g/dL、Na155mEq/L、K3.5mEq/L、BUN15mg/dL、Cr1.0mg/dL、AST260IU/L、CK-MB350IU/L、心筋トロポニンT陽性、LDLコレステロール180mg/dL、HDLコレステロール38mg/dL、トリグリセリド220mg/dL、アミラーゼ70IU/dL、酸素飽和度85%(room air)、血液ガスpH7.25、PaO2 58Torr、PaCO2 45Torr、HCO3 29mmol/L「画像診断」胸部X線写真にて両肺うっ血像、心陰影拡大(-)「心電図」胸部誘導V3-6でST上昇、異常Q波(-)、T波の増高と尖鋭化(冠性T波)、不整脈(-)「薬歴」アレルギーなし、服用薬なしポイント1、運動時に発症した前胸部絞扼感、ST上昇の心電図所見から急性心筋梗塞の診断がつく、心筋特異酵素値の上昇(CK-MB、心筋トロポニンT陽性)は診断を確定させる所見である。この患者ではすでに冠動脈硬化があり、十分な事前の心臓検査をせずに運動療法を開始したため、初発の冠動脈症状が心筋梗塞であったものと推測される。心筋梗塞に特徴的な臨床症状、検査所見、心電図所見を覚えよう2、最高血圧<90mmHg、四肢の湿潤と冷感(末梢循環不全)、低酸素血症(PaO2<60Torr)、アシドーシス(pH<7.35)、尿量低下(<30mL/時、腎血流低下を意味する)、肺うっ血からポンプ不全によるショック状態であり、肺うっ血により呼吸性アシドーシスを呈していることがわかる。重症度と予後予測には臨床所見だけで評価できるキリップ分類が有用である。この患者はIV型で予後はきわめて悪いことが予測できる。3、この患者の冠動脈危険因子として、男性、62歳、肥満、喫煙、高LDL血症、低HDL血症、冠動脈疾患の家族歴などがあることを理解し、治療可能なリスク因子を検出する。処方例酸素吸入 4L/分、静脈路確保、心電図持続モニター装着塩酸モルヒネ2mg静注アスピリン(バイアスピリン錠)200mg かみ砕いて服用硫酸クロピドグレル(プラビックス)300mg 経口ヘパリンナトリウム 5000単位 静注緊急冠動脈造影検査と冠動脈インターベンション治療(PCI)治療のためにCCUへ移送大動脈内バルーンパンピング(IABP)準備開始処方の解説と服薬指導1、心筋梗塞時の除痛には、通常の非ステロイド性抗炎症薬は無効でモルヒネが適応である。除痛により交感神経興奮薬は解除され、心筋酸素消費量も低下する。2、心筋虚血を解除するために再灌流療法(PCIまたは血栓溶解療法)を行う。この施設では緊急PCIが可能であったのでPCI治療に向けて術前準備が行われた。3、抗血小板薬アスピリンは、急性冠症候群、心筋梗塞患者にできるだけ早く投与することで血栓形成を抑制し、予後を改善する。禁忌がない場合には、全例に投与する。また、PCIを施行しステントを留置する場合には、ステント血栓を予防するためにアスピリンとチエノピリジン薬(クロピドグレル、チクロピジン)を併用する。4、クロピドグレルの抗血小板効果は、この薬物が代謝されて生成される活性代謝体に依存するので、短時間に効果を発揮したい場合には、初日には負荷投与量として300mgを投与する(維持投与量は1日75mg)。5、抗凝固薬ヘパリンは血栓進展防止の目的で投与される6、ニトログリセリンは狭心症や心筋梗塞を疑う患者に標準的に投与される。しかし、この患者では搬送時にすでに心原性ショック状態であったため、その悪化を考慮して硝酸薬は投与されなかった。知っておくべきこと1、大動脈内バルーンパンピング(IABP)は、心臓のポンプ機能を補助する装置である。大腿動脈からカテーテルを挿入し、胸部の下行大動脈にバルーン付きカテーテルを留意し、このバルーンを心周期に同期させて、拡張期に急速に膨張させ、収縮期直前に急速に収縮させる。こうすると、大動脈と冠動脈の拡張期血圧を上昇させることにより冠血流は増加する。さらに、左室の拍出量の増加による循環動態の改善が期待できる。最大で15~20%の心拍出量を増加させる方法である。2、急性心筋梗塞患者に対するβ遮断薬投与は、禁忌がなければ、症状が出現した後、数時間以内に投与を開始することにより急性期死亡を減少させることが示されている。ただし、この患者では心原性ショックが存在するため投与を開始できない。3、心原性ショックが心筋再灌流療法により改善しない場合には、陽性の変力作用を有する薬物(強心薬)を投与せざる得ない。通常、ドパミンまたはドブタミンはβ1受容体選択的な作動薬である。ドブタミンはドパミンに比べて、同程度の正の変力作用を得る投与量では心拍数増加作用が弱く、より大きな左室仕事量増加作用が得られるとされる。これらの薬物は高用量で使用しても血圧が上昇しない場合には、ノルエピネフリンの投与を行う。参照: 症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント/越前宏俊/鈴木孝【後払いOK】【1000円以上送料無料】 改訂第2版
2016.06.28
コメント(0)
-

循環器系疾患 閉塞性動脈硬化症(ASO)
症例 75歳 男性「現病歴」5年ほど前から足の冷感を感じ、長い距離を歩くと足がひどくだるくなるのを自覚していた。半年前頃からは階段を上ったり、早足で100mほど歩くと下肢が痛くなり、一時立ち止まらないと歩き続けられなくなった。右足の症状が強く、歩き続けると跛行してしまう。寒い朝などには足先が痺れるようにも感じる。「既往歴」60歳頃から高血圧のためプロプラノロール(インデラル)で治療中55歳頃に糖尿病を指摘されたが放置「家族歴」妻(がんで死亡)、2男1女 健在「嗜好」喫煙 20本/日、飲酒 日本酒2合/日「社会歴・生活歴」妻に先立たれてアパート5階に独居(エレベーターあり)「アレルギー歴」なし「身体所見」身長165cm、体重70kg、意識晴明、血圧165/95mmHg、脈拍70拍/分(整)、眼底所見で細動脈狭小(+)、小出血斑(+)、両下肢の冷感(+)、皮膚菲薄化(+)、膝窩動脈・足背動脈の拍動減弱(+)「検査所見」白血球数7500/μL、Hb15g/dL、Na145mEq/L、K4.0mEq/L、BUN40mg/dL、Cr1.3mg/dL、血糖160mg/dL、HbA1c(JDS値)7.0%、LDLコレステロール150mg/dL、HDLコレステロール35mg/dL、中性脂肪150mg/dL、尿酸(+)、便潜血(-)、心電図正常(ST低下なし)、足関節/上腕血圧比(ABI)0.60、超音波ドップラー検査で腸骨・大腿動脈血流減少、血管造影で腹部大動脈から下肢末梢まで動脈硬化像(内腔不整、狭窄)著明、血管壁石灰化(+)ポイント1、閉塞性動脈硬化症(ASO)とは50歳以上の男性喫煙者に多い疾患である。動脈硬化病変により内腔狭窄や閉塞が生じるため、歩行などの運動で末梢組織の酸素需要が亢進すると酸素不足のため虚血を生じ、痛みや痺れを生じる。ASOは全身の動脈硬化病変の一症状としてとらえるべきである。55歳以上のASO患者の5年間死亡率は30%で、原因の多くが心筋梗塞などの心血管イベントである。2、ASOの重症度評価にはフォンテイン分類(I度:下肢冷感・痺れ感、II度間歇性跛行、III度安静時疼痛、IV度:潰瘍・壊死)が用いられる。この症例はII度である。3、末梢動脈収縮を招く因子で改善可能なものを調査する。この患者では、喫煙、末梢血管収縮作用のある高血圧治療薬(β遮断薬)、動脈硬化促進因子である肥満、脂質異常症、糖尿病が検出される。処方例アスピリン(バイアスピリン)錠100mg 1回1錠 1日1回またはシロスタゾール(プレタール)OD錠100mg 1回1錠 1日2回アムロジピン(アムロジン)錠5mg 1回1錠 1日1回(インデラル 中止)(非薬物治療)禁煙、食事指導による減量、脂質異常症、耐糖能異常の改善運動プログラムの開始処方の解説と服薬指導1、ASOによる末梢血管閉塞症状の予防に対しては、抗血小板薬の有効性が確立している。通常、禁忌がなければ低~中等度量(<325mg/日)のアスピリンを用いる。2、シロスタゾールはトロンボキサンA2による血小板凝集を抑制し、また、cAMPホスホジエステラーゼ活性を阻害することで、抗血小板作用および血管拡張作用を発揮する。ただし、血管拡張作用は動脈硬化血管よりも正常血管に強く生じるので、血圧低下が生じ、脈拍数が増加するために狭心症を誘発することがある。そのため投与後は慎重に経過を観察する必要がある。3、これまで高血圧治療に使用されていたβ遮断薬であるプロプラノロールは、アドレナリンβ受容体サブタイプの選択性がなく末梢動脈を拡張させるβ2受容体を遮断するためASO症状を悪化させる可能性があるので中止し、血管拡張作用のあるカルシウム拮抗薬のアムロジピンへ変更された。4、患者には、ASO悪化の因子となる喫煙、肥満、脂質異常症、耐糖能異常の改善が生活習慣改善で必要であることを説明する。知っておくべきこと1、ASOは全身の動脈硬化病変が下肢に現れたものをみているに過ぎない。全身の動脈硬化性病変(虚血性心疾患、脳血管障害など)の予防にも配慮を払い、薬物治療をフォローする必要がある。2、適切な運動療法は無痛歩行距離を延長させるが、心機能の評価などを事前に行う必要がある。3、Footケア(深爪や外傷への注意、皮膚の清潔、サイズの合った靴の使用)を勧め、受診時には足の状態を観察する。4、内科的治療の効果が不十分な場合、症状が進行する場合、安静時疼痛や足に潰瘍が出現する場合には血行再建術が考慮される。バルーン・カテーテルによる血管拡張術やステント留置は、腸骨~大腿膝窩動脈領域の比較的太い動脈の限局性狭窄病変に適用となる。病変がびまん性である場合には、自家静脈や人工血管を用いたバイパス術が選択される。参照:症例で身につける臨床薬学ハンドブック改訂第2版【送料無料】 症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポ 改訂第2版 / 越前宏俊 【単行本】
2016.06.26
コメント(0)
-

循環器系疾患 虚血性心疾患
症例65歳 男性「主訴」労作時の胸痛「現病歴」2カ月前より、重たい物を運んだり軽く走ったりする際に胸部の違和感を感じるようになったため受診した。外来での12誘導心電図で安静時のT波平低化を認め、負荷心電図で運動時のST低下を認めたため、入院精査となった。冠動脈造影検査にて左冠動脈前下肢の90%狭窄が認められたため、安定狭心症の診断のもと責任冠動脈に対して経皮的冠動脈形成術を施行(ステント留置)した。「既往歴」高血圧:カルバサルタンシレキセチル(ブロプレス錠4mg)1回1錠 1日1回 朝食後2型糖尿病:グリベンクラミド(オイグルコン錠2.5mg)1回1錠 1日2回 朝夕食後ボクリボース(ベイスン錠0.3mg)1回1錠 1日3回 毎食後脂質異常症:アトルバスタチンCa(リピトール錠10mg)1回1錠 1日1回 夕食後「生活歴」喫煙習慣(20本/日を45年間)、機会飲酒(+)、運動習慣(-)「家族歴」父:心筋梗塞(58歳でに発症)「身体所見」身長160cm、体重68kg、体格指数26.6kg/m2、腹囲80cm、血圧125/79mmHg、心拍数70回/分「検査所見」LDL-C 135mg/dL、HDL-C 52mg/dL、TG 108mg/dL、FPG 165mg/dL、HbA1c(JDS値)9.8%、AST 21IU/L、ALT 22IU/L、LDH 185IU/L、Scr 0.91mg/dL、BUN 22mg/dLポイント1、狭心症では、胸痛や胸部違和感と心電図上でT波の平低化がよく認められるが、ST低下は狭心症発作時でなければ確認できない。それゆえ、心電図モニター下で運動負荷試験を行って狭心症発作の確認が行われる。また、冠動脈造影検査では狭窄した冠動脈を画像から確認でき、狭心症発作を引き起こす病変部が発見できる。2、狭心症には、運動時に発作を起こす労作性狭心症と、夜間安静時などに発作を起こす安静時(異型)狭心症がある。この患者は、発症誘因分類からは労作性狭心症である。発症機序からは、動脈硬化による冠動脈狭窄が原因である器質性狭心症であり、最近2カ月間症状が安定しているため安定性狭心症(臨床経過分類)と分類できる。3、器質的に狭窄した冠動脈は、バルーン付の心臓カテーテルにより物理的に内腔を拡張する経皮的冠動脈形成術(PTCA)を行う。必要に応じてステントと呼ばれる網目・筒状の金属で冠動脈を広げた状態に保持する。4、狭心症患者の管理においては、1)狭心症自体に対する治療と2)患者教育やリスク因子の是正の両者が重要。本患者は喫煙習慣のある肥満男性で、心筋梗塞の家族歴があり、高血圧、糖尿病、脂質異常症を合併していることにも注目しておこう狭心症は心筋梗塞の前ぶれ狭心症の胸痛は、動脈硬化プラークなどで冠動脈狭窄を有する患者で、運動により心筋酸素需要が高まった際に、十分量の血流を供給できないために生じる心筋虚血が原因となり生じる。その性状は鋭い痛みではなく、締め付けられるような感じ(絞扼感)や圧迫感である。発作時の胸痛の強さ・持続時間はさまざまであるが、安静により数十秒~数分間で胸痛は軽快する。また、ニトログリセリンの舌下投与によって胸痛が改善するのも特徴である。冠動脈が狭窄する原因の多くは、高血圧や糖尿病、脂質異常症などの生活習慣病によって引き起こされた動脈硬化によるものであり(日本人では冠動脈のけいれんによる一時的な狭窄も諸外国に比べると多い)、さらに動脈硬化が進行すると冠動脈が完全に閉塞して心筋梗塞を発症するおそれがある。経皮的冠動脈形成術と抗血小板療法狭窄した冠動脈を広げるために、PTCAがよく行われる。これは、大腿動脈などの末梢血管から大動脈を経由して冠動脈の狭窄した部位までカテーテルと呼ばれる細いワイヤーを挿入し、カテーテル先端のバルーンを膨らませることで病変部を拡げる低侵襲性の手術である。多くの場合、バルーンで拡張すると同時にステントよ呼ばれる金属の筒を病変部に留置する。ステントの留置は、冠動脈疾患患者の治療においてとても有益であるが、ステント留置直後はステント内に急速に血栓が形成されて心筋梗塞症を起こす(ステント血栓症)ことがある。これを予防するために、禁忌のない限り全例で抗血小板薬のアスピリン75~325mg(とクロピドグレル硫酸塩の併用)投与を行う。チクロピジン塩酸塩やシロスタゾールが併用されることもある。ステントには金属ステント(BMS)と留置後の内皮増殖による再狭窄を低減した薬物溶出ステント(DES)がある。DESにはパクリタキセル溶出ステント(TAXUSステント)、ゾタロリムス溶出ステント(Endeavorステント)、エベロリムス溶出ステント(Xieneceステント)などがある。DES留置後には、遅延性ステント血栓症を予防するために、アスピリンとクロピドグレル硫酸塩などのチェノピリジン抗血症薬の併用療法を最低6カ月継続する必要がある。安定狭心症治療の長期管理(ABCDE)安定狭心症では冠動脈疾患発症の危険因子を適切に管理することが重要であり、そのための治療要素は”ABCDE”と覚えるとよい(A:アスピリンと抗狭心症薬の投与)、(B:β遮断薬の投与と血圧管理)、(C:コレステロール管理と禁煙)、(D:食事と糖尿病の管理)、(E:患者教育と運動)。各危険因子の管理目標は、患者の合併症(腎不全など)によっても多少異なるが、一般的に血圧130~140/80~90mmHg未満、LDLコレステロール100mg/dL、HDLコレステロール40mg/dL以上、中性脂肪150mg/dL未満、体格指数18.5~24.9kg/m2、HbA1c(JDS値)6.5%未満を目標とした食事療法・薬物療法を行うことが望ましい。処方例アスピリン(バイアスピリン錠100mg)1回1錠 1日1回 朝食後アテノロール(テノーミン錠25mg)1回1錠 1日1回 朝食後アトルバスタチンCa(リピトール錠10mg)1回2錠 1日1回 朝食後生活習慣の是正:1日最低30分,週3~4回以上の有酸素運動(歩行など)と1日の摂取カロリーの見直し、目標体重は63kg未満*血糖コントロールに関しては専門医に照会処方の解説と服薬指導1、アスピリンはステント血栓症の予防と狭心症長期管理にとって必要不可欠であり、生涯にわたって服用する。2、血圧はARBであるカンデサルタンシレキセチルの服用にてコントロール良好であったが、狭心症の予後改善効果も期待してβ遮断薬のアテノロールへと変更、過度の血圧低下や徐脈を避けるため25mgから開始、その後は、心拍数が55~60回/分程度とばるように用量を調節していく。3、アトルバスタチンca10mg/日の服用にてLDLコレステロールが135mg/dLと効果不十分であったため、20mg/日へ増量して経過を観察した。なお、コレステロール合成は夜高いので、理論的には夕食後の服用が望ましいが、本患者のように他の薬剤との服用時刻を服薬コンプライアンスの向上が期待できる場合にはあえてこだわる必要はない。4、血糖コントロールに関しては、ボグリボース最大量とグリベンクラミド5mg/日(最大量は10mg/日)の服用にてFPG165mg/dL、HbA1c(JDS値)9.8%とコントロール不良であるため、糖尿病専門医と相談のもとで1日血糖推移やインスリン抵抗性などの評価を行ったうえで血糖降下療法を再考する必要があるだろう。5、冠動脈に明らかな残存狭窄が存在する場合には、硝酸薬(ニトロダームTTS)が処方されることもある(狭心症発作が出現した際の速やかな発作寛解を目的として処方される「頓服用の」硝酸薬には種々の剤形が存在する。剤形によって使用法が異なるので確認しておこう)知っておくべきこと1、狭心症の自覚症状(胸痛や胸部違和感)、検査所見(発作時や運動負荷時の心電図でのST変化、冠動脈造影での冠動脈狭窄)を列挙し、患者の評価に利用できる。2、狭心症発作の特徴(頻度、運動時・安静時・夜間等の発作出現時期など)をもとに狭心症の分類について述べることができる3、PTCAにてステント留置した際に注意すべき合併症(ステント血栓症)を挙げ、その予防目的での薬物治療(アスピリン、チクロピジン塩酸塩、クロピドグレル硫酸塩、シロスタゾール)を提案できる4、狭心症をはじめとする冠動脈疾患発症の危険因子(年齢、性別、家族歴、喫煙、肥満(運動不足)、高血圧症、脂質異常症、糖尿病)を列挙し、患者の長期管理計画の評価に利用できる。5、狭心症発作治療薬として硝酸薬が処方された患者に対して、その硝酸薬の使用法を説明できる。ニトログリセリン錠は薬物の揮発性や光分解性のため保管が厄介であった。最近は、保管性にすぐれたスプレー剤型が好んで用いられる。《送料無料》症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント
2016.06.21
コメント(0)
-

循環器系疾患 高血圧
症例38歳 女性「主訴」高血圧と言われ、生活習慣に気を付けたが、血圧があまり下がらない。「現病歴」半年前に健康診断で高血圧を指摘され、職場の医務室を受診した。外来血圧は160/100nnHgであったが、検査では心電図正常、糖尿病・脂質異常症なく、眼底検査も正常であった。そのため7g/日以下の塩分制限と意識的な歩行による運動療法を数カ月続けてみるようにアドバイスされ、薬物療法は見送られていた。その後自分なりに生活習慣改善を試みたが、家庭血圧は145~155/90~100mmHgと依然高値を示すため、本日、当院の外来に紹介され降圧薬治療を開始する予定である。「既往歴」特になし、喘息(-)「家族歴」父:脳梗塞(68歳で発症;長年高血圧であった)、兄:45歳、高血圧「生活習慣」喫煙習慣:なし、飲酒:機会飲酒程度、食事:塩分の取りすぎに注意している、運動:2km程度の早足歩行を週2回程度、職業:インテリアコーディネーター、家族:夫と二人暮らし(結婚5年目で避妊していたが、年齢もあり妊娠を考えている)「薬歴」処方薬、OTC薬、健康食品の常用なし「身体所見」身長158cm、体重55kg、体格指数22kg/m2、坐位血圧(9:00外来受診時 1回目153/99 2回目148/94 3回目146/90mmHg、血圧左右差なし、脈拍80拍/分、胸部聴診正常、腹部異常所見なし「検査所見」AST22Iu/L、ALT11IU/L、γGTP25IU/L、LDH173IU/L、T-Bil0.7mg/dL、BUN12.3mg/dL、Scr0.71mg/dL、FPG92mg/dL、HbA1c5.1%(JDS値)、T-Cho186mg/dL、HDL-C55mg/dL,TG130mg/dL、UA4.7mg/dL、Na145mEq/L、K3.8mEq/L、血漿レニン濃度2ng/mL(早朝安静時)、胸部X線写真:心胸郭比50%、肺野正常、心電図検査:異常所見なしポイント1、この患者は受診時血圧・家庭血圧ともに高いため、白衣高血圧症(家庭血圧は正常であるが、ストレスのかかる医療施設で測定した血圧は高血圧域となる現象)ではない。問診・身体所見・検査所見からは腎機能正常、血清K正常、血漿レニン濃度正常、服用薬なしで、当面二次性高血圧(腎性高血圧、内分泌性高血圧、薬剤誘発性)を疑う所見がないため、本態性高血圧として対処する。2、この患者は血圧145~155/90~100mmHg程度であることからI度高血圧に分類され、高血圧以外の明確な心血管危険因子(喫煙、糖尿病、脂質代謝異常、肥満、尿中微量アルブミン、高齢、若年発症の心血管病家族歴)が存在しないことから、現時点では脳・血管疾患発症の危険度は低リスクと評価する。3、半年間の食事運動療法を行っても血圧管理目標値(<140/90mmHg)が達成されないため薬物治療が考慮される段階である。4、患者は妊娠を希望しているので、薬物選択には胎盤移行性や胎児毒性の考慮が重要である。高血圧は気づかぬうちに血管や臓器を障害する高血圧は自覚症状がないため放置されやすい疾患である。しかし、高血圧は脳卒中、心筋梗塞、腎不全など動脈硬化を基盤とする疾患の危険因子であり、silent killerとも呼ばれる。国内外の研究によれば、男女を問わず収縮期血圧が10mmHg高まるごとに脳卒中の発症危険度が平均的に1.2倍高まるが、血圧治療によりリスクは半減できる。父親には高血圧による脳梗塞の家族歴があるので、高血圧の長期合併症について上記のような具体的な数字を挙げて説明しよう。高血圧のタイプを把握しよう血圧は生理的に日内変動がある。一般的に血圧は日中に高く、夜間では低い(dipper)。夜間の降圧が消失した患者(non-dipper)や、夜間にむしろ昇圧を認める患者(inverted-dipper)も存在し、後者2つのタイプは予後が悪い。この患者でも家庭血圧を朝・夜など複数回測定するようアドバイスすると、今後の血圧管理に有用な情報が得られる可能性がある。高血圧患者前例に行う必要はないが、降圧薬の効果が十分に認められない場合や、ある特定の時間帯に眩暈やふらつきなどの症例を訴える場合には、24時間自由行動下血圧測定(ambulatory blood pressure monitoring;ABPM)と呼ばれる自動血圧計により詳細な血圧変動パターンを評価して、薬物選択や最適な服薬時刻を設定(最も血圧が高い時間帯に降圧薬の最高血中濃度(最大効果)が得られ、血圧が低い時間帯には過度の降圧を避けるために降圧薬の効果が小さくなるように、各種薬物の半減期などを指標とした薬物選択や投与時刻、投与回数の設定を行うなど)するよう提案するのも薬剤師の役割である。妊娠希望のある女性では降圧薬の胎盤移行性・催奇形性に注意この患者は治療中に妊娠する可能性が高い。妊娠前の高血圧は、妊婦高血圧症候群(高血圧、浮腫、タンパク尿)の高リスク者であるので、薬物治療の意義と薬物選択について患者と話し合おう。最新の高血圧治療ガイドラインによれば、非妊娠患者で特に合併症や禁忌がない患者に対しては、Ca拮抗薬、ACE阻害薬、ARB、利尿薬、β遮断薬のいずれも第1選択薬となり得る(α1遮断薬は最新のガイドラインでは生命予後延長効果で他薬に劣るので第2選択薬とされている)。本患者は妊娠の可能性が高いことから重要なポイントである。薬物の胎児毒性・催奇形性を考えよう。処方例プロプラノロール塩酸塩(インデラル LAカプセル60mg)1回1カプセル 1日1回 朝食後生活指導:塩分7g/日以下の食事と意識的な歩行・階段昇降の継続処方の解説と服薬指導1、高血圧治療の第1選択薬中、日本の添付文書で妊婦投与に関して禁忌記載のない薬物は、β遮断薬の一部(プロプラノロールなど)、チアジド系利尿薬である。第2選択薬ではα遮断薬で、αメチルドパ、ヒドララジンなどにも禁忌記載がない。ACE阻害薬とARBは動物実験および臨床上で胎児奇形データがあるため、日本でも海外でも妊婦禁忌である。Ca拮抗薬は明確な臨床データはないが日本でも妊婦禁忌である。以上の考察から本患者ではβ遮断薬が選択されている。ただし、プロプラノロールについても使用上の注意に「妊婦又は妊娠している可能性のある婦人には、緊急やむを得ない場合以外は投与しないことが望ましい」との記載があるため、妊娠した場合には患者の同意を確認する必要がある。また、日中はインテリアコーディネーターとして働いていることを考慮して、朝食後に1日1回服用が可能な徐放性製剤が選択された。2、プロプラノロールには心拍数低下作用もあるため、血圧値とあわせて脈拍数もモニターする。また、プロプラノロールは時に脂質代謝異常(特に中性脂肪増加)や悪夢・睡眠障害などの中枢障害が現れることがあるので、面談で定期的に確認が必要である。β遮断薬を選択する場合には、喘息の既往がないこと、血清脂質が正常であることを確認しよう。3、高血圧診療ガイドラインにおける塩分制限の目標値は6g/日未満であるが、患者がこれまで行ってきた7g/日以下の制限に留めおく、食事・運動療法は継続的に行えることが重要である。4、家庭血圧のモニターを継続して患者自身の薬の効果を確認するように指導し、過度の血圧低下や脈拍の遅れ、またはそれに伴う眩暈・ふらつき等を感じたらすみやかに連絡するよう伝えておこう。知っておくべきこと1、高血圧診断の基準値(>140/90mmHg)だけでなく、収縮期血圧と拡張期血圧の値による重症度(I~III度)を理解する。また、<130/85mmHgが正常血圧、収縮期血圧130~139mmHgまたは拡張期血圧85~89mmHgは正常高値血圧(高血圧とは診断されないが、高値であるため注意が必要)であることを理解する。2、高血圧治療の効果について(心・血管合併症の予防)と死亡率の低下について具体的に述べることができる。3、本態性高血圧の治療の基本である生活習慣の是正(食塩制限6g/日未満、野菜・果物の積極的な摂取、コレステロール・飽和脂肪酸の摂取を控える、適正体重の維持、毎日30分以上の有酸素運動、アルコール制限、禁煙)について説明できる4、高血圧治療薬について、絶対的・相対的禁忌について理解したうえで、降圧薬の積極的な適応と禁忌に関する情報をもとに個々の患者に対して最適な薬物選択を提案できる。絶対的禁忌は投与不可、相対的禁忌は治療上の有益性が薬物投与に伴う有害性を上回る場合のみ投与されるべきということであるが、欧米に比べ日本では禁忌の考え方・設定が厳格であるため、薬物の有益性が上回る患者に対しても日本では投与を差し控えられている状況が多い。5、降圧薬治療は多くの場合、生涯にわたって行われるため、長期的な有効性・安全性を考えた薬物選択に加え、できる限り薬価の低い薬剤(ジェネリック医薬品など)を推奨することも医療経済学的に重要である。参照:症例で身につける 臨床薬学ハンドブック 改訂第2版 羊土社《送料無料》症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント
2016.06.17
コメント(0)
-
循環器系疾患 心不全
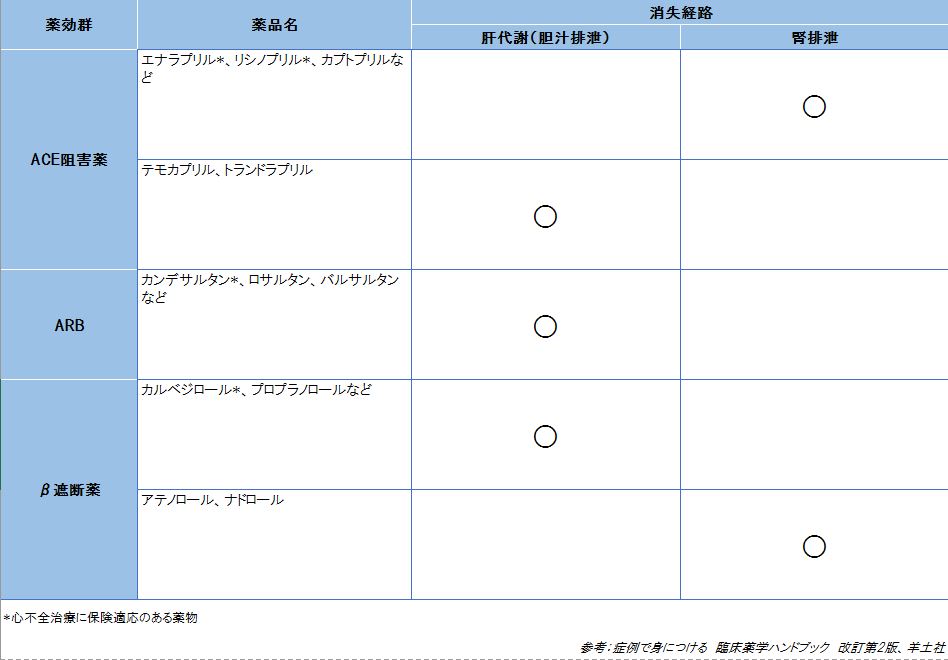
症例60歳、男性「現病歴」5年前に左室前壁の心筋梗塞を発症し入院。その後、特に日常生活には制限がなかった。1年前から仕事中や階段昇降時などに息切れを感じるようになり、近医を受診し、利用薬フロセミド(ラシックス)20mg/日とジゴキシン0.125mg/日の投与を受けていた。ここ1カ月ほど疲労感を感じていたが、昨夜就寝後に息苦しくなり、救急外来を受診し入院となった。入院後、安静、酸素吸入、静注ニトログリセリン、フロセミド投与で自覚症状は翌朝に消失したため、酸素吸入とニトログリセリンは中止された。「既往歴」50歳 脂質異常症にてシンバスタチン(リポバス)1回5mg 1日1回(就寝前)55歳 心筋梗塞「社会歴」運送会社勤務「身体所見」血圧140/85mmHg、脈拍95拍/分(↑)(整)、呼吸数25回/分、身長170cm、体重75kg(平常時より5kg増加)、頸静脈怒張(-)、下肢浮腫(2+)、胸部ラ音(+)「検査所見」Hb14g/dl、白血球数6,000/μl、BUN 30mg/dl、Cr 1.2mg/dl、総Cho 220mg/dl、CPK 30 IU/l、ALT 25 IU/l、AST 30 IU/dl、Na 145mEq/l、K 2.8mEq/l(↓)、血清BNP 150pg/ml、胸部X線 心胸比 65%(↑)、心エコー EF 35%(↓)、心電図 洞性頻脈 V5-6にQ波とST低下のみ、血液ガス(酸素吸入下)pH7.45、PaO2 95 Torr、PaCO2 35 TorrPoint1、心筋梗塞の既往と1年前からの労作時の息切れから、虚血性心筋障害による心不全症状が過去1年間程度存在し、1カ月前から疲労感増強から徐々に心不全が悪化していた。昨夜の就寝後の息苦しさは心不全による肺水腫の症状であり、慢性的な心不全の急性増悪と考えられる。2、慢性心不全の急性増悪では除去可能な誘因を探すことが重要。3、心不全の薬物治療はAHA(American Heart Association)のステージ分類の適応に従う。この患者ではステージC。4、強心薬は急性心不全治療には意義があるが、慢性心不全の薬物治療は、適量のアンジオテンシン変換酵素(ACE)阻害薬「またはアンジオテンシンII受容体拮抗薬(ARB)」とβ受容体遮断薬による心筋負荷の軽減が主体である。慢性心不全の急性増悪には誘因がある急性心不全の発症には、直前に広範囲な心筋梗塞などの強い自覚症状が存在することが多い。一方、慢性的な心筋障害の基礎疾患が先行して存在する患者に、慢性心不全の急性増悪が発症することがある。患者から丁寧に情報を収集すると増悪となった誘因を見つけ出すことができる。慢性的な心不全患者の心機能は辛うじて機能が代償されているので、感染症、塩分過剰による体液過剰、運動負荷増加、腎機能障害進行、血圧管理不良、心房細動、肺塞栓、貧血、服薬ノンコンプライアンスなどを契機として急性心不全症状を生じることがある。この患者では自覚症状に胸痛がなく、心電図でST上昇などの新規梗塞の所見がなく、CPKなど正常で心房細動もない。貧血なく、WBCは正常で、腎機能に大きな悪化所見もない。血圧はほぼ管理良好である。したがって、面談では最近の勤務中の労作負荷状況や食事の塩分摂取などを聴取する必要がある。慢性心不全の薬物治療心不全の急性増悪症状が、安静による心仕事量の軽減、酸素吸入による酸素供給量の増加、さらに静注ニトログリセリンによる末梢静脈拡張作用、フロセミドによる体液過剰の是正による心臓負荷の軽減により改善しない場合には、カテコールアミン系薬物(ドパミン、ドブタミンなど)やホスホジエステラーゼIII阻害薬(アムリノンなど)の静注により心収縮力を増加させる手段が使用される。この患者では、入院後の心負荷の軽減措置で症状が消失したため強心薬の投与は不要であった。また、心不全患者に対して経口強心薬であるカテコールアミン系薬物(デノパミンなど)やホスホジエステラーゼIII阻害薬(ベスナリノンなど)を用いると短期的には患者の自覚症状を改善するが、長期的にはむしろ不整脈誘発などにより生命予後悪化させる。一方、ACE阻害薬(エナプリルなど)、ARB(カンデサルタンレキセチル)、β遮断薬(カルベジロール)はいずれも心不全患者の長期生存率を40%前後改善するので、この患者では第一選択薬となる。ACE阻害薬またはARBはすぐに投与開始できるが、β遮断薬の投与は、この患者が心不全の急性憎悪から回復した直後であるため、β遮断薬の導入による心機能の悪化を避けるため、導入時期については循環器専門医に相談する必要がある。強心配糖体(ジゴキシン)は、洞調律の慢性心不全患者の入院リスクを20%前後減らすが生命予後を改善しないので、現時点では投与を控える。ループ利尿薬(フロセミドなど)は下肢浮腫が強い場合に追加する。慢性心不全治療薬の選択には薬物の消失経路と副作用の特徴を考慮する日本では心不全治療に保険適応があるACE阻害薬はエナラプリル(レニベース)、リシノブリル(ロンゲス)のみである。同様にARBではカンデサルタンレキセチル(ブロプレス)のみ、β遮断薬ではカルベジロール(アーチスト)とビソプロロール(メインテート)のみに適応がある。体内薬物動態の観点からは、エナラプリル、リシノプリルの主要消失経路は腎排泄であるので、患者の腎機能を評価する。高度の腎障害(クレアチニン・クリアランス<30ml・分、血清クレアチニン値>3.0mg/dl)では減量するか、消失経路が肝代謝であるARBを選択すべきである。ただしACE阻害薬で空咳の副作用が生じる(10%前後)患者ではARBを選択する。β遮断薬であるカルベジロールの主要消失経路は肝代謝である。また、心不全患者におけるβ遮断薬の導入時投与量は、通常高血圧治療に用いる用量の1/8前後から慎重に開始し、きわめてゆっくりと増量しないと心不全症状が悪化することがある。処方例エナラプリルマレイン酸塩(レニベース)1回2.5mg 1日1回(朝食後)フロセミド(ラシックス)1回40mg 1日1回(朝食後)塩化カリウム(スローケー 錠 600mg)1回2錠 1日1回(朝食後)栄養指導 塩分制限 1日6g処方の解説と服薬指導1、慢性心不全の薬物治療はACR阻害薬、ARB、β遮断薬が標準2、心不全治療薬の選択と用量設定は、1)各薬物の禁忌事項(β遮断薬では気管支喘息の既往、ACE阻害薬、ARBでは妊娠など)、2)ACE阻害薬の空咳などの耐容性因子、3)消失経路(腎消失か肝代謝か)と患者の肝・腎機能の評価をもとに考慮する。3、ACE阻害薬またはARBを投与する患者では血清K値が上昇しやすいので注意する。(この患者では入院時低カリウム血症であった。)利尿薬投与患者ではACE阻害薬投与開始直後の低血圧や腎機能悪化の恐れがあるので初回投与量は低用量(エナラプリルでは2.5mg/日)から開始し、その後に増量する(エナラプリルでは5~10mg/日まで)4、塩分制限は心不全治療の基本、患者との面談で日常的な食事の食塩含量を知ろう知っておくべきこと1、心不全の基本的な自覚症状(労作時の息切れ、疲労感)、他覚症状(下肢のむくみにより靴がきつくなる、体重増加、夜間の起座呼吸など)、検査所見(X線写真での心陰影の拡大、胸水貯留、心電図での頻脈、左心肥大、不整脈、異常Q波による心筋梗塞既往、など)を列挙し患者の評価に利用できる。また、急性心不全や、慢性心不全の急性増悪では、内頸静脈などから肺動脈に挿入したSwan-Ganzカテーテルなどの観血的手技により心係数や肺動楔入圧を測定することもある。2、心不全患者の運動耐容性を、自覚症状に基づいてNYHA(New York Heart Assocoation)分類で評価でき、薬物療法をAHAの病期分類に関連づけて述べることができる。3、心不全治療に用いるACE阻害薬とARBの重要な禁忌事項(妊婦、血管浮腫の既往、など)β遮断薬カルベジロールの禁忌事項(気管支喘息の既往、高度の徐脈、房室ブロック、高度の心機能低下)を列挙できる。4、処方された薬物の投与量が適切であるかどうか薬物動態の面から評価できるように、ACE阻害薬、ARBおよびβ遮断薬の消失経路を理解する。5、ACE阻害薬、ARB、β遮断薬治療薬のモニタリング項目を列挙できる。心不全症状改善の評価には、運動耐容性の変化(NYHA分類)、体重減少、浮腫の軽減、頻脈や不整脈の消失を毎日モニターする。検査ではEF(ejection fraction、左室駆出率)の回復(正常値50%)、胸水の消失を確認し、BNP(脳性ナトリウム利尿ペプチド)の変動に注意する。ジゴキシンを服用している場合には薬物血中濃度モニタリングも行う。副作用のモニタリングではACR阻害薬の空咳、ACE阻害薬とARBによる高カリウム血症、β遮断薬の導入時には一時的な心不全症状の悪化に注意する。症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント
2016.06.13
コメント(0)
-

循環器系疾患 不整脈
症例77歳、女性「主訴」夜間の動悸「現病歴」40代の頃からしばしば動悸を感じていたが、数分で自然に軽快するため放置。5年前から週に2回(1回20分)程度の動悸を認めるようになり、精査の結果、発作性心房細動と診断。以後、ピルジカニド塩酸塩水和物(サンリズム カプセル25mg)1回1カプセル 1日3回 毎食後にて発作予防が行われた。2週間前から頻繁に夜間の動悸を認めるようになった。これまで動悸に伴う眩暈や呼吸困難感は経験なし。「既往歴」4年前から高血圧にてビソプロロールフマル酸塩(メインテート 錠5mg)1回1錠 1日1回 朝食後「身体所見」血圧113/80mmHg、心拍数109回/分(洞調律)「検査所見」AST 35 IU/L、ALT 26 IU/L、PT-INR 1.01、左房径42mm(軽度拡大)、心房内血栓(-)ポイント1、発作性心房細動は、発作を繰り返すほどに発作の頻度や持続時間が増加し、次第に心房細動の洞調律化が困難となる。2、発作に伴う強い症状や心不全状態の誘発等を認めない場合には、抗不整脈薬による洞調律の維持(リズムコントロール)だけでなく、心房細動時の心拍数を100回/分以下に抑える治療法(レートコントロール)もよい選択である。3、発作性・永続性にかかわらず、心房細動患者では心房内に血栓が形成されやすく、心房内の血栓が脳血管へ運ばれて心原性脳塞栓症を発症する危険性が高い。2つの選択肢:リズムコントロールとレートコントロールリズムコントロール抗不整脈薬の投与により心房細動発作の出現を予防する方法レートコントロール心房細動の洞調化を行わずに心房細動発作中のベラパミルやジルチアゼムなどのCa拮抗薬や各種β遮断薬等によって心拍数をコントロールする方法この患者は発作性の心房細動であり、心房細動発作時に血液循環の悪化による症状(眩暈、呼吸困難など)も認められていない。しかしながら、頻繁に認められる夜間の動悸が生活の質を低下させているため、抗コリン作用をあわせもったNaチャネル遮断薬であるジソピラミドリン酸塩(リスモダン)によるリズムコントロールを試みるべきであろう。(夜間発作型では迷走神経系の亢進が関与しているとされる)。ただし、患者が緑内障や排尿障害を有しないかは事前に確認しなくてはならない。心原性脳塞栓症を予防する心房細動患者で最も注意しなければならないことは心原性脳塞栓症の発症である。この患者の場合現時点では心房内に血栓は存在していないが、心房細動発作の頻度が徐々に増していることや、左房径の拡大、高血圧症の合併、77歳と高齢であることを考慮すると、発作性心房細動であるが血栓形成による心原性脳塞栓症のリスクは高い。高齢者における心原性脳塞栓症の予防には、一般に経口抗凝固薬のワルファリンカリウムが用いられる。この患者でもワルファリンによる抗凝固療法を開始するべきである。ワルファリンの導入方法と維持量の個別化ワルファリンの消失半減期は約40時間、抗凝固効果の最終規定因子であるプロトロンビンの消失半減期も3~4日と長いことから、維持量を決定するまで(ある投与量における抗凝固効果が安定するまで)には時間がかかる。また、効果発現までの過程に非常に大きな個人差が存在するため、過量投与による出血性合併症を生じないように血液凝固能(PT-INR等)を確認しながら慎重に維持量を決定していく。(目標PT-INRは1.6~2.6程度とする場合が多い)この患者は緊急を要さないため、Daily-dose法(入院管理下にて初回から平均的な維持量である1日3~4mg前後を数日間投与し、その後凝固能を毎日確認しながら1週間以上かけて維持量を決定)。または外来導入法(外来にて1日1mgの投与から開始し、週に1回外来にて凝固能を確認して0.5~1mgずつ増減しながら1カ月以上かけて維持量を決定)による維持量決定が好ましい。合併症は高血圧のみであるため、外来通院にて導入することが最良であろう。処方例ジソピラミドリン酸塩(リスモダン R錠150mg)1回1錠 1日2回 朝夕食後ワルファリンカリウム(ワーファリン 錠1mg)1回1錠 1日1回 朝食後処方の解説と服薬指導1、夜間の心房細動発作を予防するため、抗コリン作用を有するジソピラミドへ変更2、ジソピラミドへ変更することで、抗コリン作用による副作用である口渇や排尿困難などの症状を生じる可能性があるので注意深くモニターする。3、ワルファリンは週に1回INR値を確認しながら0.5~1.0mgずつ増減して維持投与量を決定していく(外来導入法)。4、ワルファリンの効果に影響を与える可能性がある食品等について情報提供する。知っておくべきこと1、抗不整脈薬は一般に治療域が狭いため、薬物の主消去経路を把握し、患者の臓器機能に応じた用量調節を提案できる。2、抗不整脈薬が作用するイオンチャネル・受容体を理解し、それに応じた副作用・投与禁忌を述べることができる。(Sicilian Gambit分類を参照)3、心原性脳塞栓症発症の危険因子(脳卒中の既往、僧房弁狭窄、人工弁、うっ血性心不全、左室収縮力低下、高血圧、75歳以上、糖尿病)を挙げることができる。4、ワルファリンの抗凝固効果を増強・減弱させるおそれのある代表的な薬物を挙げ、その相互作用の機序について述べることができる。5、ワルファリン服用患者に対して、ワルファリンの作用を増強・減弱させるおそれのある(健康)食品(納豆・青汁・セントジョーンズワートなど)について情報提供できる。6、近年、新規経口抗凝固薬(novel oral anticoagulant ; NOAC)が非弁膜性心房細動患者における中枢および全身の血栓塞栓症の予防を適応として利用可能となっている。これらの薬物は直接トロンビン阻害薬であるダビガトランエテキシラートメタンスルホン酸(プラザキサ カプセル75mg/110mg)、活性型X因子阻害薬であるリバーロキサバン(イグザレルト 10mg/15mg)、アピキサバン(エリキュース 錠2.5mg/5mg)である。これらはワルファリンと同等あるいはやや勝る血栓予防効果があり、出血副作用は同等か少ない。また、ワルファリンと比較してINRモニターが不要で、食事のビタミンK調節が不要である利点がある。ただし、これらの薬物は共通して、腎消失型であり腎機能障害患者では減量が必要で、重症腎機能障害患者では禁忌となっていることに注意が必要である。参照:症例で身につける臨床薬学ハンドブック 羊土社【送料無料選択可!】症例で身につける臨床薬学ハンドブック 124症例から学べる薬物治療の考え方と服薬指導のポイント[本/雑誌] (単行本・ムック) / 越前宏俊/編集 鈴木孝/編集
2016.06.13
コメント(0)
全15件 (15件中 1-15件目)
1